 | Alimentatie | Asistenta sociala | Frumusete | Medicina | Medicina veterinara | Retete |
LOCUL ELECTROTERAPIEI CA FACTOR ANTIALGIC - efectul local si reflex
Înca de la inceputul aplicatiilor terapeutice cu curenti excitatori (deceniile 3 si 4) si constatarea efectului lor analgetic, s-a incercat explicarea acestui mod de actiune, pornindu-se de la cunoasterea substratului anatomic al fenomenului dureros.
Fiziopatologia durerii
Conform definitiei data in 1979 de Asociatia Internationala de Studiu a Durerii (IASP), durerea este o experienta senzoriala si emotionala, data de o leziune tisulara actuala sau potentiala. Majoritatea injuriilor aduse organismului produc durere, care intervine ca un mecanism de protectie cu rolul de a determina individul sa reactioneze pentru indepartarea stimulului nociv.
Aparitia durerii are mai multe efecte: protejeaza tesuturile, creste reflex tonusul muscular (durerea profunda), intensifica activitatea SNC (durerea viscerala), produce modificari in psihicul bolnavului (anxietate), perturba ritmul somn-veghe. Durerea este rezultatul unor mecanisme fiziopatologice complete, nervoase si umorale.
A.1. Mecanismele nervoase ale durerii
Actiunea agentilor mediului extern sau tulburari interne influenteaza receptorii specifici, care descarca impulsuri nociceptive care ajung prin cai ascendente specifice si nespecifice la nivelul centrilor nervosi superiori si declanseaza senzatia de durere.
Receptorii durerii si stimularea lor
Sensibilitatea dureroasa, spre deosebire de celelalte sensibilitati, nu are un stimul adecvat, durerea putand fi declansata de orice stimul foarte puternic care produce leziuni sau degradari tisulare. Stimulii care declanseaza durerea sunt reprezentati la nivelul tegumentului de agenti mecanici, termici, electrici, chimici, iar la nivelul organelor interne de distensia brusca sau spasmul viscerelor cavitare, tractiunea mecanica sau compresiunea, inflamatiile.
Receptorii pentru durere se clasifica in: algoreceptori mecanici, activati de stimuli mecanici, reprezentati de terminatiile nervoase Ad; algoreceptori polimodali, activati de stimuli mecanici, termici, chimici, formati fie din fibre subtiri mielinice Ad, fie din fibre amielinice C.
În afara terminatiilor nervoase libere si alti receptori pot genera senzatia de durere cand intensitatea stimularii depaseste anumite limite: terminatii semicapsulate complexe (Merkel, Ruffini), terminatii incapsulate (Krause, Meissner, Vater-Pacini).
Modularea durerii la nivelul receptorilor e determinata de o serie de factori: pragul de excitabilitate al nociceptorului, numarul receptorilor activati, aparitia factorilor algogeni secundari degradarii lezionale, factorilor de mediu. Pentru a determina un raspuns, stimulii trebuie sa aiba o anumita intensitate prag. Stimulii subliminari nu determina raspuns, iar cei supraliminari nu determina un raspuns mai puternic decat stimulii prag (legea "tot sau nimic"). Intensitatea diferita cu care e resimtita durerea, e determinata de stimularea unui numar variabil de receptori. Exista o "sumatie spatiala" in care numarul de receptori sunt excitati direct proportional cu intensitatea stimulului si o "sumatie temporara", in functie de frecventa si intensitatea excitatiei. Receptorii pentru durere se adapteaza foarte putin si uneori deloc, iar in anumite conditii excitatia fibrelor pentru durere se intensifica pe masura ce durerea continua. Aceasta crestere in sensibilitate a receptorilor pentru durere se numeste hiperalgezie.
Caile algoconductoare extranevraxiale
b.1. Caile aferente ale durerii superficiale (cutanate)
Sunt fibre provenite din ganglionii radacinii posterioare a nervului, protruzand pe aceasta cale in cornul posterior al maduvei spinarii, unde realizeaza prima sinapsa. Prin aceste fibre se transmite durerea de tip mecanic si termic. Sunt constituite din: fibre Ad, slab mielinizate, cu diametrul 2-5 m si viteza de conducere 4-36 m/s. Ele sunt raspunzatoare de declansarea durerii acute, cu percepere si disparitie rapida si precis localizata (durerea tip intepatura). Durerea mediata prin fibrele Ad se insoteste de reflexe de aparare (hiperemie, hipertermie, hipoglicemie, midriaza, fuga); fibre amielinice subtiri de tip C, care au diametrul 0,4-1,2 m si viteza de conducere 0,4-2 m/s. prin aceste fibre se propaga durerea persistenta (tip arsura, presiune) perceputa tardiv (latenta 0,5-0,8 s). Durerea mediata prin fibrele C se insoteste de bradicardie, hipotensiune, varsaturi.
b.2. Caile aferente ale durerii profunde transmit impulsuri de la nivelul structurilor somatice subtegumentare (muschi, tendoane, fascii, articulatii, periost, vase sangvine).
b.3. Caile aferente ale durerii viscerale sunt neuroni pseudounipolari din ganglionul spinal al radacinii posterioare a nervului spinal. Acesti neuroni sunt fibre vegetative de tip C, care in periferie au traseu alaturi de fibrele efectoare in plexurile periarteriale, strabat lantul ganglionilor paravertebrali simpatici si trec prin ramura comunicanta alba in trunchiul nervului spinal, apoi in radacina posterioara pana la nivelul ganglionului spinal de unde pleaca axonul care face sinapsa cu zona vegetativa a maduvei spinarii cu protoneuronul caii ascendente. Durerea declansata este vaga si difuza, cu tendinta la iradiere si proiectie cutanata la nivel metameric. Se insoteste de activitate vegetativa (paloare, transpiratii, varsaturi).
Caile algoconducatoare centrale (intranevraxiale)
Fibrele algoconducatoare Ad si C (axonii protoneuronului din ganglionii spinali) fac sinapsa la diferite niveluri medulare cu deutoneuronii caii din coarnele posterioare. Axonii acestora trec in cordoanele anterolaterale de partea opusa si dupa incrucisare parcurg ascendent maduva spinarii formand tractele spinotalamice. Sinapsa cu cel de-al treilea neuron al caii se face la nivelul complexului ventral posterior talamic, dupa care fibrele talamice se proiecteaza cortical la nivelul lobului parietal. Cercetari recente au dus la concluzia ca fibrele algoconducatoare ale protoneuronilor prezinta un fenomen de convergenta in urma sinapselor cu unul sau mai multi neuroni intercalari din formatiunea gelatinoasa Rolando a cornului posterior. Acesti neuroni intercalari au axon scurt si fac sinapsa cu un neuron mai mare, care reprezinta neuronul de origine al tractului spinotalamic. Ramuri ale neuronilor intercalari ajung la nivelul cornului lateral, unde fac sinapsa cu neuroni vegetativi.
Neuronii intercalari pot fi divizati in doua grupe: 1) neuroni intercalari monomodali care raspund numai unei modalitati senzitive; 2) neuroni intercalari polimodali ce raspund mai multor modalitati senzitive si care realizeaza convergenta informatiilor din acelasi camp periferic sau din arii periferice diferite.
Eferenta acestor celule poate fi influentata nu numai prin aferente periferice, dar si prin actiunea stimulatorie sau inhibitorie a sistemelor centrale descendente. La acest nivel au loc, probabil, interactiunile dintre grupurile Ad si C de aferente nociceptive.
Prin existenta neuronilor intercalari s-a modificat conceptia clasica in sensul ca: neuronul spinotalamic este de fapt neuronul de ordin III, cel de ordin II fiind neuronul intercalar; un impuls nervos declanseaza un reflex vegetativ; in cornul posterior medular au loc atat fenomene excitatorii cat si inhibitorii. În afara fibrelor subtiri Ad si C, la acest nivel ajung si fibre groase mielinizate Aa, specifice sensibilitatii tactile, care dau colaterale care excita neuronul intercalar cu rol inhibitor, blocand astfel la nivel medular transmisia impulsurilor nociceptive vehiculate de fibrele Ad si C. Asupra mecanismului care intervine in aceasta inhibitie, cea mai acceptata teorie este teoria "controlului de poarta" propusa de Melzack si Wall in 1965 si ulterior completata de numerosi autori.
Functia de "poarta de control" a fost atribuita interneuronului substantei gelatinoase Rolando prin modularea aferentelor dureroase. Acest neuron exercita un efect inhibitor asupra fibrelor eferente de transmitere a durerii (inhibitie laterala) efect amplificat de aferente sosite prin fibrele groase Aa (informatii tactile, vibratorii si presionale) si diminuat de aferente dureroase sosite prin fibrele de diametru mic Ad si C. În acest mod durerea nu este perceputa la nivelul creierului. Inhibitia laterala este constituita din doua componente: inhibitie presinaptica si inhibitie recurenta colaterala. În cazul inhibitiei presinaptice activarea interneuronului determina depolarizarea prelungita a membranei axonilor neuronilor primari astfel incat potentialul de actiune care ajunge in portiunea terminala va avea o amplitudine mai redusa si in consecinta va elibera o cantitate mai mica de mediator chimic. Acest fapt determina generarea unui potential postsinaptic excitator mai mic la nivelul membranei postsinaptice si in consecinta probabilitatea de activare a deutoneuronului va fi mai redusa. Mecanismul de modulare al substantei gelatinoase opereaza, se pare, atat in maniera tonica cat si fazica, in functie de situatia de moment, functionand ca un mecanism de feed-back negativ asupra aferentei primare, limitand activitatea spatiala si micsorand descarcarile in neuronii postsinaptici. Fenomenul de inhibitie presinaptica limiteaza procesele de convergenta.
Inhibitia recurenta colaterala se realizeaza prin intermediul colateralelor deutoneuronului, cu rolul de a activa interneuronul inhibitor care actioneaza asupra deutoneuronului. În mod normal impulsul aferent poate declansa un potential de actiune la nivelul deutoneuronului. Daca, insa, aferenta ajunge simultan cu potentialul postsinaptic excitator astfel generat nu poate atinge valoarea prag pentru generarea unui nou spike potential si deci deutoneuronul nu este capabil sa transmita impulsul aferent. Acest fenomen de inhibitie recurenta limiteaza procesele de divergenta.
Daca stimularea periferica a fibrelor specifice pentru durere (Ad si C) devine predominanta prin intensitate, frecventa sau conditii patologice, se deschide "poarta de control" prin contrareactie pozitiva in straturile cornului posterior (facilitare presinaptica) si va avea loc in acest caz o transmitere a informatiilor dureroase si consecutiv, o percepere a durerii.
Semnificatiile fiziologice ale acestei noi teorii au o serie de implicatii terapeutice deosebit de eficace, atat la nivel de chimioterapie cat si de electroterapie a durerii. Referindu-ne la ultimul aspect al analgeziei prin electrostimulare, trebuie sa subliniem ca in acest mod s-a explicat intr-o buna masura modalitatea de actiune a unor metode electroterapeutice "conventionale", precum curentii diadinamici, curentii Trabert, curentii stohastici, pe de o parte, iar pe de alta parte s-a ajuns la dezvoltarea unor metode noi de electroanalgezie: electrostimularea nervilor periferici cu electrozi implantati (percutana) pentru "controlul" durerii - Wall si Sweet, 1967; electrostimularea cordoanelor posterioare medulare pentru "controlul" starilor dureroase cronice prin intermediul electrozilor implantati in dura mater, prin stimularea antidromica - Shealy si Martimer, 1967; stimularea nervoasa electrica transcutana (SNET sau TENS - dupa denumirea internationala), pentru "controlul" sindroamelor dureroase acute si cronice, cu ajutorul unor aparate mici (alimentate cu baterii sau la priza) - Shealy, 1972; electropunctura (dupa 1970), prin stimularea electrica selectiva a fibrelor A - rapid conducatoare, cu inchiderea portii pentru fibrele nervoase nociceptive pentru durere.
În ceea ce priveste fibrele tractului spinotalamic s-a constatat ca cea mai mare parte a lor nu ajung in talamus, ci fac sinapsa cu celule situate la nivelul trunchiului cerebral, in nucleii substantei reticulate (cai spino-reticulate) si de aici ajung la nivel talamic (cai reticulo-talamice). Numai un numar redus de fibre ajung direct in talamus (tractul paleo-spino-talamic) in nucleii intralaminari. Sistemul paleospinotalamic este multisinaptic si conduce impulsurile dureroase lent, mai ales prin fibre de tip C si mai putin prin fibre Ad. acest sistem, numit si extralemniscul sau SRAA realizeaza o mare convergenta si din acest motiv durerea condusa are o somatotopie mai putin precisa. Probabil ca nucleii talamici ai acestor fibre nu au conexiuni directe corticale, ci numai prin intermediul nucleilor bazali.
Restul fibrelor alcatuiesc tractul neo-spino-talamic (lemniscal) care se termina in nucleii ventrali postero-mediani si postero-lateral din talamus. Acest tract oligosimpatic este alcatuit din fibre Ag si Ad. Somatotopia durerii condusa prin acest tract este foarte exacta.
Între cele doua sisteme: lemniscal si extralemniscal exista interactiuni fiziologice, care se pot produce in segmente izolate si la nivele diferite (corn posterior medular) dar mai ales global. Probabil ca sistemul lemniscal are efect inhibitor asupra celui extralemniscal prin intermediul unui circuit care trece prin nucleul ventral posterior, cortexul senzitivo-motor si nucleul caudat. Inhibitia este de natura presinaptica, fibrele lemniscale activate tonic inhiba aferentele extralemniscale.
Centrii de integrare ai durerii
d.1. Talamusul
Reprezinta un important centru de reglare al durerii prin grupul nucleilor ventrali, postero-laterali la nivelul carora primeste aferente de la lemniscul medial si caile extralemniscale si trimite aferente girusului parietal postcentral (ariile 3.1.2.).
Talamusul are si functii integrative, receptia dureroasa fiind modificata cantitativ si calitativ (prin formatiunea reticulata) si este in parte nuantata afectiv (senzatia primara de durere). Impulsurile aferente spre scoarta transforma senzatia in fenomen constient dureros iar cele spre sistemul limbic confera durerii caracterul emotional. Conexiunile ariilor corticale cu sistemul vegetativ explica reactiile vegetative ce insotesc durerea.
d.2. Cortexul senzorial (parietal)
Aria cortexului cerebral unde se proiecteaza impulsurile sensibilitatii dureroase de la talamus este situata, la om in girusul postcentral al lobului parietal, ariile 3.1.2. constituind aria senzitiva primara (somestezica). La acest nivel exista o somatotopie precisa, reprezentarea corticala realizand "homunculus senzitiv", proiectiile diferitelor segmente fiind in raport cu importanta lor si nu cu intinderea lor.
Posterior de SI, in portiunea inferioara a girusului postcentral se afla aria senzitiva secundara (somestezica II-SH). Aceasta are o somatotopie mai putin precisa decat SI si este implicata mai ales in sensibilitatea termica si dureroasa de tip "intepatura" si contribuie la corelarea si integrarea informatiilor senzitive primare in perceptii sintetice, diferentiate. Sistemul lemniscal proiecteaza cortical in SI si SII, iar sistemul extralemniscal in SI si SII si difuz in tot corpul. Aria SI se afla in legatura cu aria principala constituind aria senzitivo-motorie. Excitarea ariei SI determina in 20% din cazuri raspunsuri motorii si invers.
La generarea senzatiei dureroase participa si creierul prefrontal, la nivelul caruia ajung impulsurile mediate prin SRAA si confera durerii o componenta afectiva, caracteristica. Caile descendente (corticale sau subcorticale) exercita un control inhibitor asupra aferentei senzitive la diferite niveluri sinaptice. La randul lor impulsurile aferente influenteaza SRAA care controleaza si moduleaza eferentele, uneori determinand chiar generarea de impulsuri la nivel cortical.
A.2. Mecanismele umorale ale durerii
Stimulii nociceptivi lezeaza celulele si determina eliberarea unor substante algogene in campul receptor, care cresc excitabilitatea chiar la stimuli slabi. Se sugereaza existenta unui sistem enzimatic plasmatic, care, activat, produce substante de natura polipeptidica denumite kinine plasmatice, din care face parte si bradikinina (cea mai puternica substanta algogena). Aceste kinine determina: contractia musculaturii netede, vasodilatarea si scaderea presiunii arteriale, hiperpermeabilitatea capilara, durere, hiperalgezie. În plasma sunt prezentate si kinazele, enzime care inactiveaza kininele.
Din membranele neuronale s-au izolat niste substante de natura proteica: encefalinele si endorfinele, care mimeaza actiunea opiaceelor si a celor mai puternice analgezice (actiunea puternica de lunga durata). Aceste substante diminueaza perceptia dureroasa, produc somnolenta, probleme comportamentale, depresie respiratorie, euforie. Descoperirea receptorilor morfinici la nivelul creierului si la nivelul tractului intestinal a permis atribuirea acestor peptide a rolului de neurotransmitator avand o mare selectivitate.
Serotonina se gaseste la om in celulele enterocromafine ale tractului intestinal (90%). Cantitatea din sistemul nervos central este foarte mica, doar in unele segmente cantitatea de serotonina este ceva mai mare. Serotonina este implicata in fenomenele de analgezie prin: participa la efectele analgezice in legatura cu morfina, scaderea concentratiei de serotonina diminua efectul analgezic al morfinei; rol in perceptia senzoriala, ca factor limitant al intensitatii perceptiei stimulilor si a reactiei, motorii corespunzatoare; scade frecventa descarcarii spontane in trunchiul cerebral; intervine in modularea sistemului extralemniscal impreuna cu encefalinele. Acetilcolina scade actiunea encefalinelor si morfinei favorizand actiunea substantelor algogene (Histamina, Bradikinina) care agraveaza senzatia dureroasa. Noradrenalina are rol inhibitor asupra analgeziei. Dopamina potenteaza efectul analgezic obtinut prin electrostimularea trunchiului cerebral. Exista un sistem dopaminergic in cordonul-lateral al maduvei sub locus coeruleus, care exercita un efect inhibitor asupra transmiterii durerii la nivelul maduvei; stimularea locus coeruleus este analgezianta. Mai multi aminoacizi sunt implicati in mediatia chimica, unii au rol inhibitor (GABA, glicina, alanina, serina) altii cu rol excitator (acid glutamic, acid aspartic). Sinapse GABA-ergice se gasesc la nivelul interneuronilor intercalari din substanta gelatinoasa, de la nivelul "portii de control a durerii", avand efecte la nivelul maduvei. GABA este responsabil de inhibitia postsinaptica (probabil) si in inhibitia presinaptica. În creier scade activitatea excitatorie simpatica. Glicina inhiba neuronii motori si interneuronii din substanta gelatinoasa medulara. Unele polipeptide au rol neuromodulator sinaptic - substanta P scade frecventa si rata descarcarilor neuronilor nociceptivi si reduce latenta raspunsurilor. Histamina este mediator al durerii la nivelul terminatiilor senzitive periferice.
Durerea reflectata se refera la situatia cand individul resimte o durere intr-o parte a corpului ce se afla la distanta de tesutul lezat (de obicei leziuni viscerale determina leziuni in teritoriul cutanat).
Mecanismul durerii reflectate a fost descris de Sinclair, Weddel si Feindell astfel: ramuri ale fibrelor viscerale ale durerii fac sinapsa in maduva spinarii cu unii din aceiasi deutoneuroni care primesc fibre ale durerii si de la piele. Cand sunt stimulate fibrele viscerale ale durerii, impulsurile dureroase sunt transmise si prin unii neuroni ce conduc impulsuri dureroase de la piele, generand astfel senzatia de durere cutanata.
II. ELECTROTERAPIA PRIN CURENTI DE JOASA FRECVENTA
Principiul care sta la baza terapiei prin curenti de joasa frecventa este efectul de stimulare pe care impulsurile electrice din domeniul joasei frecvente il exercita asupra unor substraturi excitabile precum fibra musculara sau nervoasa, care raspund in mod caracteristic datorita proprietatii de excitabilitate.
Stimularea electrica produce la nivelul substratului vizat o depolarizare membranoasa, avand un efect analog cu al excitantilor specifici.În baza acestui principiu se realizeaza compensarea functiei alterate, focalizand actiunea curentului electric la nivelul zonelor de maxima densitate nervoasa, efectul resimtindu-se in acest caz atat local cat si la distanta(reflex).
(1) Curentul galvanic
Curentul galvanic este un curent de joasa frecventa, cu deplasarea sarcinilor electrice in flux continuu, de la polul pozitiv la cel negativ (de la placa la filament).
A) Actiunile biologice ale curentului galvanic
Aplicarea curentului galvanic asupra organismului va determina atat efecte polare la nivelul electrolitilor aplicati cat si efecte interpolare produse in interiorul organismului, in regiunea cuprinsa intre cei doi electrozi. Aceste efecte se manifesta concomitent, iar efectul total al curentului se poate ca este insumarea lor.
Efectele polare sunt modificarile survenite la locul de contact al tegumentului cu electrozii aplicati. Ele sunt consecinta electrolizei, cu producere de acid (HCl) la anod si de baza (NaOH) la catod. Ele depind de calitatea electrodului (forma, dimensiunea, compozitia chimica), de calitatile curentului (intensitatea, directia, sensul, densitatea, durata) si de unele proprietati ale organismului (starea tegumentului, rezistenta electrica, capacitatea, conductibilitatea diverselor tesuturi, reactivitatea generala). În cazuri de supradozare a curentului electric se produc efecte polare extreme: arsuri si necroze.
Efectele interpolare au semnificatie terapeutica. Ele se produc ca urmare a modificarilor fizico-chimice tisulare generale de trecerea curentului si constau in procese de bioelectroliza, ionoforeza, electroosmoza, modificari de potential de membrana, modificari de excitabilitate neuromusculara, efecte termice si de inductie electromagnetica, modificari in compozitia chimica a tesuturilor.
Migrarea ionilor se produce dupa disociatia electrolitica. Ea se desfasoara in spatii restranse, in interiorul celulei si in spatiile intercelulare. Ionii pozitivi, precum H+, migreaza catre polul negativ (catod); ionii negativi, precum radicalul OH-, migreaza spre anod, numindu-se respectiv cationi si anioni.
Electroliza biologica. Ajunsi la polii respectivi (reprezentati de electrozi), ionii isi pierd sarcina electrica, devenind atomi liberi. Eliberarea atomilor liberi din solutia se numeste electroliza. Între atomii neutrii rezultati in acest mod se produc diverse reactii clinice ca fenomene secundare.
Reactiile produse de trecerea curentului galvanic printr-o solutie de NaCl (element de baza in structurile tisulare ale organismului) se pot reprezenta astfel:
NaCl ¾ Na+ + Cl- H2O ¾ H+ + OH-
Cl- ¾ -1e- Cl (la anod OH- ¾ -1e- OH (la anod)
Na+¾ +1e- Na (la catod) H+ ¾ +1e- H (la catod)
Recombinare: Cl + H HCl (la anod)
Na + OH NaOH (la catod)
Prin deplasarea cationilor spre catod si a anionilor spre anod se formeaza in apropierea electrozilor - paralel cu suprafata lor de contact cu tegumentul - o concentratie de sarcini electrice de semn contrar cu electrodul. Aceste sarcini constituie in tesuturi un electrod nou, "virtual", care va poseda la un moment dat o diferenta de potential egala cu a electrodului, determinand fenomenul de polarizare biologica. S-a observat ca in prezenta sarcinilor negative, permeabilitatea membranelor celulare creste si invers, aceasta scade in prezenta sarcinilor pozitive.
Acumularea acidului (HCl) si a bazei (NaOH) la nivelul electrozilor respectivi poate produce arsuri si chiar necroze cutanate (acide, respectiv alcaline). Pentru contracararea acestor actiuni si preintampinarea aparitiei acestor leziuni cutanate se utilizeaza straturile hidrofile de protectie plasate intre electrozi si tegument; se pot utiliza si solutii de protectie, care au si rolul de a "uniformiza" curentul galvanic, de a imbunatati conductibilitatea tisulara la curent si de a favoriza transportul de substante din solutiile utilizate la ionizare.
Ionoforeza este un proces biochimic care are loc in tesuturi si este reprezentat de deplasarea ionilor prin membranele celulare semipermeabile.
Deoarece organismul are in compozitia sa solutii coloidale, la trecerea curentului galvanic se genereaza fenomene de electroforeza si electroosmoza.
Electroforeza. Moleculele nedisociate din elementele neutre electric, cum sunt de exemplu coloizii, se inconjoara prin absorbtie cu ioni si se deplaseaza in directia catodului (catelectroforeza) sau a anodului (anelectroforeza), dupa semnul incarcaturii electrice.
Electroosmoza este deplasarea continutului de apa din tesuturi prin structurile membranelor sub influenta curentului continuu.
B) Efectele fiziologice ale curentului galvanic
Efectele si modificarile biologice ale curentului galvanic asupra tesuturilor organismului se manifesta mai ales la nivelul substraturilor usor excitabile - fibrele nervoase.
Aplicarea curentului electric cu panta (introducere) lina, cum se utilizeaza in terapie, produce efecte diferite fata de cele obtinute la utilizarea acestuia in testarile diagnostice: nu apar fenomene de excitatie motorie sau senzitiva (contracturi musculare sau dureri); totusi au loc modificari biofiziologice certe, care stau la baza efectelor terapeutice.
1. Actiunea asupra fibrelor nervoase senzitive:
Receptorii senzitivi din tegument inregistreaza la aplicarea curentului galvanic o senzatie de furnicatura, care creste proportional cu intensitatea curentului, transformandu-se in intepaturi fine, apoi chiar senzatia de arsura, mergand pana la senzatia dureroasa.
Dupa cateva sedinte de aplicatie, se constata cresterea pragului sensibilitatii tactile si dureroase. Aceasta actiune analgetica se produce la nivelul electrodului pozitiv.
Analgezia galvanica a fost multa vreme explicata sub numele de electrotonus, din care se disting aspectele de anelectrotonus si catelectrotonus, in raport cu polul la nivelul caruia iau nastere.
La polul pozitiv, unde se produce anelectrotonus, membranele celulare se hiperpolarizeaza si scade excitabilitatea; in cadrul catelectrotonusului are loc o depolarizare si excitabilitatea creste. Electrotonusul variaza cu intensitatea curentului: la intensitatile mici predomina catelectrotonusul, la cele mari anelectrotonusul, in timp ce la cele medii s-ar produce un echilibru al electrotonusului.
De asemenea efectul analgetic al curentului continuu s-a descoperit mai tarziu ca se bazeaza si pe modificarile ionice dintre electrozi, provocate de deplasarea ionilor, precum si pe componenta analgetica a curentului galvanic pe SNC si sistemul circulator.
2. Actiunea asupra fibrelor nervoase motorii
Polul negativ utilizat ca electrod produce o scadere a pragului de excitatie a fibrelor motorii, cu cresterea excitabilitatii si efect de stimulare. O crestere mai brusca a intensitatii curentului, ca si o scadere brusca a ei, determina o contractie musculara prompta. Se foloseste in aplicatiile premergatoare, de pregatire a fibrelor musculare pentru tratamentul cu curenti excitatori al musculaturii denervate.
3. Actiunea asupra sistemului nervos central
La om, s-a observat o diminuare a reflexelor in cazul aplicarii curentului galvanic descendent, in special in baile galvanice (reducerea reflexului patelar), in timp ce in cazul galvanizarii ascendente a aparut o crestere a excitabilitatii.
Organele de simt reactioneaza specific fata de curentul electric: apar reactii vizuale (fosfonele), reactii auditive (acufene), reactia labirintica se manifesta prin vertij "voltaic" (ameteli), cu deviatia capului spre dreapta (la normali) sau spre partea bolnava, reactiile gustative se traduc prin gust metalic, astringent, la polul negativ si printr-un gust acru la polul pozitiv.
4. Actiunea asupra fibrelor vegetative vasomotorii
Curentul galvanic are o actiune hiperemizanta, de activare a vascularizatiei.
Dupa o scurta perioada de vasoconstrictie se instaleaza o hiperemie prin vasodilatatie relativa, manifestata prin aparitia unui eritem cutanat la locul aplicarii si o crestere moderata a temperaturii locale, tradusa printr-o senzatie de caldura placuta. Aceasta reactie se mentine si dupa intreruperea curentului, fiind mai pronuntata si mai persistenta sub electrodul negativ, disparand lent dupa cateva ore.
Aceasta vasodilatatie se produce atat la nivelul vaselor superficiale, cutanate, cat si la nivelul celor profunde, din straturile musculare.
Îmbunatatirea vascularizatiei profunde a fost demonstrata; s-au inregistrat cresteri ale circulatiei cutanate cu pana la 500% si ale circulatiei musculare subiacente cu pana la 300% (in raport cu circulatia de repaus), efecte persistente timp de 15-30 minute dupa intreruperea aplicatiei terapeutice.
Activarea circulatiei loco-regionale prin curent galvanic are drept consecinta o crestere a irigatiei sangvine cu efecte biotrofice prin imbunatatirea nutritiei tisulare si o resorbtie crescuta a exudatelor si edemelor locale.
5. Actiunea asupra sistemului neurovegetativ
Sistemul nervos vegetativ reactioneaza inconstant si individualizat la aplicarea curentului galvanic, in functie de predominanta tonusului vagal sau simpatic al bolnavului, de locul de aplicare, de polaritate etc.
Zona "gulerului Scerbac" (din regiunea cervicala si dorsala superioara) ca sediu de aplicatie al procedurii, este regiunea de electie pentru influentarea sistemului nervos vegetativ.
6. Influenta asupra sistemului circulator
Curentul galvanic descendent accelereaza afluxul sangvin in circulatia de intoarcere a sangelui venos din plamani si membrele superioare si transportul sangelui arterial catre sistemul portal. Curentul galvanic ascendent accelereaza circulatia venoasa de la extremitatile inferioare si de la organele sistemului portal catre inima, favorizeaza transportul sangelui arterial catre plamani si extremitatile superioare, precum si viteza sangelui venos de la inima catre plamani.
Aceste actiuni nu sunt general valabile, ci se produc individualizat dupa reactia specifica a fiecarui bolnav la tipul de galvanizare aplicat.
C) Efectele terapeutice ale curentului galvanic: analgetic, prin scaderea excitabilitatii nervoase la nivelul polului pozitiv si prin reabsorbtia metabolitilor din procesele inflamatorii; stimulare neuro-musculara la nivelul electrodului negativ; reglare a modificarilor de excitabilitate a sistemului nervos central, in functie de modul de aplicatie; reglare nespecifica a constelatiei neuro-vegetative; biotrofic prin imbunatatirea loco-regionala a irigatiei sangvine si cresterea difuziunii intratisulare; vasodilatator prin hiperemia reactiva la nivelul circulatiei superficiale si profunde.
D) Modalitati de aplicare a galvanizarilor
Galvanizarea poate fi aplicata in urmatoarele moduri: A- cu ajutorul unor electrozi sub forma de placi de diferite dimensiuni; B- ca baie hidroelectrolitica (galvanica): B.1) baie partiala (patru-celulara), B.2) baie completa sau generala (Stanger); C- ionoforeza (ionogalvanizarea): metoda de introducere a unor substante medicamentoase prin tegument, cu ajutorul curentului galvanic.
D.1. Baile galvanice
Pentru tratarea unor regiuni mai intinse sau a intregului corp se recomanda utilizarea bailor galvanice, la care se combina actiunea curentului continuu cu efectul termic al apei. Consecinta este ca curentul electric este repartizat pe o suprafata corporala mai mare, astfel ca densitatea curentului este mai redusa, neexistand pericol de arsuri la intensitatea aplicata, care este in aceasta procedura, mai mare decat la galvanizarile simple.
Baile galvanice patru-celulare: tehnica
Bolnavul sta asezat pe un scaun izolat electric de postamentul pe care se afla instalata baia galvanica patru-celulara. Apa introdusa in cele 4 vase (celule) trebuie sa aiba intre 34 C si 38 c; apa rece accentueaza senzatia neplacuta data de trecerea curentului, iar apa calda (37-38 C) putem sa aplicam intensitati mai mari, mai bine tolerate.
Putem face aplicatii patru-celulare, tricelulare, bicelulare, putem sa adaugam un electrod de plumb sau zinc pe o alta regiune corporala (lombara, lombo-sacrata, abdominala sau cervicala).
Baile galvanice generale (Stanger) hidroelectrolitice
Sunt
cazi din material plastic cu capacitate de
Sensul curentului poate fi dirijat in multiple variante intre electrozi: descendent, ascendent, transversal (cu polaritatea pozitiva sau negativa fixata de partea stanga sau dreapta) sau in diagonala.
Intensitatea curentului aplicat este mai mare decat la baia patru-celulara (1000-1200 mA), fiind repartizat pe intreaga suprafata corporala. S-a estimat ca 2/3 din intensitatea curentului se "pierde" in apa si numai 1/3 din aceasta trece prin corp.
La baia Stanger este foarte important sa ne orientam dupa "senzatia de curent" a pacientului, aplicand deci dozarea intensitatii la nivelul pragului senzitiv, pana la senzatia de furnicatura placuta si de usoara caldura.
Un rol important il are capacitatea de conducere a mediului lichid din baie. O cantitate mica de saruri prezenta in baie lasa sa treaca prin organism o cantitate mai mica de curent, deoarece scade numarul de ioni purtatori de sarcini electrice catre tegument. Maximul concentratiei active este de 2g/l NaCl. În solutii mai concentrate curentul descreste rapid.
Pentru o mai buna eficienta terapeutica a procedurii se pot adauga diferite ingrediente farmaceutice sau extracte de plante. Actiunea acestor bai se explica prin efectul termodinamic al apei, prin cel electric al curentului si prin cel clinic produs de ingredientele adaugate.
Tehnica de lucru: se umple vana cu apa la 36-37 C sau la 38 C daca dorim sa actionam crestem intensitatea. Terapeutul controleaza existenta curentului electric inainte de intrarea pacientului prin introducerea mainii in apa. Se manevreaza comutatorul lent pentru dozarea progresiva a intensitatii curentului - dupa prescriptia medicului si senzatia subiectiva a pacientului (in general la nivelul 400-600 mA); se fixeaza durata procedeului la 15-30 minute. Ritmul sedintelor este de una la 2-3 zile iar seria de tratament cuprinde 6-12 sedinte.
Indicatii: tulburari SNC (pareze, paralizii, nevralgii, nevrite, radiculopatii), sindromul mialgic, tulburari vasculare periferice, afectiuni reumatismale inflamatorii.
D. 2. Ionoforeza
Este procedeul prin care se introduc in organism diferite substante medicamentoase cu ajutorul curentului galvanic, care le transporta prin tegument si mucoase, bazat pe fenomene electrolitice. Cu solutia continand ionul medicamentos pe care dorim sa il aplicam se imbiba stratul hidrofil, sub electrodul activ. De aici migreaza prin pielea intacta spre polul opus si ajunge in interiorul organismului. Medicamentele sunt preluate de reteaua limfatica si sangvina si sunt astfel transportate in circulatia generala. Concentratia ionilor introdusi prin ionogalvanizare nu creste in cuprinsul zonei aflata intre cei doi electrozi strabatuta de curent, ci se concentreaza superficial sub electrodul de semn opus, unde migreaza ionii respectivi de semn contrar, de unde sunt raspanditi in circulatia sangvina. Caracterul specific al procedurii este actiunea locala. Indicatiile principale ale ionoforezei sunt date de procesele patologice localizate relativ superficial.
La efectul farmacodinamic al substantelor medicamentoase se adauga si efectul analgezic al curentului galvanic, care scade pragul dureros.
Avantajele ionoforezei: are un efect local demonstrat si recunoscut, are un efect de depozit realizat de acumularea substantelor farmacologice introduse la nivelul electrozilor, are un efect de patrundere pana la stratul cutanat profund, este posibila si o actiune reflexa viscerala la nivelul dermatomioamelor, este posibila dozarea precisa a substantelor medicamentoase aplicate, se obtin efecte certe cu cantitati infinitezimale de substante, evitand totodata tractul gastrointestinal, se poate aplica in orice stadiu de evolutie a bolii.
Inconvenientele ionoforezei: deoarece majoritatea medicamentelor contin ioni bipolari, in aplicarea curenta actioneaza de obicei numai componenta influentata de semnul polului respectiv, cealalta ramanand neutilizata, viteza de migrare a ionilor este diferita, cantitatea substantelor care patrund este necontrolabila.
E) Indicatiile si contraindicatiile galvanoterapiei
Indicatii: 1. afectiuni ale sistemului nervos - a) nevralgii si nevrite diverse (nervul sciatic, plexul cervicobrahial, nervii intercostali, nervul trigemen, nevralgii dentare, nevralgia parestezica, nevralgia occipitala, nevralgia de femuro-cutan); b) pareze, paralizii (paralizii flaste ale membrelor, de diferite etiologii, pareze faciale, pareze de sfinctere - anal, detrusor al vezicii); c) afectiuni ale organelor de simt (otice - otoscleroza -, oculare - conjunctivite, irite, sclerite); d) sindroame astenonevrotice de suprasolicitare; e) distonii neurocirculatorii; 2. afectiuni ale aparatului locomotor - a) reumatice (mialgii si neuromialgii cu diferite localizari), tendinite, tenosinovite, bursite, epicondilite, periartrite, artroze cu diferite localizari, poliartrita reumatoida, spondilita ankilopoetica; b) sechele posttraumatice; 3. afectiuni ale aparatului cardiovascular - a) tulburari de circulatie periferica (boala Raynaud, acrocianoza, degeraturile, arteriopatia obliteranta), b) flebitele in faza subacuta si cronica; c) boala hipertensiva in stadiul neurogen; 4. afectiuni dermatologice.
Contraindicatii: afectiunile care impiedica aplicarea electrozilor pe tegument, precum leziunile de diferite cauze, supuratiile, unele manifestari alergice (insotite de urticarie), unele eczeme, tuberculoza cutanata, neoplasmele cutanate.
(2) Curenti de joasa frecventa cu impulsuri aplicatii in scop analgetic
Curentii diadinamici - dupa Bernard - sunt rezultatul a doua forme de curent: forma de curent galvanic de baza, cu intensitatea de 2 mA si o componenta de curenti cu impuls, reprezentat de 1/2 de unda sinusoidala, cu durata de 10 ms si frecventa de 50 Hz (forma monofazat fix MF) sau 100 Hz (forma difazat fix DF), rezultand un curent sinusoidal redresat. Daca se aplica cu modulatii de frecventa (alternarea frecventei de 50 cu 100 Hz) se obtin alte trei forme de diadinamici: perioada scurta PS, perioada lunga PL si ritmul sincopat RS.
În functie de forma, intensitatea si durata de aplicatie, curentii diadinamici au mai multe efecte: excitatie - in unele conditii inhibitorii, produc un efect excitomotor - facilitare prin dinamogenie. Actiunea este de durata; se obtine cu intensitati mari si frecvente joase - 50 Hz; inhibitie - efect de adaptare, de reglare; este de scurta durata, creste pragul la curent pana la de trei ori intr-un minut; efectul analgetic prin inhibitie se realizeaza cu intensitati slabe, cu frecvente in jur de 100 Hz; se presupune ca se realizeaza succesiv, in trepte; efect decontracturant; efect hiperemiant.
A) Elementele necesare unei prescriptii corecte, de care depind efectele: intensitatea, forma de curent, frecventa 50 Hz excitant; 100 Hz inhibator, marimea polilor, numarul de sedinte pe zi, proprietatile organelor strabatute, durata de aplicare a diferitelor forme, polaritatea, intervalul dintre aplicatii, intervalul dintre sedinte.
B) Durata sedintei: forma scurta - pentru a evita acomodarea 3-6 minute, sau mai scurte; o durata mai lunga a sedintei nici nu da rezultate, da si acomodare; durata unei sedinte in scop antialgic nu are voie sa depaseasca 10-12 minute.
C) Numarul de sedinte: una pe zi sau doua pe zi in faze acute (are efect numai pentru cateva ore), efectul antialgic poate deveni permanent dupa 3-4 sedinte, dupa 6 sedinte nu mai apare nici o ameliorare a durerii; Bernard recomanda ca dupa 4 sedinte sa se faca 7 zile pauza.
D) Formele de curent diadinamic
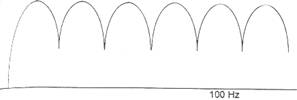
1. Difazat fix DF - este dublu directionat prin dubla dioda. În o secunda sunt 50 semiunde pozitive, plus alte 50 semiunde pozitive. Deci frecventa este de 100/sec, fara pauze intre semiunde. Rezistivitatea cutanata scade repede, intensitatea creste, dar acest fenomen nu se simte datorita fenomenului de inhibitie.
 Pentru a realiza senzatii (vibratii
si furnicaturi) trebuie sa crestem intensitatea curentului.
Daca se creste mult, se produce efect tetanizant nedureros.
Pentru a realiza senzatii (vibratii
si furnicaturi) trebuie sa crestem intensitatea curentului.
Daca se creste mult, se produce efect tetanizant nedureros.
Dozarea intensitatii: la intensitati mici, actiunea este pe fibre vegetative si musculatura neteda; la intensitate medie, efectul este analgetic, manifestat mai ales in dureri spastice (spasmolitic); creste conductibilitatea curentului in piele si tesutul subiacent; la intensitate mare, efectul este excitomotor pana la contractii tetanice.
2.
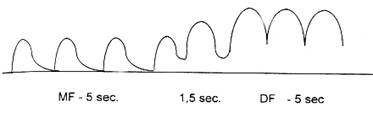
Monofazat fix MF - frecventa de 50 Hz, are 50 semiunde pozitive
distantate cu pauze egale. Au efect diamogen - senzatii de
vibratie puternica - senzatii de presiune a electrodului pe
piele. Conductibilitatea electrica cutanata creste foarte
putin, de aceea
 MF
trebuie cel putin sa se dubleze. Aceasta este de fapt si o
testare a functionarii lampii care moduleaza in PL,
deci care precizeaza ca DF este corect la aparat. Contractia
MF
trebuie cel putin sa se dubleze. Aceasta este de fapt si o
testare a functionarii lampii care moduleaza in PL,
deci care precizeaza ca DF este corect la aparat. Contractia
 3.
Ritmul sincopat RS - este derivat din MF, intrerupere a MF pentru o
secunda (cu pauze egale).
3.
Ritmul sincopat RS - este derivat din MF, intrerupere a MF pentru o
secunda (cu pauze egale).
Este excitomotor foarte puternic, avand efect pe muschii in activitate, in hipotonie. Daca are intensitatea peste pragul motor realizeaza electrogimnastica.
 4.
Perioada scurta PS - este curent DF modulat in perioade scurte
alternante regulata de cate o secunda de DF cu MF. Trebuie
reglata intensitatea potrivit atat pentru MF cat si
pentru DF -
4.
Perioada scurta PS - este curent DF modulat in perioade scurte
alternante regulata de cate o secunda de DF cu MF. Trebuie
reglata intensitatea potrivit atat pentru MF cat si
pentru DF -
Contractia
Are
efecte dinamogenetice (de
5.
Perioada lunga PL - este o varianta a PS, trecerea de
controleaza
 cu ceasul, variaza de la aparat la
aparat. DF trebuie sa relaxeze complet iar revenirea spre relaxare ( de
cu ceasul, variaza de la aparat la
aparat. DF trebuie sa relaxeze complet iar revenirea spre relaxare ( de
6. Monofazat modulat MFM - actiune 6-8 secunde - durata mare a contractiei, pauza 6-8 secunde - durata mare a pauzei. Intrarea in contractie se face lent. Este util in gimnastica musculara in coxartroze.
E)
Tehnica de aplicatie: Electrozii sunt: unipolari (electrod activ mic; electrod
indiferent mare), bipolari (electrozi egali cu schimbare de poli).
Intensitatea: se incepe cu 0,5-1 mA si apoi se creste. Efectele
excitomotorii se obtin cu o intensitate mai mare (
Durata
unei aplicatii nu trebuie sa treaca de 4-5 minute. De aceea,
daca intr-o sedinta dorim sa tratam mai
multe puncte, durata unei aplicatii va scadea succesiv
Ritmul aplicatiilor - la inceput 2-3 pe zi, apoi 1/zi, in total 6 sedinte.
F) Indicatii:
analgezic DF PL PS; sciatalgii DF PS PL;
entrofic PL PL RS; nevralgii DF PL;
vascular PS PL; mialgii DF PS PL;
antispastic DF; artroze PS PL;
dinamogen RS PS PL; epicondilite DF PS PL;
algoneurodistrofii
posttraumatice PS
transarticular si periarticular DF pe punctele dureroase si pe tesut
conjunctiv si pe lantul simpatic lombar; stari postraumatice -
pe puncte dureroase PL, pe
articulatii si muschii lezati PS; ulcer varicos,
sechele cicatriceale dupa arsuri, degeraturi PS
Forma de aplicare a curentilor diadinamici
|
Modalitati de aplicare |
Pozitia electrozilor |
Forma electrozilor |
|
Aplicare locala pe locul bolnav |
Trans- regional (transversal sau longitudinal), eventual inversarea polaritatii la 1/2 perioadei de tratament |
Electrozi placa de diferite marimi sau electrod cupa |
|
Calea de tratament neuronala. Tratamentul punctului dureros la presiune. Trigger points |
Transversal sau longitudinal fata de coloana in segmentul corespunzator. Catodul distal in aplicatie Longitudinala sau pe zona bolnava in aplicatii transversale |
2 electrozi mici in cupe sau 1 electrod placa mica si unul mare indiferent |
|
Aplicatii paravertebrale segmentare |
Transversal sau longitudinal fata de coloana in segmentul corespunzator. Catodul distal in aplicatie longitudinala sau pe zona bolnava in aplicatii transversale |
De obicei electrozi mici cupe |
|
Aplicatii radiculare |
Transversale sau longitudinal pe traiectul nervului periferic. Catodul se pune distal fara inversarea polaritatii |
Electrozi mici in cupa |
|
Aplicatii ganglionare, vegetative |
Pe ganglioni vegetativi, mai ales stelat. Catodul se pune distal. Nu se schimba polaritatea |
Electrozi mici in cupa |
|
Aplicatii pe vase |
De-a lungul arterelor mari, bogate in fibre nervoase vegetative |
Electrozi mici in cupa sau mari in placa |
Forma de curent si senzatia produsa, actiunea fiziologica si domeniul de aplicare a curentilor diadinamici dupa Bernard
|
Forme de curent |
Senzatia subiectiva |
Actiunea fiziologica si Indicatiile |
|
DF = 100 Hz 1/2 unda |
Vibratie rapida, fina, fibri- latii, furnicaturi. Actiunea fiziologica si senzatiile su- biectiva sunt mai mici
decat |
Analgetic,hiperemizant Tratamentul initial inaintea altor de diadinamici, in tulburari vegetative cu actiune simpaticolitica, in tulburari vasculare, functionale si organice. |
|
MF = 50 Hz |
Vibratii mai putin
rapide dar mai puternice. Actiunea fiziologica mai puternica
decat |
Analgetic. Indicat in stari dureroase spastice (splahnogene) se administreaza dupa DF. Îmbunatateste troficitatea pe tesutul conjunctiv. |
|
PS = (CP) DF+MF (1+1 sec) |
Diferente
esentiale intre senzatiile din timpul DF comparativ cu MF. |
Antialgic. Creste resorbtia prin pompa musculara, tonizant muscular. Reduc tonusul musculaturii hipertonice, scheletare. Indicatii distorsiuni, contuzii, stari posttraumatice, artralgii, neuromialgii, tulburari tro fice, vasculare, hipotone, sindrom posttrombolic, varice. |
|
LP-Mf urmat de MF intermitent modulat |
Senzatia ca mai sus, la PS |
Analgetic, in sindroamele mialgice, artralgice, neuromialgiile. Se da in combinatie cu PS. |
Indicatiile terapeutice pentru tratament cu diadinamici dupa Bernard
|
Indicatii |
Forma curentului Forma de aplicare |
Felul si pozitia Electrozilor |
|
Sciatalgic |
Paravertebral, transversal
in special musculatura extensorie lombara sau segment distal L4
L5, S1,S3 cat |
2 electrozi cupa mari |
|
PL pe punctele Valleix PS
si PL |
2 cupe mari, anodul sub punctul gluteal, catodul deasupra spatiului popliteu la mijloc. Altul la punctul peroneal tibial. |
|
|
Alte nevralgii |
PS |
2 electrozi mari cupa sau electrodul placa mare pe segmentul apasat. |
|
Artroza, spondiloza |
1. PS si PL cate
2- |
2 electrozi placa sau cupa. |
|
2. PL cu puncte dureroase |
2 electrozi mici in cupa catod pe locul dureros. |
|
|
2.1. PS 3- locala. |
2 electrozi placa anteroposteriori. |
|
|
2.2. Tratamentul punctelor dureroase cate |
2 electrozi cupa mici |
|
|
2.3. paravertebral segmentar
de-a lungul segmentului dureros. La coloana cervicala DF 1'- |
Electrozi mici cupa catod distal. |
|
|
2.4. eventual tratamentul musculaturii umarului PS=3' cu inversare poli la mijloc interval. |
2 cupe mari pe deltoid sau pe trapez. |
|
|
2.5. tratament gangliotrop in sindromul de excitatie simpatica cu DF=3- |
Electrozi cupe mici deasupra ganglionului stelat |
|
|
Afectiuni reumatismale, abarticulare, mialgice. |
1. Pl paravertebral seg- mentar |
2 electrozi mari in cupa perpendiculari pe coloana |
|
2.PL tratamentul punctelor
dureroase cate |
2 electrozi mici in cupa catod pe locul dureros |
|
|
3. Ca la lumbago la nivelul coloanei cervicale insa |
Ca la lumbago la nivelul coloanei cervicale insa |
|
|
Posttraumatic |
1. PS 3'- Intensitatea progresiv crescanda pana la toleranta in formele vechi rebele PS 2 min. PL 2 min. |
2 electrozi placa
in functie de regiune sau electrozi mari cupa in
contuziile toracice, electrozi in cupa mari paraleli cu coastele
(PS |
|
2.PS tratamentul punctelor
dureroase cate |
2 electrozi mici catod la locul dureros |
|
|
3.DF |
Electrozii si forma de aplicare ca la 1. |
(3) Curentii Trabert rectangulari
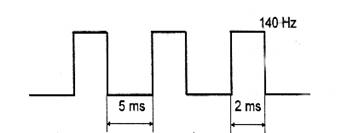
Curentii rectangulari cu efect analgezic, hiperemizant, cu durata impulsului de 2 ms, durata pauzei 5 ms si frecventa 140 Hz.. Se obtin prin aparatul TUR RS 10.
 Tehnica:
electrozi aplicati bipolar; electrozi de aceeasi marime - 3/4,
6/8, 8/12 cm; electrozi cu strat hidrofil foarte gros; distanta
intre electrozi sa fie de 3-
Tehnica:
electrozi aplicati bipolar; electrozi de aceeasi marime - 3/4,
6/8, 8/12 cm; electrozi cu strat hidrofil foarte gros; distanta
intre electrozi sa fie de 3-
Intensitati:
membre (5-10 mA), coloana cervicala (10-15 mA), coloana dorso-lombara
(15-20 mA). Intensitatea creste pana la senzatia
suportabila de vibratie caracteristica; daca se
depaseste se instaleaza o contractura tetanica
dureroasa. Ramanem la intensitatea de sub pragul
excitarilor. Deoarece intervine fenomenul acomodarii (scaderea
senzatiei de vibratie) trebuie sa crestem continuu
intensitatea, printr-o dozare succesiva in trepte pana
cand ajungem la o senzatie de maxima vibratie de mai
lunga durata (in
Aplicatii zilnice: daca nu obtinem efecte dupa trei sedinte, nu se mai continua. Numarul total de sedinte este de 6-8.
Indicatii: radiculopatii prin procese vertebrale degenerative, artroze, mialgii, miogeloze, PSH, spondilita, stari posttraumatice (contuzii, entorse, luxatii, intinderi ligamentare).
(4) Curentii stohastici
Încercarile si stradaniile specialistilor in electroterapie care cauta necontenit sa descopere noi forme de curent care sa raspunda cerintelor unei terapii cu rezultate din ce in ce mai bune. În acest sens in ultimii ani atentia se indreapta spre gasire posibilitatilor de producere a unor curenti care sa evite cat mai mult instalarea acomodarii structurilor excitabile la curent. Aparitia acestui fenomen fiziologic este inerenta la aplicatiile de stimuli electrici cu repetare periodica (prezentati pana aici). Cu toate dificultatile tehnice in prezent s-au putut produce curenti cu stimuli aperiodici numiti, curenti STOHASTICI. Fiind neregulati acesti curenti reduc reactiile de adaptare, crescand astfel efectul analgetic prin ridicarea mai pronuntata a pragului la durere, precum si durata acestui efect.
Cercetarile clinice au demonstrat prin masurarea pragului la durere inainte si dupa tratament, ca aplicarea acestor curenti produce efecte analgezice semnificativ superioare celor obtinute cu cele mai analgetice forme de curenti cu stimuli periodici (Träbert - 140 de Hz). Cele mai eficace sunt impulsurile stohastice din domeniul 5-30 Hz, rezultatele fiind apreciate atat in privinta nivelului pragului dureros, cat si a duratei de mentinere a efectelor dupa terminarea aplicatiei.
(5) Terapia TENS (neoro-stimulare-electrica-transcutanata). Conceptul modern privind modularea sistemului biologic al durerii in conditii normale si patologice, a permis introducerea terapiei TENS care cuprinde stari dureroase de diferite etiologii, cronice sau acute, cu determinarile emotionale, rationale si sociale ale durerii.
Modul de actiune al terapiei TENS se explica prin: 1) - Teoria de control a durerii la nivelul portii. Sistem de control spinal care moduleaza presinaptic excitatia senzoriala a diferitelor sisteme nervoase aferente. Stimularea electrica selectiva a fibrelor care pleaca de la neuroreceptori, duc la inchiderea portii pentru fibrele subtiri, cu conductibilitate lenta. Exista si alte mecanisme inhibitorii supraspinale de la trunchiul cerebral, intermediar, cortex, asupra excitatiei fibrelor dureroase de la nivel medular. 2) - Procese axonale directe, periferice si de inhibitie - procese de oboseala si inhibare a nervilor periferici care vor suprima durerea si apar la stimuli cu frecventa de 100 Hz. 3) - Analgezia prin hiperstimulare - inducerea analgeziei prin hiperstimulare prin stimuli intensi de scurta durata, stimuli reci (crioterapia), mecanici (masaj). 4) - Procese de inhibitie supraspinale, mecanisme endogene de suprimare a durerii - mecanisme fiziologice centrale de inhibare a durerii - eliminarea de substante naturale de tip morfinic care blocheaza transmiterea informatiilor nociceptive prin maduva spinarii. Efect analgezic prin mecanisme centripete si centrifuge.
Calmostim NST-O2 - aparatul romanesc cu ajutorul caruia se executa neurostimulare transcutanata cu impulsuri electrice. Senzatia durerii se transmite de la piele prin nervii somatici si de la organele interne prin nervii vegetativi, se propaga in conul posterior al maduvei unde se formeaza si mediatorii durerii - substanta P. Se stimuleaza secretia in organism a unor opiacee endogene (endorfine) care reduc partial sau total formarea substantei P, reducand partial sau total perceptia durerii.
Durata:
10'-
Caracteristici: frecventa - 15 - 200 Hz; frecventa trenului de impulsuri 2 Hz; durata trenului 180 ms;
Indicatii (durere acuta, cronica): afectiuni reumatismale; vasculare; postoperatorii-frontal; osteoporoza; neurologice; posttraumatice;
PARTEA SPECIALA
I. Material si metoda
Pentru a evidentia efectul analgetic al terapiei cu curenti de joasa frecventa, am urmarit un lot de 30 de pacienti internati in Clinica de Medicina fizica, Balneologie si Recuperare Medicala a Spitalului Universitar Bucuresti in perioada 1 octombrie - 1 iulie 1999, avand sindroame dureroase lombare.
Dintre acestia, un numar de 26 pacienti (86,7%) s-au internat sub diagnosticul de lombosciatica si numai 4 pacienti (13,3%) cu diagnosticul de lumbago acut.
81% din cazurile de lombosciatica (21 de pacienti) au aparut in urma conflictului disco-radicular prin hernie de disc. În celelalte 19% din cazuri (5 pacienti) in care a fost infirmat diagnosticul de hernie de disc, s-au corelat datele de laborator, clinice si radiologice, stabilindu-se urmatoarele patogenii: 3 cazuri de spondiloza si 2 cazuri de artroza interapofizara.
Din lotul de 30 de pacienti, 19 au fost barbati (63,3%) si 11 au fost femei (36,7%). Aceasta distributie pe sexe se explica prin diferentele biologice dar si sociale, expunerea profesionala la factorii de risc fiind crescuta la barbati.
Varsta pacientilor a variat intre 29 si 74 de ani (varsta medie a lotului este de 51,5 ani), cu urmatoarea repartitie pe varste:
intre 29-40 de ani, 7 pacienti (23,3%);
intre 41-50 de ani, 9 pacienti (30%);
intre 51-60 de ani, 10 pacienti (33,4%);
intre 60-74 de ani, 4 pacienti (13,3%).
Distributia pe grupe de varsta permite aprecierea efectului fenomenelor de uzura asupra elementelor coloanei vertebrale lombare, in raport cu trecerea la o noua grupa.
FRECVENTA CAZURILOR IN FUNCTIE DE VÂRSTA
Din pacientii investigati, 27 de pacienti (90%) mai facusera tratament inainte:
- 11 pacienti (37%) faceau tratament la domiciliu;
- 9 pacienti (30%) in ambulatoriu;
- 7 pacienti (23%) mai fusesera internati in alte clinici sau facusera cure balneare in sanatoriu.
Pe baza compararii datelor de anamneza efectuata bolnavilor care facusera un tratament de intretinere strict medicamentos (11 cazuri) si celor care asociaza electroterapie in ambulatoriu (9 cazuri), am constatat un numar mai mic de episoade acute in istoric si o remanenta crescuta a efectelor analgetice pentru bolnavii din cea de-a doua categorie. Din anamneza celor 9 pacienti care asociaza electroterapie in ambulatoriu a rezultat ca procedurile fusesera intrerupte cu minimum 3 luni inaintea episodului actual.
Vechimea suferintei a variat intre 2 saptamani si 20 de ani, cu predominanta formelor cronice cu vechime mare.
Vechimea episodului actual a variat intre 5 zile si peste 2 luni, predominant intre 2 si 3 saptamani.
În privinta debutului suferintei actuale, numai 2 pacienti (6,7%) din 30 pacienti au acuzat o instalare brusca, la restul de 28 de pacienti (93,3%) instalarea producandu-se progresiv.
Din anamneza bolnavilor s-au obtinut urmatoarele date referitor la conditiile de munca:
19 pacienti (63,3%) desfasoara munca fizica in conditii grele (pozitii defectuoase in timpul lucrului, ridicarea de greutati) sau au avut traumatism in antecedente, mai ales sub forma traumatismelor minore, repetate, aparute in cursul pozitiilor incorecte sau miscarilor bruste;
7 pacienti (23,3%) desfasoara munca de birou;
4 pacienti (13,3%) sunt pensionari.
Dintre pacientii investigati, 90% (27 pacienti) provin din mediul urban, iar 10% (13 pacienti) provin din mediul rural si nu au incalzire centrala.
În aceasta statistica am gasit protruziile si herniile de disc ca avand un maxim de frecventa la barbatii intre 30-50 de ani si anume in 68% din cazuri (17 pacienti).
Protruzia nechirurgicala, cu compresiune pe ligamentul vertebral posterior, manifestata clinic numai cu lombalgie a fost in proportie de 16% (4 pacienti), iar protruzia cu compresiune si pe radacini, cu sciatica si contractura musculara, in care a existat discutia indicatiei chirurgicale, in proportie de 84% (21 pacienti).
Cei doi pacienti care au incriminat debutul brusc al afectiunii s-au incadrat in grupul herniilor de disc in faza de protruzie discala. Factorul declansator a fost intr-unul din cazuri un efort fizic prelungit, asociat cu frigul, iar in cel de-al doilea caz o miscare brusca.
La ceilalti doi pacienti aflati in stadiul clinic de lombalgie, suferinta s-a instalat insidios. 21 de pacienti cu hernie de disc (88,4%) au acuzat un debut progresiv, cu conflict discoligamentar care a precedat conflictul disco-radicular, sciatica discala fiind precedata de perioade de lombalgie. În cazul herniei de disc, diagnosticul de sediu a fost posibil in 76% din cazuri (16 pacienti) numai prin clinica.
Din grupul pacientilor cu radiculita, in majoritatea cazurilor a fost afectat radacina L5 (53,8%) - 14 cazuri, urmata in ordinea frecventei de L4 (38,5% din 26) - 10 cazuri si de S1 (7,7% din 26) - 2 cazuri.
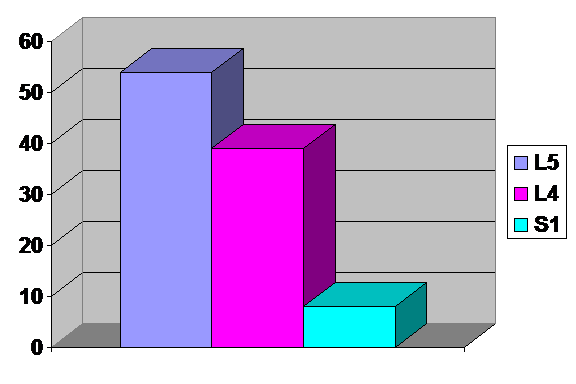
FRECVENTA CAZURILOR ÎN FUNCTIE DE RADACINA AFECTATA
Toti pacientii se aflau in faza a III-a de lomboradiculita, in unul din urmatoarele stadii:
stadiul 1 (iritativ: durere in teritoriul nervului afectat);
stadiul 2 (compresiv: parestezii si tulburari de sensibilitate);
stadiul 3 (paralizant: intreruperea radiculara si deficit motor);
stadii intermediare, care au fost integrate stadiului mai grav.
|
Stadiul |
Procent % |
Numar de cazuri |
|
|
Faza III |
Stadiul 1 | ||
|
Stadiul1-2 | |||
|
Stadiul 2 | |||
|
Stadiul 2-3 | |||
|
Stadiul 3 | |||
Motivele internarii au fost numai durerea (5 cazuri cu lombosciatica si 4 cazuri cu lombalgii) sau asociata cu parestezii (20 cazuri) si pareze (1 caz). Diferentierea acestor grade ale sindromului algic lombar sunt importante in stabilirea planului terapeutic ulterior.
Dintre cazurile studiate, numai un singur caz, aflat in stadiul de lombosciatica paretica, a primit indicatie chirurgicala.
Pacientii au fost spitalizati in medie 18 zile, fiind tratati atat medicamentos cat si fizical-kinetic.
Tratamentul s-a desfasurat in 3 etape consecutive, in functie de intensitatea fenomenului algic.
- Perioada acuta este stadiul de evolutie al bolii in care durerile lombare, cu sau fara iradiere, sunt intense, nu se calmeaza nici in decubit, exista contractura musculara paravertebrala cu sau fara blocada.
În cazul tuturor celor 30 de pacienti din lotul studiat, puseul acut al episodului actual s-a desfasurat in afara spitalului, ceea ce a permis in aceasta perioada doar imobilizare la pat si tratament medicamentos.
Cu toate ca exista si in aceasta perioada indicatie terapeutica de folosire a curentului de joasa frecventa cu scop analgetic (aplicat un timp mai indelungat si in pozitie antalgica), inflamatia radiculara intensa, riscul mare de agravare si necesitatatea repausului absolut sunt greu compatibile cu fizioterapia, care necesita deplasarea bolnavului.
În privinta tratamentului medicamentos:
toti pacientii au primit antiinflamatoare nesteroidiene (AINS);
toti pacientii au primit medicatie simptomatica, dupa caz (antialgice, decontracturante, sedative, tranchilizante).
Dintre antiinflamatoarele nesteroidiene s-au utilizat, in special, urmatoarele medicamente:
|
Medicamentul |
Doza |
|
Aspirina |
3g/zi |
|
Indometacin |
75mg/zi |
|
Fenilbutazona |
600mg/zi |
|
Piroxicam |
20mg/zi |
|
Diclofenac |
100mg/zi |
În lombosciaticele severe s-au folosit si infiltratiile locale cu Diprofos (1 caz).
Cel mai folosit a fost Diclofenacul, in forma de supozitoare sau unguent (Voltaren). În alegerea AINS s-au urmarit urmatorii factori:
efect analgetic si antiinflamator rapid;
administrare comoda;
terapie eficienta la administrarea prelungita.
Antiinflamatoarele steroidiene utilizate au fost:
Diprofos (Betametazon) si Hidrocortizon acetat;
Acestea au administrare intr-un numar redus de cazuri, pentru a evita efectele administrarii prelungite (dependenta, alterarea imunitatii, hiperglicemia).
AIS au fost prescrise deoarece au actiune puternica prin capacitatea de a scadea permeabilitatea vasculara (reduce migrarea celulelor inflamatorii) si de ameliorare rapida a fenomenelor algice.
Comparativ cu AINS, utilizate in 100% din cazuri, AIS au fost utilizate numai in 6,67% (2 cazuri).
Decontracturantele si antialgicele minore s-au administrat in special in perioada acuta cand, indiferent de cauza, fenomenul algic declanseaza contractura musculara reflexa.
În perioada subacuta durerile din decubit dispar, bolnavul se poate misca in pat fara dureri foarte mari, poate sta pe un scaun timp limitat si se poate deplasa prin camera cu conditia sa nu-si mobilizeze coloana lombo-sacrata, ceea ce ar provoca exacerbarea durerilor.
În cazul lotului studiat, aceasta perioada s-a instalat la 7-13 zile (in medie 10 zile) de la debutul episodului acut actual. În aceasta etapa s-a inceput tratamentul cu curenti de joasa frecventa in scop analgetic, care a cuprins urmatoarele proceduri:
- Galvanizare longitudinala - cu electrodul pozitiv bifurcat lombar si cu electrodul negativ aplicat pe dosul piciorului (pentru L5) sau talpii (pentru S1); procedura a durat 20 minute la intensitatea de furnicatura (formula valabila si pentru ionogalvanizari). Intensitatea trebuie dozata in functie de parametrii stabiliti de Gllert, testandu-se individual senzatia de: furnicaturi, intepaturi, arsura, durere.
Efectele urmarite:
analgetic si decontracturant - intensitatea la prag 0,1 mA/cm2; se obtine o senzatie placuta de furnicatura. În formele acute, intensitatea a fost dozata "sub prag" (sub 0,1 mA/cm2).in formele cronice, dupa testare, intensitatea a fost crescuta putin "peste prag". În cazurile cu hipoestezie "pragul" a fost testat pe zonele simetrice cu sensibilitate normala, iar in cazurile cu hiperestezie intensitatea a fost dozata la "pragul" de toleranta al regiunii.
Pentru bai galvanice s-a folosit apa la 37 C, cu intensitate "la prag" (400 mA), cu polaritate pozitiva, timp de 20 minute.
Vasomotor - intensitatea la prag peste 0,1 mA/cm2.
Curentul galvanic exercita actiune hiperemizanta, de activare a circulatiei sangvine, in proportie de 500% pentru piele si 300% pentru muschi (in raport cu circulatia de repaus). În zona de aplicatie apare un usor eritem cutanat si cresterea moderata a temperaturii locale.
Activarea circulatiei loco-regionale are drept consecinta aparitia de efecte biotrofice prin imbunatatirea nutritiei tisulare, cresterea metabolismului local si o resorbtie crescuta a exudatelor si edemelor locale.
Curentul galvanic strabate tesutul sub forma unei curbe largi care realizeaza un volum conductor datorita structurii lichidiene a tesuturilor; efectul curentului producandu-se in jurul traseului cel mai direct dintre electrozi.
Efectul analgetic al curentului galvanic se explica prin doua mecanisme:
hiperpolarizarea la nivelul electrodului pozitiv cu efect de scadere a excitabilitatii structurilor nervoase, interceptarii receptorilor si cailor de conducere a sensibilitatii dureroase; iar sub polul negativ se realizeaza fenomenul de depolarizare care induce blocajul catodic al carui rezultat este reducerea excitabilitatii membranare si blocarea transmiterii influxului nervos. În urma tratamentului cu curent galvanic, se obtine cresterea pragului sensibilitatii tactile si dureroase.
Cresterea circulatiei locale (tegumentare si musculare) produce indepartarea din zona de metaboliti si substante de tip histaminic, serotonine, peptide (substanta P, bradikinine), ioni de H care ei insisi se constituie in stimuli clinici nociceptivi.
Ulterior, efectul analgetic al curentului galvanic a fost atribuit si efectului sedativ exercitat asupra SNC.
Anumite particularitati de actiune ale ionogalvanizarii fac ca aceasta sa fie preferata in unele cazuri: la efectul analgetic al curentului galvanic se adauga efectul farmacodinamic rapid al substantelor medicamentoase (care au eficienta in cantitati mult mai mici si se evita si contactul gastric). În afara efectului analgetic local, este posibila si o actiune reflexa anti-viscerala la nivelul dermatomioamelor. În afara de aceasta, substantele analgetice patrund pana in stratul cutanat profund (corion) unde apare un "efect de depozit" realizat prin acumularea substantelor farmacologice care vor actiona un timp mai indelungat.
Tratamentul cu curent galvanic s-a aplicat tuturor pacientilor din lot, astfel:
Galvanizari simple: 24 cazuri (80%);
Ionogalvanizari: 2 cazuri (6,7%);
Bai galvanice: 4 cazuri (13,3%).
Numarul sedintelor aplicate a variat intre 8-17 sedinte, in aplicatii zilnice, timp de 5 zile pe saptamana.
Între curentii cu impulsuri de joasa frecventa, cel mai frecvent utilizati in scop analgetic sunt curentii diadinamici.
Ei se folosesc in aplicatii longitudinale ce urmaresc traseul radacinii interesate in procesul iritativ-compresiv; sau mai frecvent in aplicatii locale - procedura care interfereaza cauza declansatoare a suferintei la nivel central, respectiv la nivelul emergentei radacinii nervoase din cornul posterior al maduvei sau, eventual, la nivelul gaurii de conjugare unde radacina este deja mixta. În acest caz, efectul analgetic se resimte atat local, intervenind direct in conflictul dintre radacina, pe de o parte si discul herniat sau osteofitul compresiv, pe de alta parte, cat si la distanta, in teritoriul de distributie al radacinii interesate.
Acest tip de efect la distanta exprima de fapt efectul analgetic reflex al curentului diadinamic, care se aplica lombar (paravertebral latero-lateral), iar efectul analgetic se resimte si la nivelul teritoriului de distributie al radacinii iritate. Actiunea analgetica reflexa care se realizeaza prin curentul diadinamic, are ca substrat segmentul functional radacina nervoasa-miotom-dermatom.
Tot in cadrul terapiei reflexe poate fi considerata si aplicatia pe puncte dureroase circumscrise (Trigger points). În aceasta procedura sunt vizate punctele de proiectie tegumentara de pe traiectul radacinii interesate in conflictul disco-radicular, urmarind-o de la emergenta pana la distributia finala. În acest caz terapia reflexa este de tip metameric, urmarind obtinerea unor efecte profunde prin aplicatia pe zonele superficiale ale traseului interesat. Parametrii utilizati sunt: electrod punctiform, frecventa 200-500 Hz, intensitate mare, durata mica 1-2 minute. Pentru aceasta procedura se mai pot utiliza si curentii Träbert sau TENS.
Mecanismul de actiune al terapiei reflexe (dar si locale) se bazeaza pe teoria "controlului de poarta": senzatia vibratorie produsa de curentul diadinamic este transmisa prin fibre cu conducere rapida (mielinice, Aa sau Ag) in timp ce stimuli nociceptivi sunt transmisi prin fibre cu conducere lenta (amielinice, C). Integrarea excitatiei producandu-se la acelasi nivel (interneuronii cornului posterior medular); excitatiile ajunse mai rapid vor "bloca" interneuronii pentru stimulii nociceptivi. (Acest mecanism a fost descris detaliat in capitolul "Fiziopatologia durerii").
Pentru obtinerea efectului analgetic cu curent diadinamic, pacientilor din lotul studiat li s-a aplicat formula:
DF = 2 minute; PS = 2 minute; PL = 4 minute
Aceasta procedura a fost aplicata in toate cazurile studiate, fiind cea mai indicata in sciatalgie.
Curentul difazat fix DF este considerat ca forma cea mai analgetica a curentului diadinamic, ridicand pragul sensibilitatii la durere. I se atribuie un efect de imbunatatire a circulatiei arteriale prin inhibarea simpaticului. Din aceste motive este utilizat ca forma de introducere in aplicatiile cu scop primordial analgetic.
Forma periodica scurta PS exercita un efect excitator, tonicizant, actionand ca un masaj profund mai intens; componenta vasoconstrictoare (monofazat fix) ii confera un efect resorbtiv, cu actiune rapida in edeme si tulburarile trofice. Dupa mai multe minute, produce o analgezie secundara cu o remanenta destul de lunga.
Forma perioada lunga PL prezinta un efect analgetic si miorelaxant persistent, de asemenea are si efect anticongestiv. Este preferat in starile dureroase pronuntate si persistente.
Durata sedintei de tratament a fost scurta, pentru a evita acomodarea (8 minute); o durata mai lunga putand diminua eficacitatea unei aplicatii cu scop analgetic. Din acelasi motiv au fost indicate numai 10 sedinte, aplicate zilnic, timp de 5 zile pe saptamana. În cursul procedurii trebuie crescuta intensitatea pentru mentinerea senzatiei de vibratie nedureroasa, prin procesul de acomodare acestea scad la un interval de timp dupa stabilirea pragului initial de intensitate.
Trebuie subliniat ca desi tratamentul cu curent de joasa frecventa produce o ameliorare importanta si destul de rapida a durerii, perioada subacuta reprezinta un stadiu de evolutie extrem de variabil, in care exista riscul de reacutizare.
Ceea ce trebuie sa aduca o consolidare a remisiunii simptomelor si o profilaxie a recidivelor se poate realiza printr-un program corect de kinetoterapie (Pentru relaxarea musculaturii lombare cu reducerea concomitenta a lombosacralgiei, T. Sbenghe recomanda aplicarea exercitiului hold-relax modificat, cu rezistenta moderata spre minima. Pentru asuplizarea trunchiului inferior prin exercitii de remobilizare a coloanei vertebrale lombare, cel mai frecvent se utilizeaza programul Williams).
În acest studiu am urmarit sa fac evaluarea finala a pacientilor inainte de implicarea acestora in programul kinetic, incercand astfel sa evidentiez numai efectele produse de terapia cu curent de joasa frecventa.
Perioada a III-a este perioada cronica, in care durerea permite bolnavului sa-si mobilizeze coloana, aceste mobilizari producand o durere suportabila, slaba sau moderata.
În ortostatism si mers, durerile apar dupa un interval destul de mare de timp; pot persista contracturi ale musculaturii paravertebrale lombare. Perioada de remisiune completa este perioada dintre episoadele algice in care bolnavul este asimptomatic si predispus astfel acelorasi greseli care duc la recidiva.
În acest sens, in tarile occidentale s-au dezvoltat o serie de programe adecvate, asa-numitele "low back school" in care bolnavii sunt invatati sa traiasca si sa-si desfasoare activitatea profesionala in conditii de risc minim.
În perioada cronica sunt indicate cure de tratament in statiuni balneare sau continuarea tratamentului in ambulator.
Parametrii clinici urmariti in studiu
Pentru a evidentia efectul analgetic al terapiei cu curenti de joasa frecventa am urmarit o serie de parametrii clinici care inregistreaza durerea, cu evolutie subiectiva; iar pentru un studiu cat mai unitar al ameliorarii starii initiale am introdus si parametrii clinici masurabili obiectiv, care sunt direct corelati cu durerea, depinzand de ea sau determinand-o , considerandu-i importanti din acest motiv in evaluarea globala clinica.
Parametrii considerati sunt componentele sindroamelor vertebral static, vertebral dinamic, dural si neuroradicular. Desi imbunatatirea parametrilor apartinand primelor trei sindroame se datoreaza mai mult tratamentului complex de recuperare, decat electroterapiei cu curenti de joasa frecventa in particular, a caror implicatie majora este in ameliorarea sindromului neuroradicular, studiul unitar al acestor parametrii corelati fiziologic permite o imagine de ansamblu a tabloului clinic al afectiunii.
De asemenea, restul parametrilor pot fi mai precis cuantificati comparativ cu durerea, care este un reper subiectiv greu cuantificabil.
În cuantificarea intensitatii durerii am folosit o scara verbala unidimensionala (referitoare exclusiv la senzatia dureroasa).
Scara verbala simpla permite autoaprecierea durerii prin raspunsul bolnavului la o serie de intrebari standard, marcate cu 0-5 puncte, de la lipsa durerii pana la durerea intensa.
Am introdus ca parametrii si durerea la percutie si limitarea functionalitatii (pe baza unui chestionar referitor la desfasurarea activitatilor cotidiene), considerand ca acesti doi parametrii intregesc tabloul fenomenului algic.
Dezavantajul scarilor unidimensionale consta in considerarea durerii ca un fenomen simplu, unitar, ceea ce nu corespunde realitatii, durerea implicand cateva componente in interrelatie, dar de sine statatoare: componenta senzorio-discriminativa, afectiva, cognitiva si comportamentala, care au ponderi individuale si depinzand de tipul si localizarea afectiunii.
"Nu exista o parte a corpului in care interrelatia psiho-somatica sa fie mai importanta decat regiunea lombosacrata" - Veraguth.
"Frecventa deosebita a tulburarilor psihice la bolnavii cu hernie de disc este subliniata de toti autorii de specialitate" - Arseni.
Între cele mai importante tulburari psihice concomitente discopatiilor lombare, Arseni enumera:
scaderea pragului de sensibilitate dureroasa (psihotoleranta individuala la durere), bolnavul resimtind acuze mici drept mari suferinte;
generarea psihica a durerii, probabil printr-un fenomen de corticalizare a lombosciaticii anterioare;
aparitia sindromului de translatie, "o creare continua a durerii de catre durere" (Leriche). Acesti bolnavi muta de obicei sediul durerii fie in alt teritoriu al aceluiasi picior (de obicei proximal), fie controlateral.
În consecinta, se poate aprecia ca aplicarea rapida a electroterapiei cu curenti de joasa frecventa in scop analgetic atenueaza nu numai componenta somatica a durerii cu toate consecintele ulterioare, ci previne si instalarea componentelor sindromului neuro-psihic aferent, desi nu am urmarit in aceasta lucrare evolutia acestui parametru, din datele de anamneza ale bolnavilor din lotul studiat am inregistrat perioade de depresie, asociate cu consumul de alcool.
De asemenea, 24 din cei 30 de bolnavi luati in studiu erau fumatori.
Parametrii clinici urmariti in studiu au fost etalonati prin puncte in functie de prezenta sau absenta sau dupa o scara a intensitatii astfel:
|
CUANTIFICAREA MANIFESTARILOR CLINICE |
||
|
Sindromul vertebral static |
||
|
a)-rectitudinea coloanei lombare |
- prezenta - absenta |
0 puncte 1 punct |
|
b)-atitudine scoliotica |
- prezenta - absenta |
0 puncte 1 punct |
|
c)-contractura paravertebrala antalgica |
- prezenta - absenta |
0 puncte 1 punct |
|
Sindromul vertebral dinamic, limitarea dureroasa a urmatoarelor miscari: |
||
|
d)- flexie |
- mai sus de coapsa - cu degete deasupra rotulei - cu degete la rotula - cu degete la sol |
0 puncte 1 punct 2 puncte 3 puncte |
|
e)- extensie |
- limitare prezenta - limitare absenta |
0 puncte 1 punct |
|
f)- inflexiune laterala |
- limitare prezenta - limitare absenta |
0 puncte 1 punct |
|
g)- rotatie |
- limitare prezenta - limitare absenta |
0 puncte 1 punct |
|
Sindromul dural |
||
|
h)-manevra Lasègue |
- Lasègue pozitiv sub 45º - Lasègue pozitiv la 45º-60º - Lasègue negativ |
0 puncte 1 punct 2 puncte |
|
Sindromul neuroradicular |
||
|
i)-durere lombosacrata |
- intensa - medie - usoara - absenta |
0 puncte 1 punct 2 puncte 3 puncte |
|
j)- durere iradiata sciatic si/sau crural |
- prezenta - absenta |
0 puncte 1 punct |
|
k)- hipoestezie |
- prezenta - absenta |
0 puncte 1 punct |
|
l)- tulburari de reflexe |
- prezenta - absenta |
0 puncte 1 punct |
|
m)- forta musculara |
- contractie imposibila - contractie fara miscare - miscare fara gravitatie - miscare contra gravitatiei - miscare contra rezistentei - normala |
0 puncte 1 punct 2 puncte 3 puncte 4 puncte 5 puncte |
|
Alte manifestari ale durerii |
||
|
n)- durerea la percutie |
- prezenta - absenta |
0 puncte 1 punct |
|
o)- durerea, apreciata din punct de vedere clinico-functional |
- impiedica activitatea - limiteaza activitatea - activitate normala |
0 puncte 1 punct 2 puncte |
În functie de punctajul sumat, cazurile au fost clasificate in 3 clase de gravitatie:
0-12 puncte: clasa I gravitate mare;
13-19 puncte: clasa a II-a gravitate medie;
20-26 puncte: clasa a III-a gravitate mica.
Rezultate si discutii
Pacientii au fost evaluati pe baza parametrilor de mai sus la inceputul si la sfarsitul tratamentului cu curent de joasa frecventa, obtinandu-se un scor initial si unul final pentru fiecare parametru.
Ameliorarea scorului dupa tratament s-a calculat pentru fiecare parametru in parte, iar pe baza insumarii scorurilor initiale si finale ale fiecarui pacient, pacientii au fost clasificati in clase de gravitate care au permis aprecierea ameliorarii clinice global.
Centralizarea datelor obtinute pe lotul studiat a fost cuprinsa in urmatoarele tabele:
|
EVALUAREA INITIALA |
|
|||||||||
|
a)-rectitudinea coloanei lombare |
- prezenta - absenta |
23 cazuri (76,7%) 7 cazuri (23,3%) |
|
|||||||
|
b)-atitudine scoliotica |
- prezenta - absenta |
cazuri (40%) 18 cazuri (60%) |
|
|||||||
|
c)-contractura paravertebrala antalgica |
- prezenta - absenta |
22 cazuri (73,3%) 8 cazuri (26,7%) |
|
|||||||
|
d)- flexie |
- mai sus de coapsa - cu degete deasupra rotulei - cu degete la rotula - cu degete la sol |
14 cazuri (46,7%) 10 cazuri (33,3%) 5 cazuri (16,7%) 1 caz (3,3%) |
|
|||||||
|
e)- extensie |
- limitare prezenta - limitare absenta |
22 cazuri (73,3%) 8 cazuri (26,7%) |
|
|||||||
|
f)- inflexiune laterala |
- limitare prezenta - limitare absenta |
20 cazuri (66,7%) 10 cazuri (33,3%) |
|
|||||||
|
g)- rotatie |
- limitare prezenta - limitare absenta |
19 cazuri (63,3%) 11 cazuri (36,7%) |
|
|||||||
|
h)-manevra Lasègue |
- Lasègue pozitiv sub 45º - Lasègue pozitiv la 45º-60º - Lasègue negativ |
4 cazuri (13,3%) 19 cazuri (63,4%) 7 cazuri (23,3%) |
|
|||||||
|
i)-durere lombosacrata |
- intensa - medie - usoara - absenta |
1 caz (3,3%) 10 cazuri (33,3%) 19 cazuri (63,3%) 0 cazuri (0%) |
|
|||||||
|
j)- durere iradiata sciatic si/sau crural |
- prezenta - absenta |
26 cazuri (86,7%) 4 cazuri (13,3%) |
|
|||||||
|
k)- hipoestezie |
- prezenta - absenta |
19 cazuri (63,3%) 11 cazuri (36,7%) |
|
|||||||
|
l)- tulburari de reflexe |
- prezenta - absenta |
2 cazuri (6,7%) 28 cazuri (93,3%) |
|
|||||||
|
m)- forta musculara |
- contractie imposibila - contractie fara miscare - miscare fara gravitatie - miscare contra gravitatiei - miscare contra rezistentei - normala |
0 cazuri (0%) 1 caz (3,3%) 0 cazuri (0%) 10 cazuri (33,4%) 15 cazuri (50%) 4 cazuri (13,3%) |
|
|||||||
|
n)- durerea la percutie |
- prezenta - absenta |
24 cazuri (80%) 6 caz (20%) |
|
|||||||
|
o)-durerea, apreciata din punctde vedere clinico-functional |
- impiedica activitatea - limiteaza activitatea - activitate normala |
1 caz (3,3%) 24 cazuri (80%) 5 cazuri (16,7%) |
|
|||||||
|
a)-rectitudinea coloanei lombare |
- prezenta - absenta |
10 cazuri (33,3%) 20 cazuri (66,7%) |
|
|||||||
|
b)-atitudine scoliotica |
- prezenta - absenta |
8 cazuri (26,7%) cazuri (73,3%) |
|
|||||||
|
c)-contractura paravertebrala antalgica |
- prezenta - absenta |
5 cazuri (16,7%) 25 cazuri (83,3%) |
|
|||||||
|
d)- flexie |
- mai sus de coapsa - cu degete deasupra rotulei - cu degete la rotula - cu degete la sol |
0 cazuri (0%) 3 cazuri (10%) 8 cazuri (26,7%) 19 cazuri (63,3%) |
|
|||||||
|
e)- extensie |
- limitare prezenta - limitare absenta |
10 cazuri (33,3%) 20 cazuri (66,7%) |
|
|||||||
|
f)- inflexiune laterala |
- limitare prezenta - limitare absenta |
9 cazuri (30%) 21 cazuri (70%) |
|
|||||||
|
g)- rotatie |
- limitare prezenta - limitare absenta |
9 cazuri (30%) 21 cazuri (70%) |
|
|||||||
|
h)-manevra Lasègue |
- Lasègue pozitiv sub 45º - Lasègue pozitiv la 45º-60º - Lasègue negativ |
0 cazuri (0%) 9 cazuri (30%) 21 cazuri (70%) |
|
|||||||
|
i)-durere lombosacrata |
- intensa - medie - usoara - absenta |
0 cazuri (0%) 2 cazuri (6,7%) 5 cazuri (16,7%) 23 cazuri (76,6%) |
|
|||||||
|
j)- durere iradiata sciatic si/sau crural |
- prezenta - absenta |
7 cazuri (23,4%) 23 cazuri (76,6%) |
|
|||||||
|
k)- hipoestezie |
- prezenta - absenta |
7 cazuri (23,3%) 23 cazuri (76,7%) |
|
|||||||
|
l)- tulburari de reflexe |
- prezenta - absenta |
2 cazuri (6,7%) cazuri (93,3%) |
|
|||||||
|
m)- forta musculara |
- contractie imposibila - contractie fara miscare - miscare fara gravitatie - miscare contra gravitatiei - miscare contra rezistentei - normala |
0 cazuri (0%) 0 cazuri (0%) 1 caz (3,3%) 4 cazuri (13,3%) 19 cazuri (63,4%) 6 cazuri (20%) |
|
|||||||
|
n)- durerea la percutie |
- prezenta - absenta |
3 cazuri (10%) 27cazuri (90%) |
|
|||||||
|
o)- durerea, apreciata din punct de vedere clinico-functional |
- impiedica activitatea - limiteaza activitatea - activitate normala |
0 cazuri (0%) 7 cazuri (23,3%) 23 cazuri (76,7%) | ||||||||
|
Manifestari clinice |
Scor initial |
Scor final |
Ameliorarea Scorului |
|||||||
|
Sindromul vertebral static |
||||||||||
|
a)-rectitudinea coloanei lombare |
7 puncte (23,3%) |
20 puncte (66,7%) |
13 puncte (43,4%) |
|||||||
|
b)-atitudine scoliotica |
18 puncte (60%) |
22 puncte (73,3%) |
4 puncte (13,3%) |
|||||||
|
c)-contractura paravertebrala antalgica |
8 puncte (26,7%) |
25 puncte (83,4%) |
17 puncte (56,7%) |
|||||||
|
Sindromul vertebral dinamic, limitarea dureroasa a urmatoarelor miscari: |
||||||||||
|
d)- flexie |
23 puncte (25,6%) |
76 puncte (84,5%) |
53 puncte (58,9%) |
|||||||
|
e)- extensie |
8 puncte (26,7%) |
20 puncte (66,7%) |
12 puncte (40%) |
|||||||
|
f)- inflexiune laterala |
10 puncte (33,3%) |
21 puncte (70%) |
11 puncte (36,7%) |
|||||||
|
g)- rotatie |
11 puncte (36,7%) |
21 puncte (70%) |
10 puncte (33,3%) |
|||||||
|
Sindromul dural |
||||||||||
|
h)-manevra Lasègue |
33 puncte (55%) |
51 puncte (85%) |
18 puncte (30%) |
|||||||
|
Sindromul neuroradicular |
||||||||||
|
i)-durere lombosacrata |
48 puncte (53,3%) |
81 puncte (90%) |
33 puncte (36,7%) |
|||||||
|
j)- durere iradiata sciatic si/sau crural |
4 puncte (13,3%) |
23 puncte (76,7%) |
19 puncte (63,4%) |
|||||||
|
k)- hipoestezie |
11 puncte (36,7%) |
23 puncte (76,7%) |
12 puncte (40%) |
|||||||
|
l)- tulburari de reflexe |
2 puncte (6,7%) |
2 puncte (6,7%) |
0 puncte (0%) |
|||||||
|
m)- forta musculara |
111 puncte (74%) |
120 puncte (80%) |
9 puncte(6%) |
|||||||
|
Alte manifestari ale durerii |
||||||||||
|
n)- durerea la percutie |
6 puncte (20%) |
27 puncte (90%) |
21 puncte (70%) |
|||||||
|
o)- durerea, apreciata din punct de vedere clinico-functional |
34 puncte (56,7%) |
53 puncte (88,3%) |
19 puncte (31,6%) |
|||||||
Pentru a evidentia evolutia pozitiva a intregului tablou clinic, am facut analiza comparata a tuturor parametrilor luati in studiu pe care i-am reprezentat grafic prin variatia scorului exprimat atat procentual cat si in valoare absoluta, la inceput si la sfarsitul tratamentului cu curenti de joasa frecventa, introducand si aspectul ameliorarii scorului.

AMELIORAREA SCORURILOR PROCENTUALE (I):
rectitudinea coloanei lombare; b) atitudinea scoliotica; c) contractura paravertebrala antalgica; d) flexia; e) extensia; f) inflexiunea laterala; g) rotatia; h) manevra Lasègue; I) durerea lombosacrata; j) durerea iradiata sciatic si/sau crural; k) hipoestezia; l) tulburarile de reflexe; m) forta musculara; n) durerea la percutie; o) durerea, apreciata din punct de vedere clinico-functional.

AMELIORAREA SCORURILOR PROCENTUALE (II):
rectitudinea coloanei lombare;
atitudinea scoliotica;
contractura paravertebrala antalgica;
flexia;
extensia;
inflexiunea laterala;
rotatia;
manevra Lasègue;
durerea lombosacrata;
durerea iradiata sciatic si/sau crural;
hipoestezia;
tulburarile de reflexe;
forta musculara;
durerea la percutie;
durerea, apreciata din punct de vedere clinico-functional.
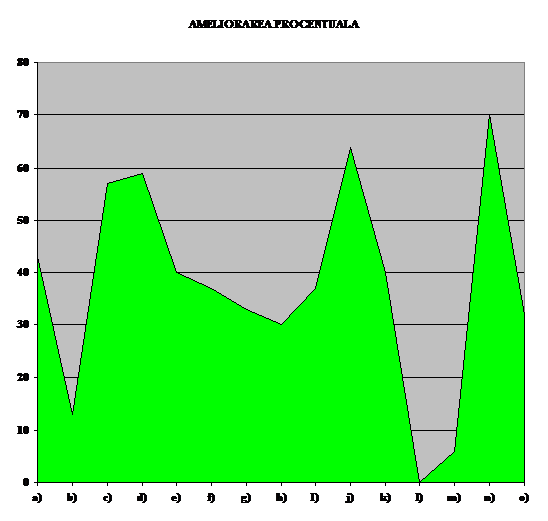
AMELIORAREA SCORURILOR PROCENTUALE (III):
rectitudinea coloanei lombare;
atitudinea scoliotica;
contractura paravertebrala antalgica;
flexia;
extensia;
inflexiunea laterala;
rotatia;
manevra Lasègue;
durerea lombosacrata;
durerea iradiata sciatic si/sau crural;
hipoestezia;
tulburarile de reflexe;
forta musculara;
durerea la percutie;
durerea, apreciata din punct de vedere clinico-functional.

AMELIORAREA SCORURILOR ABSOLUTE (I):
rectitudinea coloanei lombare
atitudinea scoliotica;
contractura paravertebrala antalgica;
flexia;
extensia;
inflexiunea laterala;
rotatia;
manevra Lasègue;
durerea lombosacrata;
durerea iradiata sciatic si/sau crural;
hipoestezia;
tulburarile de reflexe;
forta musculara;
durerea la percutie;
durerea, apreciata din punct de vedere clinico-functional.
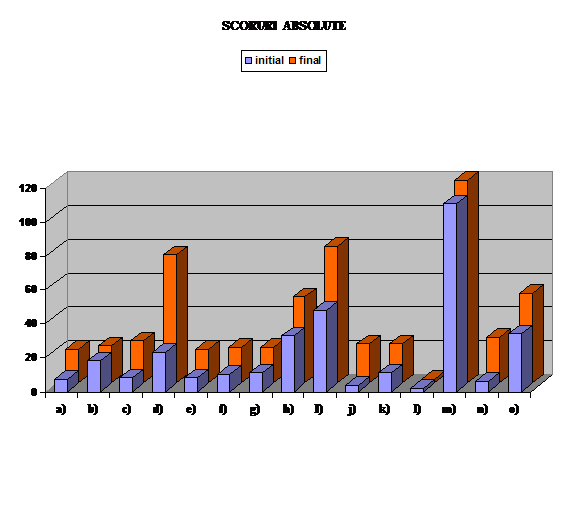
AMELIORAREA SCORURILOR ABSOLUTE (II):
rectitudinea coloanei lombare;
atitudinea scoliotica;
contractura paravertebrala antalgica;
flexia;
extensia;
inflexiunea laterala;
rotatia;
manevra Lasègue;
durerea lombosacrata;
durerea iradiata sciatic si/sau crural;
hipoestezia;
tulburarile de reflexe;
forta musculara;
durerea la percutie;
durerea, apreciata din punct de vedere clinico-functional.
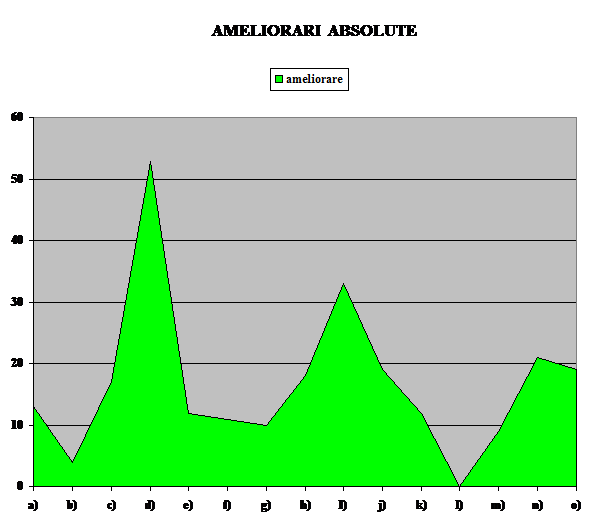
AMELIORAREA SCORURILOR ABSOLUTE (III):
rectitudinea coloanei lombare;
atitudinea scoliotica;
contractura paravertebrala antalgica;
flexia;
extensia;
inflexiunea laterala;
rotatia;
manevra Lasègue;
durerea lombosacrata;
durerea iradiata sciatic si/sau crural;
hipoestezia;
tulburarile de reflexe;
forta musculara;
durerea la percutie;
durerea, apreciata din punct de vedere clinico-functional.
Referitor la evolutia claselor de gravitate in urma tratamentului cu curenti de joasa frecventa, se constata ca daca la inceputul tratamentului majoritatea pacientilor 70% ( 21 de cazuri) se aflau in clasa I de gravitate, 23,3% (7 cazuri) faceau parte din clasa a II-a si numai 6,7 (2 cazuri) faceau parte din clasa a III-a; la sfarsitul tratamentului 50,4% din lot (15 cazuri) ajung in clasa de gravitate III, in clasa de gravitate II ajung 23,3% (11 cazuri), iar in clasa de gravitate I raman doar 13,3% (4 cazuri).
|
REPARTITIA PE CLASE DE GRAVITATE |
|||
|
Clase de gravitate |
Gravitate mare |
Gravitate medie |
Gravitate mica |
|
Punctaj |
0-12 puncte |
13-19 puncte |
20-26 puncte |
|
Distributie initiala |
21 cazuri (70%) |
7 cazuri (23,3%) |
2 cazuri (6,7%) |
|
Distributie finala |
4 cazuri (13,3%) |
11 cazuri (36,7%) |
15 cazuri (50%) |
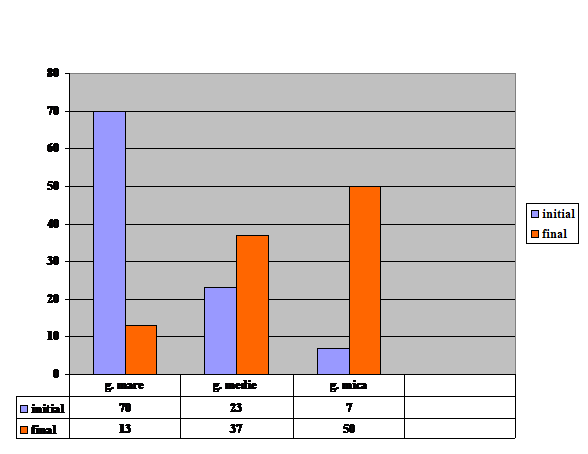
DISTRIBUTIA PROCENTUALA A CLASELOR DE GRAVITATE
Variatia scorului procentual al componentelor fiecarui sindrom in parte, intre inceputul si sfarsitul tratamentului, a fost reprezentata grafic.
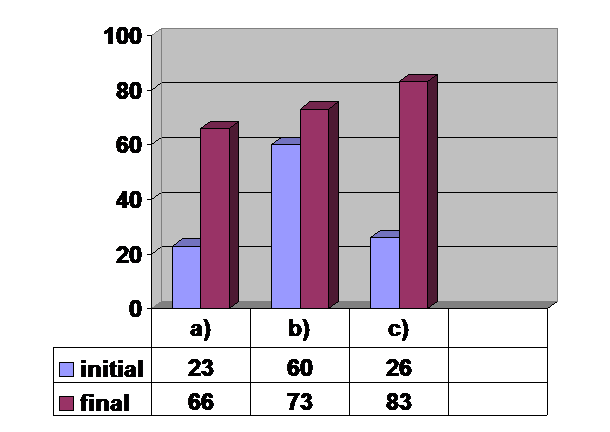
I. În cadrul sindromului vertebral static a dominat initial
prezenta rectitudinii coloanei lombare 23 cazuri (76,7%) si a
contracturii paravertebrale antalgice; 22 cazuri (73,3%)
SINDROMUL VERTEBRAL STATIC IN SCORURI PROCENTUALE:
a) rectitudinea coloanei lombare; b) atitudinea scoliotica;
c) contractura paravertebrala antalgica.
a) Rectitudinea coloanei lombare, cu stergerea lordozei fiziologice, este o modificare prin care pacientul isi diminueaza greutatea pe partea posterioara a discurilor lombare, reducand astfel iritatia radiculara aparuta prin protruzia discala sau contact vertebro-radicular. La sfarsitul perioadei de tratament am obtinut ameliorarea acestui parametru in proportie de 43% (20 de cazuri, adica 66,7% au prezentat rectitudine minima sau disparitia semnului).
Dintre cele 10 cazuri (33,3%) care in finalul tratamentului mai prezentau un grad de rectitudine al coloanei lombare, 2 cazuri s-au aflat de la inceput intr-un stadiu foarte accentuat.
În ameliorarea rectitudinii coloanei lombare, un rol important il are utilizarea curentului galvanic, care exercita un efect vasomotor hiperemizant, urmat de resorbtia crescuta a exudatelor si edemelor locale, permitand reducerea inflamatiei radiculare, imbunatatirea cu peste 43% a acestui parametru fiind elocventa.
Atitudinea scoliotica s-a inregistrat initial in 12 cazuri (40%), iar in final a ramas prezenta in 8 cazuri (26,7%); ameliorarea acestui parametru s-a produs in proportie de doar 13,4%.
Ameliorarea redusa a acestui parametru se datoreaza in parte si unei atitudini invatate, a carei corectie revine kinetoterapiei.
Atitudinea scoliotica este reactia de intindere a unei radacini nervoase datorata unui proces patologic. Scolioza poate fi homo- sau heterolaterala herniei, indicand localizarea acesteia. Hernia mediana in care radacina nu este deplasata in plan orizontal nu se insoteste de scolioza. În herniile situate medial fata de radacina, intinderea radacinii este diminuata prin atitudine scoliotica cu concavitatea de partea herniei, iar in herniile situate lateral fata de radacina, concavitatea este opusa herniei. Concavitatea opusa herniei se poate datora si unei hernii intraforaminale, tinzand sa mareasca gaura de conjugare si sa diminueze compresiunea radiculara. Dupa Hanraets, atitudinea scoliotica poate fi prezenta chiar din stadiul de degenerescenta discala, aparuta prin decompensarea statica a coloanei lombare.
În aceasta statistica, 8 cazuri (80%) de atitudine scoliotica au aparut in interesarea radacinii L4 si numai 4 cazuri (26,7%) in interesarea radacinii L5.
În interesarea radacinii L4 atitudinea scoliotica a fost mai pronuntata.
c) Contractura musculaturii paravertebrale a fost prezenta initial la 73,3% din cazuri (22 de pacienti), iar in final in 26,7% din cazuri (8pacienti), deci s-a produs o ameliorare a parametrului de peste 56%, ramanand in final numai 5 cazuri (16,7%) care mai prezentau un grad de contractura. Contractura musculaturii paravertebrale poate fi uni- sau bilaterala, in primul caz fiind mai marcata de partea afectata. Este de origine reflexa, luand nastere prin iritatia terminatiilor nervoase de la periferia discului bolnav si din structurile adiacente. Efectul contracturii este limitarea miscarilor segmentului lombar care sunt intotdeauna provocatoare de dureri.
Din cele 22 de cazuri inregistrate initial, 21 de cazuri au avut patogenia determinata prin hernie de disc. Procentul bolnavilor cu hernie de disc care au prezentat contractura paravertebrala este mai mic in aceasta statistica decat in datele din literatura de specialitate (84% fata de 97% dupa Arseni).
În cadrul sindromului vertebral dinamic, se constata limitarea dureroasa in toate axele de miscare, in special in flexie (96,7%) din cazurile studiate).
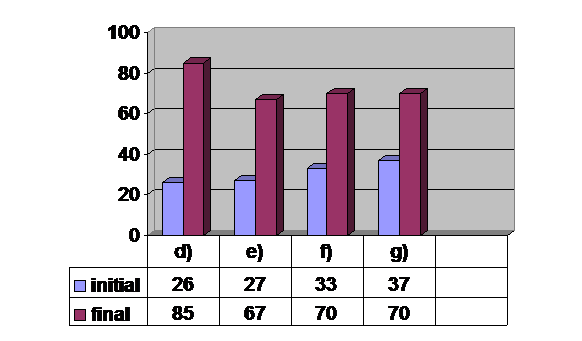
LIMITARI DUREROASE IN SCORURI PROCENTUALE
(SINDROMUL VERTEBRAL DINAMIC):
flexia; e) extensia; f) inflexiunea laterala; g) rotatia.
d) Durerile care limiteaza flexia se datoreaza flexarii anterioare a spatiului intervertebral, care provoaca accentuarea bombarii posterioare a discului si micsorarea gaurii de conjugare.
Aceasta miscare prezinta unele particularitati:
in timpul flexiei poate apare o scolioza pe care bolnavul nu o prezinta in ortostatism;
revenirea la verticala dupa flexie este uneori chiar mai dureroasa decat flexia;
in revenire poate apare fenomenul de "roata dintata": ridicare prin miscari scurte, sacadate. Dupa Hanrates, acest fenomen este rezultanta imbinarii unor factori mecanici cu factori protectori antidurere, bazati pe contractura musculara. Dupa Hanraets, fenomenul de "roata dintata" este patognomonic in hernia de disc. Ameliorarea acestui parametru s-a produs in proportie de 58,9%.
Extensia dureroasa a fost prezentata initial in 73,3% din cazuri, acest procent ridicat fiind firesc in contextul faptului ca orice miscare de extensie inseamna accentuarea lordozei lombare. În finalul tratamentului, extensia a mai fost limitata dureros doar in 33,3% din cazuri (10 pacienti), rezultand o ameliorare de 40%.
Referitor la acest parametru in literatura sunt citate 17% cazuri (dupa Cretan) in care extensia este dureroasa, iar flexia nu era dureroasa.
Inflexiunea laterala se masoara prin distanta degete-sol. Inflexiunea laterala a fost limitata initial intr-un numar mai mic de cazuri (66%) comparativ cu flexia si extensia. În finalul tratamentului, inflexiunea laterala mai era limitata dureros in numai 30% din cazuri, ameliorarea acestui parametru producandu-se in proportie de 36,7%.
Dupa Arseni, partea in care este mai limitata inclinatia laterala nu depinde atat de localizarea herniei, cat de pozitia radacinii fata de hernie, deci nu trebuie considerata ca un indiciu de lateralitate.
Rotatia este miscarea cel mai putin limitata algic. Deoarece participarea coloanei lombare la aceasta miscare este foarte mica.
La inceputul tratamentului se producea aparitia durerii prin rotatie in 63,3% din cazuri (19 pacienti), iar in finalul tratamentului numai in 30% din cazuri (9 pacienti). Ameliorarea acestui parametru s-a produs in proportie de 33,3%.
III.h) Prezenta sindromului dural a fost obiectivata prin semnul Lasegue: la ridicarea pasiva a membrului inferior extins, cu bolnavul in decubit dorsal, apare durerea la un unghi variabil fata de planul orizontal, unghi care este cu atat mai mic cu cat nervul sciatic este interesat de un proces mai mare.
Evolutia acestui parametru a fost reprezentata global (Laseque pozitiv si negativ) prin variatia scorului procentual (initial si in finalul tratamentului)- h, exprimandu-se grafic totodata si prin variatia procentuala in numar de cazuri: ho-pentru manevra Laseque pozitiva sub 450 ; h1-pentru manevra Laseque pozitiva intre 450 si 600 si h2-pentru manevra Laseque negativa.
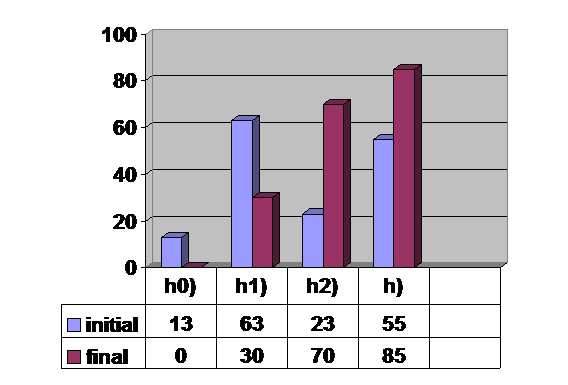
SINDROMUL DURAL (manevra Lasègue)
h0) frecventa pentru m. Lasègue pozitiv sub 45º;
h1) frecventa pentru m. Lasègue pozitiv la 45º-60º;
h2) frecventa pentru m. Lasègue ;
scor procentual pentru m. Lasègue
În aceasta statistica, acest parametru a inregistrat o ameliorare globala de 30%, rezultata din urmatoarele date: la inceputul tratamentului manevra Laseque a fost pozitiva sub 450 in 13,3% din cazuri (4 pacienti), intre 450-600 in 63,4% din cazuri (19 pacienti) si negativ in 23,3% din cazuri (7 pacienti).
În finalul tratamentului nici un pacient nu mai prezenta manevra Laseque pozitiva sub 450, numai 30% (9 cazuri) au prezentat manevra Laseque pozitiva intre 450-600, iar 70% (21 de cazuri) au prezentat, s-au incadrat in grupa celor cu manevra Laseque negativa.
Semnul Laseque este un test cu valoare multipla: indica interesarea radiculara, gradul acestei interesari si progresiunea ei; in cazul herniei de disc da informatii asupra pozitiei in plan orizontal.
Semnului
Laseque nu i se poate atribui o valoare patognomonica pentru hernia de
disc, deoarece atat semnul Laseque cat si cele inrudite
se pozitiveaza in orice cauza de radiculite sau nevrite,
in anomalii ale cozii de cal si sacului dural, in procesele de
spondiloza sau artroza intervertebrala. Explicatia
producerii semnului Laseque rezida in dubla miscare a ultimelor
radacini lombosacrate (L4, L5, S1), produsa prin ridicarea
piciorului : spre gaura de conjugare de partea piciorului ridicat si spre
canalul spinal de partea opusa. Aceasta miscare radiculara
este de 2-
Durerile apar fie datorita intinderii radacinilor pe procesul patologic eventual hernie, fie datorita impiedicarii miscarii radiculare prin compresiune, aderente sau edem.
Si in acest caz trebuie amintit efectul de resorbtie a edemelor si exudatelor produs prin actiunea curentului galvanic.
În cazul hernilor dorso-laterale se produce iritarea radacinii si aparitia durerii in membrul inferior de partea leziunii. În cazul herniilor mediane si paramediane mari, procesul patologic vine in contact cu radacinile de partea opusa producand dureri in membrul controlateral celui extins (Bechterew). Hernia paramediana mare are indicatie operatorie.
Arseni mentioneaza pozitionarea semnului Laseque inca din faza de protruzie discala. În aceste cazuri este insa pozitiv bilateral si durerea se datoreaza mobilizarii segmentului lombar produsa de ridicarea piciorului, ca si incercarii de invingere a contracturii lombare. Manevra Laseque echivaleaza in aceste cazuri cu incercarea de anteflexie.
Testul Laseque mai poate fi folosit si la precizarea sediului durerii, in cazul bolnavilor care o descriu intr-un teritoriu vag. Întinderea pe hernie a radacinii afectate exacerbeaza durerea, permitand o localizare precisa.
La unii bolnavi, ridicarea membrului inferior se face cu usurinta pana la aparitia durerii, cand piciorul devine rigid datorita unei contracturi musculare antalgice, descrisa in literatura de specialitate ca "reflux Laseque".
În cadrul sindromului neuro-radicular:
Durerea lombosacrata a fost prezenta initial in toate cazurile investigate, avand urmatoarele intensitati: usoara, 63,3% (19 cazuri); medie 33,3% (10 cazuri); intensa 3,3% (1 caz). Dupa aplicarea tratamentului cu curenti de joasa frecventa in scop analgetic se constata remanenta durerii in numai 7 cazuri, din care 5 cazuri /16,7%) au acuzat o durere usoara si numai 2 cazuri (6,7%) au acuzat o durere de intensitate medie.
Ameliorarea globala a acestui parametru a fost de 36,7%.

Durerea iradiata sciatic a fost prezenta initial in
26 de cazuri (86,7%), persistand dupa tratament in numai 7
cazuri (23,4%). Ameliorarea acestui parametru a fost de 63,4%. În cele 7
cazuri in care mai exista durere iradiata in finalul
tratamentului, s-a constatat scaderea in intensitate fata
de momentul inceperii tratamentului.
SINDROMUL NEURORADICULAR IN SCORURI PROCENTUALE:
durerea lombosacrata; j) durerea iradiata sciatic si/sau crural;
k) hipoestezia; l) tulburarile de reflexe; m) forta musculara.
k) Tulburarile de sensibilitate au aparut sub mai multe aspecte:
Paresteziile inglobeaza senzatiile de amorteala, de furnicatura, resimtite de bolnavi in membrul inferior. Ele sunt de obicei bine delimitate si apar pe regiuni mici situate distal, localizarea constituind un indiciu al nivelului herniei. Aparitia paresteziilor indica un semn de compresiune radiculara.
În acest studiu, paresteziile acuzate subiectiv s-au suprapus cu parametrul obiectiv al hipoesteziei cutanate dermatomiale, inregistrand aceeasi ameliorare a scorului.
Hipoestezia intereseaza rar sensibilitatea termica, frecvent cea tactila si dureroasa. Anestezia completa apare foarte rar: fie in discopatii vechi cu suferinta neurologica indelungata, fie in patogenii vasculare cu siderare functionala radiculara completa. În aceasta statistica, hipoestezia a fost prezenta initial in 63,3% din cazuri (19 pacienti). Acest procent a fost stabilit prin comparatie cu zona controlaterala sanatoasa.
Acelasi parametru mai era prezent in finalul tratamentului numai in 23,4% din cazuri (7 pacienti). Ameliorarea obtinuta a fost de 40%.
Tulburarile de reflexe care apar mai frecvent sunt:
reflexul rotulian diminuat sau abolit in afectarea radacinii L3 sau L4 (L4 in aceasta statistica);
reflexul ahilean li reflexul medio-plantar diminuate sau abolite in afectarea radacinii S1.
Am inclus in aceasta statistica si datele de anamneza referitoare la tulburarile sfincteriene (retentie urinara sau tulburari de defecatie).
Initial am gasit tulburari de reflexe in 2 cazuri (6,7% din pacienti) iar in finalul tratamentului am constatat ca acest parametru nu s-a ameliorat deloc. Acest rezultat confirma inca o data datele din literatura de specialitate care sustin ca pierderea unui reflex este in majoritatea cazurilor ireversibila.
O sansa de recuperare a acestui parametru apartine kinetoterapiei, considerandu-se ca ameliorarea fortei musculare in teritoriul corespunzator ar permite si recuperarea corespunzatoare a functiei. În numeroase cazuri nu se pastreaza o concordanta intre functia senzitivo-motorie teritoriala si scaderea sau abolirea reflexelor, fiind posibil ca pacientul sa-si piarda definitiv ROT corespunzator, dar functia senzitivo-motorie sa se amelioreze complet.
Dupa Armstrong, chiar in imprejurarile cele mai favorabile, revenirea reflexului nu se face inainte de 1 an.
m) Forta musculara era afectata initial in grade variabile, in 26 de cazuri comparativ cu controlateralul sanatos, atat la nivelul miotomului corespunzator cat si
in cadrul unei scaderi globale a fortei musculare la membrele inferioare.
Acest rezultat s-a stabilit prin testarea comparativa a extensiei halucelui. Desi clasic se afirma ca deficitul de forta musculara este ultimul ca aparitie in seria simptomelor neurologice, in acest studiu am constatat instalarea acestei tulburari chiar din fazele initiale ale afectiunii.
Depistarea precoce a deficitului motor mai poate preveni instalarea paraliziilor, in care faza de deficit motor este de cele mai multe ori depasita terapeutic, ramanand sechelara chiar si dupa extirparea herniei. Din cazurile studiate un singur caz se afla in studiul de lombosciatica paretica. În finalul tratamentului s-a constatat imbunatatirea situatiei pe clase de gravitate, inregistrandu-se o ameliorare globala de 6%.
Ameliorarea scazuta a acestui parametru se datoreaza faptului ca in aceasta statistica evaluarea finala a pacientilor a fost facuta in masura posibilitatilor inainte de implicarea in programul kinetic, iar rolul terapiei cu curenti de joasa frecventa in recuperarea acestui parametru se limiteaza strict la efectul analgetic care pregateste zona afectata pentru introducerea in programul de recuperare prin kinetoterapie.
Durerea la percutie:
Percutia coloanei lombare la nivelul herniei sau conflictului vertebro-discal determina o durere locala cu iradiere de-a lungul sciaticului.
Desi prezenta durerii la percutie are valoare diagnostica, Hanraets arata printr-o statistica in care cazurile au fost verificate operator ca incercarea de a determina nivelul herniei prin percutie vertebrala a esuat in peste 75% din cazuri.
La evaluarea initiala a cazurilor, durerea la palpare a fost prezenta in 24 de cazuri (80%) iar la evaluarea finala numai in 3 cazuri (10%). Ameliorarea acestui parametru a fost de 70%.
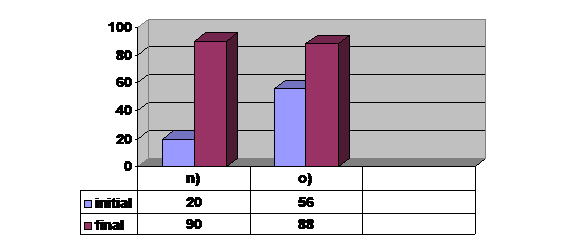
AMELIORAREA PARAMETRILOR ALGICI:
n) durerea la percutie; o) durerea, apreciata din punct de vedere clinico-functional.
o) Pe baza unui chestionar referitor la activitatea cotidiana am apreciat durerea din punct de vedere functional, impartind pacientii pe clase de gravitate. Daca la inceputul tratamentului durerea impiedica activitatea intr-un singur caz (3,3%), limita activitatea in 24 de cazuri (80%) si doar in 5 cazuri pacientii au declarat ca activitatea zilnica nu este afectata, in finalul tratamentului situatia s-a imbunatatit, 23 de cazuri (76,7%) declarand ca nu mai sunt limitati de durere si pot desfasura activitate normala, numai 7 cazuri (23,3%) au declarat ca durerea le limiteaza activitatea cotidiana (necesitatea de a nu sta in picioare sau merge o distanta mai mare) iar pacientul care a declarat initial ca durerea era atat de intensa incat ii limita deseori activitatea cotidiana a declarat ca in perioada spitalizarii si tratamentului cu curent de joasa frecventa nu a mai prezentat episoade atat de dureroase.
Am considerat importanta introducerea acestui parametru deoarece cuprinde si componenta psihica a durerii, permitand astfel aprecierea finala a scorului general a durerii intr-o maniera mai completa.
Deoarece aceasta lucrare si-a propus sa evidentieze numai efectul analgetic (local si reflex) al tratamentului cu curent de joasa frecventa am considerat util sa calculez scorul clinic general absolut si procentual al durerii si sa le reprezint grafic.
Scorul clinic general al durerii a fost obtinut prin sumarea scorului urmatorilor parametrii: durerea lombosacrala, durerea iradiata sciatic precum si: contractura paravertebrala antalgica, limitarea dureroasa in toate axele de miscare (flexie, extensie, inflexiune laterala, rotatie), durerea la percutie si aprecierea durerii clinico-functional.
|
Evaluare |
Scorul total al durerii |
Scorul clinic total |
|
initiala |
152 puncte |
334 puncte |
|
finala |
347 puncte |
585 puncte |
|
ameliorare |
195 puncte |
251 puncte |
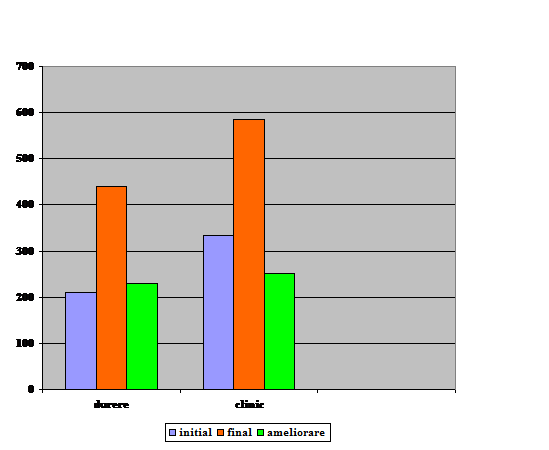
SCORURI TOTALE AL DURERII SI SCORUL CLINIC TOTAL
III. CONCLUZII
Etiopatogenia coloanei lombare este foarte variata, de multe ori plurifactoriala,; exprimata clinic prin lombalgii cel mai frecvent iradiate (lomboradiculite).
Patogenia coloanei lombare este o problema importanta de sanatate publica, afectand in general varsta activa.
Acest fapt impune depistarea si prevenirea factorilor de risc si diagnosticul precoce, corect si complet.
Numai astfel se pot contura obiectivele terapeutice si se pot institui mijloacele tratamentului fizical cel mai adecvat.
Tratamentul instituit precoce previne evolutia cvasi-cronica si progresiva a lombalgiilor, care altfel necesita o intretinere permanenta prin tratament fizical.
Folosirea terapiei cu curenti de joasa frecventa in scop analgetic, local si reflex, este o procedura utilizata in majoritatea suferintelor lombare cu indicatii fizicale, fiind permanent reconsiderata atat in tara noastra cat si pe plan mondial.
Folosirea curentilor de joasa frecventa asigura obtinerea rapida a unor conditii optime locale la nivelul structurilor afectate, inlaturand componenta algica si pregatindu-le astfel pentru programul kinetic. Rezultatul este scurtarea substantiala a duratei de spitalizare si cresterea importanta a eficientei terapeutice globale.
Pentru realizarea acestui studiu am ales din patogenia foarte variata a coloanei lombare, afectiunile cu maxima frecventa in categoria populatiei active: hernia de disc si spondiloza/artroza interapofizara. Pentru a evita cumularea efectelor prin mai multe proceduri, am facut evaluarea finala a pacientilor inainte de implicarea in programul de recuperare kinetica. Rezultatele obtinute au fost:
Terapia cu curenti de joasa frecventa in cadrul tratamentului general favorizeaza repartitia cazurilor in clase de gravitate minima, in sensul unei evolutii clinice globale favorabile, exprimata asupra tuturor parametrilor clinici din cadrul sindromului algic si corelati cu acesta. În mod concret numarul pacientilor incadrati initial in clasa de gravitate mare a scazut in finalul tratamentului cu 57% iar numarul pacientilor incadrati in clasa de gravitate mica a crescut cu 43%.
Evolutia net favorabila a parametrilor urmariti s-a obiectivat si prin cresterea scorului clinic global de la 45% (334 de puncte, la inceputul tratamentului) la 78% ( 585 de puncte, la finalul tratamentului). Ameliorarea scorului clinic global in urma tratamentului cu curenti de joasa frecventa a fost de 33%.
Ameliorarea medie procentuala a durerii a fost buna (48%), impartita pe urmatoarele componente: durerea lombara s-a ameliorat in proportie de 63,4%, durerea iradiata sciatic s-a ameliorat in proportie de 63,4%, durerea la percutie s-a ameliorat in proportie de 70%, contractura musculara antalgica paravertebrala s-a ameliorat in proportie de 56,7% iar limitarea dureroasa a mobilitatii s-a ameliorat pe toate axele de miscare, astfel: flexia in proportie de 58,9%, extensia in proportie de 36,7% si rotatia in proportie de 33,3%. Ameliorarea durerii din punct de vedere clinico-functional care a cuprins si o componenta psihica rezultata prin autoapreciere, s-a ameliorat in proportie de 31,6%.
Rezultatele acestui studiu demonstreaza producerea efectului analgetic local si reflex al curentului de joasa frecventa in tratamentul afectiunilor coloanei lombare, precum si influenta pozitiva asupra intregului tablou clinic al afectiunii.
Copyright © 2025 - Toate drepturile rezervate