 | Alimentatie | Asistenta sociala | Frumusete | Medicina | Medicina veterinara | Retete |
Alcoolul, sub diferite forme, concentratii, gusturi, dar cu aceiasi tip de efecte, este drogul cel mai utilizat in intreaga lume, avand avantajul legalitatii si, mai ales, al acceptarii fara rezerve de catre societate, detinand de multe ori valoare de ritual. Din punct de vedere istoric, alcoolul este cunoscut din jurul anilor 6000 i.e.n.; efectele sale - tonic, sedativ, afrodisiac, dezinfectant, antiflogistic local, de crestere a apetitului -, dar si cele de inducere a disfunctiilor psihice, a starii de ebrietate, a bolilor hepatice (efecte produse atunci cand se consuma in exces) sunt recunoscute din antichitate. În literatura medicala europeana, relatia directa alcool-boala hepatica a aparut in secolul al XVIII-lea (alcool-steatoza, alcool-ciroza hepatica; relatia cu ciroza hepatica a fost descrisa prima data de catre M. Baillie, in 1793).
Boala hepatica alcoolica (cilcoholic liver disease -ALD) cuprinde un spectru larg de modificari, de la cea mai benigna - hepatomegalia asimptomatica - pana la cea mai grava - insuficienta hepatica severa cu hiperten-siune portala; acestea au in comun factorul etiologic -consumul cronic, in cantitati mari de alcool. in termeni morfopatologici, leziunile induse de alcool sunt: ficatul gras sau steatoza, hepatita acuta alcoolica, hepatita cronica alcoolica (entitate discutabila, negata de unii autori), fibroza hepatica si ciroza hepatica (1,2). Hepa-tomegalia asimptomatica - steatoza - este o leziune intalnita la majoritatea consumatorilor cronici de alcool (peste 80g/zi pentru cel putin 5 ani) si este considerata reversibila; evolutia spre leziuni mai severe nu reprezinta insa o regula, in ciuda unui consum sustinut de alcool; doar 10-35% dezvolta hepatita alcoolica si 8-20% dintre consumatorii cronici de alcool evolueaza spre ciroza hepatica, de regula micronodulara sau mixta. Factorii prin care alcoolul loveste doar anumiti indivizi sunt diversi si se afla inca sub scrutin (3).
Epidemiologie si etiologic
Elementul fundamental care trebuie definit in cadrul epidemiologie! ficatului alcoolic este consumul de alcool Consumul de alcool depinde de religie, obiceiuri locale, costul bauturilor alcoolice; cu cat este mai ieftin alcoolul, cu atat mai frecvent este consumul in populatiile defavorizate. Acest obicei nu tine cont insa de pozitia sociala, fiind afectate toate paturile. La scara globala, consumul de alcool este in continua crestere. in unele tari dezvoltate (Statele Unite, Franta, Italia), o data cu constientizarea efectelor nocive ale alcoolului si cu unele campanii de propaganda conduse de factori guvernamentali, s-a inregistrat o scadere a consumului (4). Cu toate acestea, tarile vinicole,
in care vinul este un produs ieftin, consumat la fiecare masa, au ramas pe primul ioc, cu un consum anual pe cap de locuitor de 12-13 litri de etanol. Germania se situeaza intre fruntase, cu un consum de 12 litri, de preferinta bere. Norvegia, considerata pana de curand o tara cu un consum scazut de alcool, a ajuns pe pri-mele locuri in ultimii ani. Consumul de alcool in Ro mania este constant, situandu-se la 7,7 1. in aceste valori oficiale nu sunt incluse consumurile de bauturi alcoolice fabricate in gospodaria proprie (vin, cidru, tuica etc), care nu pot fi contabilizate, desi nu sunt neglijabile.
Alcoolul este admis, in unele limite, ca fiind nor-mal si chiar sanatos; efectele favorabile ale consu-mului moderat asupra sistemului cardiovascular sunt larg acceptate. De la ce nivel devine patologic este o problema in mare masura individuala. In cantitati care determina concentratii de 3,1-5,6 g/l, alcoolul este de regula letal. Abuzul este definit prin comportament anormal privind consumul de alcool. Alcoolismul are trepte de gravitate, dar termenul trebuie folosit doar atunci cand exista dependenta. Dependenta poate fi: fizica (se caracterizeaza prin cresterea tolerantei la al-cool, fiind necesare cantitati crescande pentru a obtine efectele dorite si prin sindrom de sevraj la intreruperea alcoolului, necesitand alcool sau sedative pentru remi-tere); psihica (caracterizata prin dorinta imperioasa de a bea permanent sau intermitent, pierderea autocontro-lului, modificari de comportament, imposibilitatea de a se opri din baut daca a "gustat', indiferent de oca-zie). O alta modalitate de prezentare a alcoolismului este in patru trepte: toleranta, dependenta psihica, pier-derea autocontrolului si adictie. O clasificare in tipuri imparte alcoolismul in: tip alfa - consum de alcool le-gat de situatii conflictuale, asociat cu un grad oarecare de dependenta psihica; tip beta - consum de alcool ocazional sau periodic, fara dependenta psihica; tip gamma - consum de alcool asociat cu dependenta psi-hica, pierderea autocontrolului si, eventual, depen-denta fizica; tip delta - consum de alcool zilnic, per-manent, cu imposibilitatea opririi pentru 24 de ore, fara pierderea controlului, dar asociat cu dependenta fizica: tip epsilon - consum de alcool excesiv, periodic, cu pierderea controlului.
Alcoolul consumat a sistemului imun, malnutritie etc. Speranta de viata a alcoolicilor este cu 10-12 ani mai mica decat in populatia generala.
Efectul nociv al alcoolului asupra ficatului este demonstrat de studii epidemiologice largi (3). Exem-plele clasice care se folosesc pentru a demonstra relatia dintre consumul de alcool si ciroza hepatica sunt urmatoarele: in Franta, tara-etalon pentru consumul de alcool, perioada de scadere a acestuia in timpul celui de-al doilea razboi mondial a fost asociata cu o scadere a mortalitatii prin ciroza hepatica, iar cresterea sa intre 1946 si 1955 a fost urmata de cresterea mortalitatii prin ciroza hepatica; diminuarea continua a consumului de alcool in Franta dupa 1966 a avut drept consecinta micsorarea mortalitatii prin ciroza, care in 1992 a ajuns la mai putin de jumatate din rata avuta in 1967 (16/100.000 versus 36/100.000 de locuitori). Date asemanatoare s-au obtinut din alte tari europene cu consum ridicat de alcool, care au prezentat mari variatii temporale (perioade de prohibitie) si care au determinat modificari concordante ale mortalitatii prin ciroza.
Riscul de afectare hepatica severa creste o data cu cantitatea si cu durata consumului de alcool. Pentru barbati, riscul pentru ciroza creste de 6 ori pentru un consum de alcool de 40-60 g/zi si de 14 ori pentru 60-80 g/zi, comparativ cu riscul prezent la un consum de 20 g/zi. Doza medie acceptata drept sigur cirogena este de 160-180 g/zi pentru 8-25 de ani. Un consum de alcool de mai putin de 5 ani, chiar in doze extrem de mari, nu determina ciroza hepatica. Riscul de boala creste semnificativ insa la doze de peste 80 g/zi si la o durata de mai mult de 5 ani (5). În cazul femeilor, dozele de risc cirogen sunt semnificativ mai mici. Merita subliniat faptul ca nici un studiu nu a aratat influenta tipului de bautura consumat, ci doar a cantitatii de etanol (10 g de alcool = 30 ml de whisky = 100 ml de vin = 250 ml de bere). Un alt element important este faptul ca cei care beau zilnic sunt mai afectati decat cei care consuma intermitent si dau o sansa de recuperare organismului. Ca regula generala, populatia trebuie sfatuita ca cel putin doua zile pe saptamana sa nu consume deloc alcool.
Bautorul care dezvolta cel mai frecvent ciroza este cel de tip gamma, care nu are decat un grad variabil de dependenta si suporta cantitati imense de alcool pe perioade extrem de lungi.
Toate datele indica faptul ca doar o minoritate dintre consumatori dezvolta o afectare progresiva hepatica, fapt ce sugereaza existenta si a altor factori de risc.
Factorii de risc suplimentari
Sexul - femeile sunt mai susceptibile la alcool decat barbatii; dozele nocive pentru femei sunt cu 50% mai scazute decat cele pentru barbati. Sensibilitatea crescuta a acestora este explicata prin volumul mai mic de distributie si diferente in metabolismul alco-olului, in special la nivel gastric, precum si in productia de citokine de catre celulele Kupffer. Alcoolismul este in crestere in randul femeilor, iar medicii trebuie sa ia in considerare aceasta posibilitate, mentinand alerta, stiut fiind faptul ca riscul evolutiv este mai mare la sexul feminin, iar recaderile sunt mai frecvente.
Dieta si malnutritia - multa vreme s-a crezut ca mal nutritia este un factor necesar pentru actiunea nociva a alcoolului, fapt neconfirmat de date recente, care au demonstrat ca etanolui este direct hepatotoxic. Diferitele forme de malnutritie pot fi insa factori de risc; malnutritia proteica poate promova toxicitatea alcoolului prin depletia de aminoacizi esentiali si enzime. Consumul de alcool creste necesarul de acid folie, de colina si de alti nutrienti. Mai important decat malnutritia pare rolul obezitatii, care este considerata factor independent de risc pentru hepatopatiile alco-olice. Grasimile saturate in exces par a avea, de asemenea, un rol important.
Factori genetici - este universal acceptat faptul ca exista o mare variabilitate a susceptibilitatii la consu mul de alcool, acesta neputand fi explicata doar prin factori de mediu. Factorii genetici par a avea un rol important, fapt sustinut si de susceptibilitatea mai mare la alcool a gemenilor monozigoti decat a celor dizigoti. Ratele eliminarii alcoolului variaza de la indi vid la individ, pe o scara de la 1 la 3, datorita polimor fismului enzimatic (2) Genele care codifica sistemul enzimatic al alcool-dehidrogenazei (ADH) si citocro-raul P450-IL-E1 (CYP 2E1) alcool-inductibil, precum si aldehid-dehidrogenaza influenteaza susceptibilita-tea ia alcool. Cea mai frecventa anomalie descrisa este o frecventa crescuta a ADH 321, care codifica o izoen-zima ADH ce metabolizeaza rapid alcoolul in acetal-dehida si care, in asociere cu o anomalie a alelelor ALDH2-2 (ce determina incetinirea metabolizarii acetaldehidei), determina un nivel inalt al concentra-tiei acetaldehidei. Datele despre sistemul ADH/ ALDH sunt incomplete si conflictuale. Tipul de lezi-une determinat este codificat, de asemenea, de TNF si de enzimeie ce induc fibrogeneza.
Alcoolismul si boala alcoolica hepatica sunt conditionate poligenic.
Infectiile virale - infectia cu virusul hepatitei C, nu si cea cu B favorizeaza dezvoltarea bolii alcoolice hepatice; cele doua noxe, alcoolul si virusul, se potenteaza reciproc. Consumul de alcool periculos pentru ficat in conditiile existentei virasului hepatitei C este de 50 g/zi. Cumularea celor doi factori de risc detemiina cresterea impresionanta a riscului pentru cancerul hepa-tocelular, acesta fiind la 10 ani de 81%, comparativ cu 1.9% in prezenta exclusiv a alcoolului (6).
Traiectoria etanolului in organism
Alcoolul ingerat se absoarbe la nivelul tractului gastro-intestinal prin difuziune simpla, datorita taliei mici si hidrosolubilitatii moleculei. Absorbtia este lenta la nivelul stomacului (acesta joaca rolul de incetinitor al absorbtiei) si mai rapida la nivelul duodenului si jejunului proximal (pana la nivelul jejunului, 70-80% este absorbit); concentratia alcoolului in regiunea superioara a tractului digestiv superior poate fi similara cu cea a bauturilor alcoolice, dar la nivelul ileonului, nivelul luminai este egal cu cel plasmatic. Gastrostomia grabeste absorbtia, iar alimentele o intarzie.
Distributia - dupa absorbtie, care se desfasoara relativ lent, urmeaza distributia foarte rapida a alcoolului, in special in tesuturile foarte vascuiarizate: creier, pulmon si ficat. in musculatura scheletica distributia este foarte lenta, iar in tesutul adipos este aproape absenta (ia o persoana obeza, aceeasi cantitate de alcool/kg corp va determina o alcoolemie mai mare decat la un normoponderal). Alcoolul traverseaza placenta si se acumuleaza in lichidul amniotic.
Excretia alcoolului se face in proportie de peste 90% sub forma de bioxid de carbon si apa, pe cale pulmonara si urinara.
Metabolismul alcoolului - alcoolul nu poate fi depozitat in organism si, ca urmare, toata cantitatea este obligatoriu oxidata, predominant la nivel hepatic. Schema metabolismului hepatic este ilustrata in figura 1.
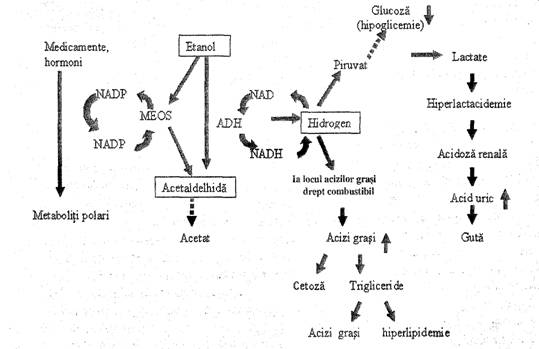
Figura 1. Oxidarea hepatica a alcoolului (modificata dupa Sherlock si Dooley).
Cantitatea maxima de alcool care poate fi metabolizata de o persoana este de 160-180 g/zi; alcoolicii pot me-taboiiza mai mult in perioada cand ficatul nu este afectat. Circa 10-30% din alcool este metabolizat extra-hepatic (peste 40% la pacientii cu ciroza), predominant la nivelurile gastric, colonie, renal si pulmonar; mucoasa gastrica detine ADH, iar in colon metaboli-zarea se face sub actiunea ADH bacteriana. Acetal-dehida intracolonica acumulata poate juca un rol in simptomele digestive asociate alcoolismului (diaree) si in geneza polipilor sau a cancerului colonce.
Modalitatea de metabolizare a alcoolului consta in principal in urmatoarea secventa:
Etanol ADH ► Acetaldehida ALDH ► Acetat
ADH = alcool-dehidrogenaza
ALDH = aldehid-dehidrogenaza
In ficat, alcoolul este metabolizat in sistemul ADH, situat in citosol, si MEOS (sistemul de oxidare micro-zomala a etanolului), care apartine reticulului endo-plasmatic. La subiectii normali, sistemul MEOS reprezinta o cale minora de metabolizare, dar la cei care consuma cantitati importante de alcool (mai mari decat capacitatea de metabolizare prin sistemul ADH) acesta joaca un rol important, deoarece este un sistem in-ductibil. Inductibilitatea sistemului MEOS este implicata in toleranta la etanol a alcoolicilor si influenteaza metabolismul altor substante, in cadrai P4502E1 (solventi, anestezice, medicamente de tipul acetoaminofe-nului), convertindu-le in metaboliti toxici. Astfel se explica sensibilitatea alcoolicilor la substante toxice.
Alcoolul sufera o oxidare primara catalizata de ADH in acetaldehida (reactie desfasurata in citoplasma hepatica), ce este apoi transformata - sub actiunea alde-hid-dehidrogenazei - in acetat (la nivel mitocondrial); acesta este eliberat in circulatie si catabolizat periferic in dioxid de carbon, apa si acizi grasi. Enzima fundamentala implicata in metabolismul hepatic al alcoolului este ADH; exista un mare polimorfism ai ADH (sunt descrise 6 tipuri) care pot fi implicate in geneza alcoolismului si a leziunilor hepatice (7). Genele care codifica ADH sunt situate pe bratul lung al cromozomului 4.
Acetaldehida este agresiva pentru membrana celulara si poate produce necroza. in reactia de formare a acetaldehidei, NAD functioneaza ca acceptor de hidrogen, modifica raportul NADH/NAD si, consecutiv, sta-tusui redox al ficatului. Hidrogenul produs inlocuieste acizii grasi de pe post de combustibil, ceea ce are ca urmare acumularea de trigliceride in ficat, scaderea sintezei de proteine si activarea peroxidarii lipidelor. Ciclul Krebs este inhibat, fapt care are repercusiuni asupra oxidarii lipidelor. Oxidarea etanolului consuma 75-80% din oxigenul celular, astfel incat toate cele-lalte reactii metabolice necesitante de 02 sunt compro-
mise, in particular in regiunea perivenulara. Daca procesul de metabolizare a alcoolului este unul scurt si intermitent, metabolismul hepatocitar se reechilibreaza rapid, fara sechele. in cazul in care metabolizarea alcoolului este o sarcina continua, sistemul redox este compromis si, consecutiv, apar tulburari severe in metabolismul hormonilor, al vitaminelor etc. in tabelul I sunt prezentate tulburarile biochimice induse de alcool.
Patogeneza
Afectarea hepatica indusa de consumul de alcool a fost explicata la inceputul secolului ca fiind mediata de deficitul proteic si de cel de colina. Astazi, se stie ca alcoolul si metabolitii sai au efecte toxice directe asupra hepatocituiui, dar actioneaza si secundar, prin activarea endotoxinelor, a citokinelor si a mecanismelor imune. Cele doua modalitati de agresiune, direct hepa-totoxic si indirect, actioneaza sincron, potentandu-se.
Modelele de studiu al actiunii alcoolului asupra ficatului utilizeaza ca animale de experienta babuinii, ia care se pot administra cantitati similare de alcool (jumatate dintre caloriile zilnice din alcool) si care traiesc suficient pentru a avea timpul necesar sa reproduca tot spectrul de leziuni intalnite si la om. Animalele mici (rozatoarele) dezvolta doar steatoza, nu ciroza, probabil datorita cantitatii relativ mici de alcool care le poate fi administrata. Kuntz (1) considera ca abuzul de alcool reprezinta cel mai mare experiment efectuat voluntar de umanitate; oricarui medic practician ii stau ia dispozitie astfel de subiecti si, din pacate, se poate urmari efectul alcoolului in mod prospectiv, deoarece majoritatea nu stopeaza consumul.
Efectele toxice aie aicooiului
Alcoolul, in mod similar cu anestezicele generale, determina modificari ale membranelor biologice; la nivel hepatic, membranele hepatocelulare, mitocondriale si ale reticulului endopJasmatic sufera un proces de fluidificare si, reactiv, procese adaptative la acest efect, care constau in modificarea compozitiei membranare (cresterea continutului fosfolipidic, a celui de colesterol esterificat). in plus, etanolul determina modificari ale activitatii enzimatice membranare, diminuarea cito-cromului a, b, a dehidrogenazei succinice si a capacitatii respiratorii globale a mitocondriei. O parte dintre aceste efecte sunt cauzate de scaderea sintezei proteice si a aminoacizilor de transport. Consumul cronic modifica transportul fosfatazei alcaline si compozitia in oligozaharide si glicoproteine membranare.
Modificarea statusului redox prin cresterea proportiei NADH/NAD (consecinta directa a procesul oxidativ al alcoolului) reprezinta baza majoritatii modificarilor metabolismului intermediar aparute in urma consumului cronic; cele mai importante sunt: inhibitia ciclului tricarboxilic, a gluconeogenezei hepatice, a oxidarii acizilor grasi si stimularea sintezei trigliceridelor.
![]() perivenulara
(zona III); aceste depuneri se coreleaza cu progresia
bolii si cu fibroza. Rolul complexelor pro-teine-acetaldehida
nu este pe deplin inteles, cateva dintre
posibilitati fiind: inhibarea secretiei hepatice de proteine;
deplasarea moleculelor de pe receptorii proteici; modificarea
functiei biologice a proteinelor; combinarea cu
macromoleculeie tisulare si declansarea de
reactii imunitare. Pe langa acetaldehida, prin
reactia radicalilor liberi se produc si alte aldehide,
dintre care cea mai studiata este malondialdehida (MDA), care
are capacitatea de a se lega de subunitatile IV si V ale oxi-dazei
citocromului c mitocondrial. Mecanismele imune generate de
complexele aldehidice par a avea un rol important in
aparitia si in evolutia leziunilor hepatice. La
marea majoritate a pacientilor s-au detectat anticorpi de tip IgG si
IgA anti-complexe acetaldehidice sau MDA.
perivenulara
(zona III); aceste depuneri se coreleaza cu progresia
bolii si cu fibroza. Rolul complexelor pro-teine-acetaldehida
nu este pe deplin inteles, cateva dintre
posibilitati fiind: inhibarea secretiei hepatice de proteine;
deplasarea moleculelor de pe receptorii proteici; modificarea
functiei biologice a proteinelor; combinarea cu
macromoleculeie tisulare si declansarea de
reactii imunitare. Pe langa acetaldehida, prin
reactia radicalilor liberi se produc si alte aldehide,
dintre care cea mai studiata este malondialdehida (MDA), care
are capacitatea de a se lega de subunitatile IV si V ale oxi-dazei
citocromului c mitocondrial. Mecanismele imune generate de
complexele aldehidice par a avea un rol important in
aparitia si in evolutia leziunilor hepatice. La
marea majoritate a pacientilor s-au detectat anticorpi de tip IgG si
IgA anti-complexe acetaldehidice sau MDA.
Actiunea nociva a acetaldehidelor este explicata si prin activarea factorului nuclear NFkB si a activatorului proteic 1 (AP-1), prin intermediul carora regleaza expresia citokinelor proinflamatorii. In tabelul ÎI sunt prezentate simptomele din hepatopatia alcoolica ce pot fi atribuite citokinelor.
Tabelul II
Efectul citokinelor
Febra
Anorexie
Atrofie musculara
Status hipermetabolic
Neutrofilie
Hipoalbuminemie
Hipertrigli ceridemie
Scaderea debitului biliar
Depunere de colagen
Soc
Acetaldehida promoveaza peroxidarea lipidelor prin mecanisme multiple - generare de radicali liberi in procesul de metabolizare, legarea de glutation sau cisteina -, contribuind astfel la depletia de glutation (glutationul inactiveaza radicalii liberi, iar in lipsa acestuia se amplifica peroxidarea lipidelor) (9).
Efectele toxice asociate sistemului oxida-
tiv microzomai MEOS si citocromului
P-450 IIE1
Sistemul MEOS, prin enzima CYP 450, metaboli-zeaza alcoolul in acetaldehida, agent toxic hepatic, si determina cresterea consumului de oxigen, favorizand hipoxia. Aceste evenimente nu sunt insa in mod particular crescute in aria pe: ivenulara, unde citocromul P-450 si, in special, CYP2E1 sunt aglomerate, sugerand ca implicarea Ior in injuria hepatica se face prin alte mecanisme (10). Dupa un consum de alcool, CYP2E1 este obiectul uneii inductii crescute de 5-10 ori fata de normal, care are ca rezultat nu numai meta-bolizarea etanolului, ci si generarea de metaboliti
toxici, cu cresterea susceptibilitatii la xenobiotice, ace-toaminofen, solventi, precursori de vitamina A etc. Acest sistem actioneaza prin intermediul generarii de radicali liberi, peroxidarea membranelor si injurie celulara. CYP2E, sistem inductibil de catre consumul cronic de alcool, este considerata de marea majoritate a autorilor ca avand potential patogenic in ficatul alcoolic.
Rolul alterarii metabolismului metioninei - in ficat metionina este transformata, sub actiunea metio-nin-adenosil-transferazei, in S-adenosil-metionina, re-actie implicata in producerea de glutation. in boala hepatica alcoolica, acest mecanism este alterat si, ca urmare, scade apararea antioxidativa, se modifica flui-ditatea membranara si, posibil, stabilitatea ADN-ului. Din cauza deficientei metabolizarii metioninei, se eli-bereaza homocisteina, care stimuleaza celulele stelate hepatice si promoveaza fibroza.
Rolul mitocondriilor hepatocitare - la nivel mito-condrial, la pacientii cu afectare alcoolica a ficatului s-au observat modificari variate: cresterea generarii de radicali liberi, modificarea potentialului membranar, a statusului redox, marirea volumului (megamitocon-drii), depuneri de cristale, rupturi ale ADN-ului cu in-ducerea apoptozei, fenomen care poate fi un element declansator al cascadei patogenice in ficatul alcoolic.
Agresiunea hepatica indirecta - ficatul este format, pe langa hepatocite, dintr-o varietate de celule, toate fiind implicate in injuria alcoolica. Celulele Kupffer activate de endotoxinele intestinale genereaza citokine (TNF-alfa, factor de crestere beta etc), care initiaza sau agraveaza leziunile (11, 12). Se pare ca citokina cu rol proinflamator TNF-alfa are un rol important in patogenia ficatului alcoolic, in special a hepatitei alcoolice. Hepatita alcoolica a fost prima boala in care s-au demonstrat niveluri plasmatice ridi-cate ale TNF-alfa, precum si ale citokinelor inductibile de catre aceasta (IL-1, IL-8); nivelurile ridicate ale acestor citokine sunt proportionale cu cele ale endo-toxinelor si cu gravitatea bolii, fiind factor de pro-nostic nefavorabil. Rolul TNF-alfa si al altor citokine in patogeneza ficatului alcoolic a sugerat ideea trata-mentului cu factori anti-TNF (inhibitori ai sintezei acestora sau cu anticorpi de tipul infliximabului).
Limfocitele T asociate hepatocitului determina agresiunea mediata sau nu imun. Celulele stelate res-ponsabile de remodelarea matricei si de inflamatia lo-cala pot fi stimulate in mod patologic si pot induce fibroza.
Rolul endotoxinelor este mai mult speculativ si porneste de ia observatia ca antibioterapia previne leziunile hepatice induse de hepatotoxice (tetraclorura de carbon) si de la demonstrarea unor niveluri plasma-tice ridicate ale acestora si ale anticorpilor antiendo-toxine la alcoolici. Concentratia crescuta se datoreaza probabil cresterii permeabilitatii intestinale, mediata de acetaldehida intracolica sau de modificarea florei intestinale sub actiunea alcoolului (13).
Predominenta perivenulara (centrolobulara, zona III) a leziunilor alcoolice este explicata prin presiunea
scazuta a oxigenului in aceasta zona si prin susceptibilitatea crescuta la hipoxie, dar mai ales prin metaboli-zarea preferentiala a etanolului in aceasta arie, fapt sugerat de concentrarea locala a reticulului endoplas-matic> si a citocromului P450.
Mecanismul hipertrofiei hepatocitare - cresterea volumului hepatocitar este unul dintre evenimentele precoce si se datoreaza acumularii de proteine si de grasimi, asociate cu o retentie hidrica care, in final, duce la balonizarea celulara.
Fibrogeneza indusa de alcool - necroza si infla-matia indusa de alcool pot declansa fibroza si pot favoriza dezvoltarea cirozei, in mod similar cu evenimentele din alte hepatopatii cronice. Mai mult, alcoolul si metabolitii sai au efecte directe asupra metabolismului colagenului si asupra fibrogenezei, fapt ce explica de ce ciroza hepatica poate surveni fara hepatita intermediara. Alcoolul induce proliferarea diferitelor celule perisinusoidale (celulele lui Ito) si activarea lor in pseudo-miofibroblaste, care produc colagen tipurile I, III si IV, laminina si au rol in refractia cicatriceala a ficatului cirotic si in hipertensiunea portala. O parte dintre aceste celule patrund si in spatiul lui Disse, generand fibroza pericelulara, care se considera predictiva pentru evolutia spre ciroza (14).
Alcoolul si efectele metabolizarii sale fie prin sistemul ADH, fie MEOS, mecanismele imunologice induse de unii dintre metabolitii etanolului, precum si implicarea enterotoxinelor si a citokinelor pot explica leziunile induse asupra ficatului. Ceea ce ramane obscur este heterogenitatea efectelor alcoolului, existenta unor indivizi care par "imuni' la cantitati imense de alcool, lipsa de evolutivitate a leziunilor la unii, in ciuda continuarii consumului si, pe de alta parte, agravarea afectiunii la altii, care l-au stopat. Factorii genetici, prin dictarea constelatiei enzimatice, sunt cei care moduleaza tipul de raspuns la alcool.
Morfopatologie
Alcoolul reprezinta cauza unui spectru de modificari morfopatologice: steatoza, hepatita alcoolica si ciroza hepatica, entitati care pot coexista.
Steatoza hepatica reprezinta cea mai precoce, mai obisnuita si benigna leziune hepatica determinata de alcool. Steatoza apare la cateva zile de consum de alcool, dar dispare la 3-4 saptamani de la stoparea consumului. Steatoza observata in consumul, de alcool este definita prin acumularea de lipide, de tip predominant macrovezicular (in hepatocit se observa o singura picatura de grasime, care impinge nucleul la periferie), si este localizata in special in zonele II si III sau, in stadiile tardive, este difuza (figura 2).
Este posibila si prezenta tipului microvezicular de steatoza, care denota leziuni mitocondriale, asociate frecvent cu deletii ale ADN-ului; acest tip este mai rar si se numeste degenerescenta spumoasa alcoolica. Steatoza simpla se asociaza cu o reactie inflamatoare minima. Uneori pot fi observate lipogranuloame for-
mate dintr-un agregat de hmfocite, macrofage, poli-morfonucleare, eozinofile si, ocazional, din celule multinucleate care se dispun in jurul unor vacuole lipi-dice extracelulare (figura 3). Aceste lipogranuloame apar in zona centrolobulara. Steatoza se poate asocia un grad de fibroza, care nu are semnificatie patologica.
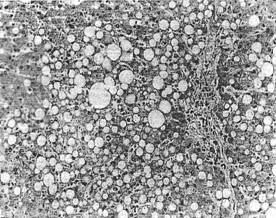
Figura 2. Steatoza hepatica macroveziculara cu
chisturi lipidice, necroze acidofile in focar si infiltrat
inflamator cu polinucleare in spatiul port, izolate sau
in grupe mici de-a lungul sinusoidelor (HE).
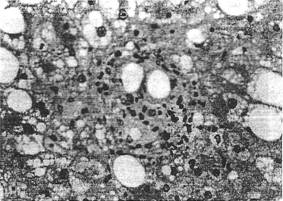
Figura 3. Lipogranulomul alcatuit din histiocite-ma-
crofage ce au fagocitat lipidele eliberate din hepato-
cite distruse poate fi observat in fragmentele hepatice
biopsice de la bolnavii cu alcoolism cronic (HE).
Steatoza se cuantifica in: + - mai putin de 25% dintre celule contin grasimi; ++ - 25-50% dintre hepatocite contin lipide; +++ - 50-75% contin grasimi; ++++ - mai mult de 75% dintre celule sunt steatozice (15).
Hepatita alcoolica apare la circa 40% dintre consumatorii de alcool si poate coexista cu elemente de ciroza hepatica. Rar, leziunile pot fi floride, sugerand hepatita acuta alcoolica (16). Elementele histologice care caracterizeaza hepatita alcoolica, intalnite constant, dar cu diferite grade de severitate si in combinatii variate sunt: localizarea leziunilor predominant in zonele centrolobulare, care sunt atinse fara discriminare; balonizare si necroza hepatocitara, prezenta de corpi Mallory; infiltrat inflamator constituit majoritar, dar nu exclusiv, din polimorfonucleare; fibroza peri-sinusoidala.
Hepatocitele balonizate (degenerare vacuolizanta) prezinta modificari in sensul steatozei macrovezicu-lare (rareori, chiar microveziculare), citoplasma cu aspect granular, cu microparticule dispersate care creeaza impresia de voal. Nucleul este mic, hipercromic. Balonizarea celulara este cauzata de o disfunctie a mi-crotubulilor implicati in excretia proteinelor, care duce la retentie proteica si hidrica. Cresterea volumului he-patocitelor contribuie la aparitia hepatomegaliei si a hipertensiunii portale (prin compresia sinusoidelor).
in citoplasma hepatocitelor balonizate se identifica, prin coloratii diverse (hematoxilin-eozina, tricrom Mas-son), incluziuni eozinofile perinucleare - corpii Mallory (hialinul alcoolic) - derivate din organite intracelulare modificate, formate din agregate de citokeratine de natura polipeptidica de tipurile 7, 18, 19 (asociate cu proteinele de soc termic) (figura 4). in corpii Mallory se observa cantitati importante de £ (y) peptide glutamin-lizina care par a fi in relatie cu stimularea activitatii hepatocitare. Hepatocitele care contin corpi Mallory sunt de obicei inconjurate de poiimorfonucleare, fapt care sugereaza ca acestia fie sunt tinta in procesul de distractie celulara, fie au proprietati cfaemotatice sau sunt implicate in secretia de citokine (TNF-alfa). Celulele inflamatorii inconjura ca o rozeta hepatocitul, dand impresia de sateliti.
Microscopia electronica a identificat trei tipuri de corpi Mallory, cel format din fibrile de 5-20 |im, dispuse in toate directiile, fiind predominant in hepatita alcoolica. Trebuie subliniat faptul ca acesti corpi Mallory sunt inalt sugestivi pentru etiologia alcoolica a leziunii, dar pot fi identificati intr-o varietate de alte injurii (deficienta de vitamina A, NASH, deficienta de alfa-1-an-titripsina, boala Wilson, a-beta-lipoproteinemia, ciroza biliara primitiva, colestaza prelungita, cancer hepato-ce-lular, hiperplazie nodulara focala, tratamente cu griseo-fulvina, corticoizi, amiodarona etc).
Identificarea unor corpi aciaofili sugereaza apop-toza.
Mitocondriile gigante (megamitocondriile) sunt un alt aspect evidentiat. in hepatocitele balonizate, sub forma unor globule eozinfile (in coloratia tricrom Masson.) (figura 5); microscopia electronica identifica incluziuni paracristaline in interiorul mitocondriilor.
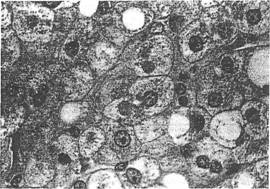
Figura 5. Megamitocondriile se observa intr-un numar
mic de cazuri. Histologic, megamitocondriile apar ca
globule bine circumscrise, eozinofile citoplasmatice,
unice. Aceste globule sunt PAS-negative dupa digestie
cu diastaza, ceea ce ajuta pentru diferentierea de
inciuzii de alfa 1-antitripsina (HE).
Fibrom (necroza hialina sclerozanta), aparuta prin depunerea colagenului tipurile I si III si a fibronectinei, este observata predominant la nivel perisinusoidal, unde inconjura hepatocitele, izolandu-le in grupuri mici si creand imaginea de plasa sau grilaj. Acest tip de fibroza, desi nu este patognomonic pentru hepatita alcoolica, este considerat specific. Rolul principal in aparitia fibrczei este atribuit miofibroblastelor si celulelor tranzitionale derivate din celulele stelate ale spatiului Disse. O data cu evolutia afectiunii apare fibroza peretelui venelor centrolobulare (fleboscleroza), asociata uneori cu obliterarea venelor.
Fibroza perivenulara si cea pericelulara, elemente evidentiate in mod obisnuit in hepatita alcoolica si considerate indicatori de prognostic defavorabil, pot aparea si io ao senta inflamatiei, a necrozei hepatocitare si a corpilor Mallory. Se pare ca alcoolul este direct fibrogenetic, iar fibroza izolata reprezinta, alaturi de hepatita, leziunea intermediara spre ciroza hepatica.
Leziunile ariei portale (zona I) sunt neobisnuite si observabile in cazuri avansate. Colestaza identificata in canaliculele biliare este caracteristica tuturor leziunilor alcoolice si se asociaza cu prognostic nefavorabil (17).
|
|
|
Figura 6. Noduli de regenerare cu fibre de colagen intrasinusoidal sunt bine evidentiati prin coloratii tricromice (col. Mason). |
Ciroza hepatica alcoolica, de regula de tip micro-nodular (noduli mai mici de 3 mm), este stadiul final al evolutiei leziunilor induse de alcool (figura 6).
in ficatul cirotic, arhitectura' este complet dezorganizata, zonele 3 identificindu-se dificil; activitatea de regenerare hepatocitara si formarea nodulilor sunt lente, din cauza efectului inhibitor al alcoolului (18). La cei care opresc consumul de alcool se poate observa o tranzitie spre ciroza macronodulara. Steatoza poate coexista la cei care consuma inca alcool. in cazul celor abstinenti nu se regasesc aspectele tipice pentru etiologia alcoolica, dar raman sugestive urmatoarele aspecte: 1) prezenta in spatiile porte a lipidelor sau a macrofagelor incarcate cu lipide; 2) distributia complet neregulata a septurilor fibroase, cu dezorganizarea severa a arhitecturii.
Hepatita cronica alcoolica, caracterizata prin inflamatie predominant portala, hepatita de interfata (hepatita parcelara), poate fi o consecinta a consumului etanolic. Aceasta entitate este controversata, fiind considerata rara.
HemosiderozM hepatica - incarcarea cu fier a hepa-tocitelor si celulelor Kupffer - este identificata frecvent, aproximativ la o treime dintre cazuri, in boala hepatica alcoolica si este explicata printr-o absorbtie crescuta a fierului la nivel colonie, dublata de un continut crescut in fier al multor bauturi alcoolice (in particular, vin). In cazul hemosiderozei severe trebuie avut in vedere diagnosticul diferential cu hemocromatoza.
Carcinomul hepatocelular complica 5-20% dintre cirozele hepatice alcoolice.
Tablou clinic
Pacientii cu boala hepatica alcoolica prezinta tablouri clinice diverse, pe masura variabilitatii morfo-patologiei acesteia, influentate de stadiul, evolutiv al bolii, de prezenta unui consum de alcool excesiv acut,
de boli extrahepatice induse de alcool, de gradul de dependenta si de contextul socioprofesional (1, 16).
Elementul comun pentru toate varietatile de boala hepatica indusa de alcool este consumul de etanol. Acesta este recunoscut in mai putin de 50% dintre cazuri, daca nu este suspicionat si apoi investigat in mod sistematic. Trebuie sa atraga atentia antecedentele sugestive: traumatisme ciudate, accidente casnice diverse, prezentari la camera de garda, pneumonii frecvente, probleme familiale, profesionale. in practica se folosesc modele variate de chestionare pentru a identifica alcoolismul; cele mai uzitate sunt chestionarul CAGE, AUDIT (alcohol use disorders Identification test), care sunt redate mai jos.
Chestionarul CAGE cuprinde 4 intrebari (7):
Ati simtit nevoia sa opriti (cut)
consumul de
alcool ?
Sunteti deranjat (annoyed) de
sugestia ca ati
avea o problema cu alcoolul ?
Va simtiti vinovat (guilty) din
cauza excesului
de alcool ?
Trebuie sa consumati ceva
dimineata (pentru a
putea sa va treziti - eye opener) ?
Chestionarul AUDIT (tabelul III) este mai elaborat, are 10 intrebari, fiecare cu raspunsuri punctate de la 0 ia 4; daca punctajul insumat este mai mare de 8, este inalt sugestiv pentru alcoolism (4).
Anamneza pacientului trebuie sa fie riguroasa si sa completeze datele deduse din chestionarele care se folosesc doar ca screening si ca punct de plecare, cu informatii privind varsta debutului consumului de alcool, cantitatile, momentul in care consumul a devenit excesiv, detalii privind modul de consum (episodic, la domiciliu etc), comportamentul fata de alcool la diferite ocazii, obiceiurile parintilor privind alcoolul.
Chestionarul AUDIT
|
1. Cat de des consumati alcool? |
6. De cate ori in ultimul an ati avut nevoie de un |
|
0 = niciodata |
pahar dimineata? |
|
1 = lunar sau mai rar |
0 = niciodata |
|
2 = 2-4 ori pe luna |
1 = mai rar de o luna |
|
3 = 2-3 ori pe saptamana |
2 = lunar |
|
4 = mai des de 4 ori pe saptamana |
3 = saptamanal |
|
4 = zilnic sau aproape zilnic |
|
|
2. Cate portii consumati pe zi? |
7. De cate ori in ultimul an v-ati simtit vinovat |
|
din cauza bauturii? |
|
|
0 = niciodata |
|
|
1 = mai rar de o luna |
|
|
2 = lunar |
|
|
4 = 10 sau mai mult |
3 = saptamanal |
|
4 = zilnic sau aproape zilnic |
|
|
3. De cate ori consumati mai mult de 6 portii? |
8. De cate ori in ultimul an nu v-ati amintit ce s-a |
|
0 = niciodata |
intamplat cu o seara inainte din cauza bauturii? |
|
1 = mai rar de o luna |
0 = niciodata |
|
2 = lunar |
1 = mai rar de o luna |
|
3 = saptamanal |
2 = lunar |
|
4 = zilnic sau aproape zilnic |
3 = saptamanal |
|
4 = zilnic sau aproape zilnic |
![]() De cate ori in
ultimul an nu ati mai fost
De cate ori in
ultimul an nu ati mai fost
capabil sa va opriti din baut o data ce
ati
gustat?
= niciodata
=mai rar de o luna
= lunar
= saptamanal
4 = zilnic sau aproape zilnic
De cate ori in
ultimul an nu v-ati putut face
obligatiile din cauza bauturii?
= niciodata
= mai rar de o luna
= lunar
= saptamanal
= zilnic sau aproape zilnic
Dumneavoastra sau altcineva
ati fost lezati din
cauza bauturii?
0 = nu
2 = da, dar nu in ultimul an
4 = da, in ultimul an
Este cineva (familie, doctor,
prieten) ingrijo
rat din cauza consumului dvs. de
alcool?
0 = nu
2 = da, dar nu in ultimul an
4 = da, in ultimul an
Pacientii cu afectare hepatica alcoolica pot fi complet asimptomatici sau pot avea un tablou nespecific. Frecvent, ei se prezinta la medic dupa un consum recent de alcool, au halena etanolica, tremura, sunt agitati, au comportament antisocial sau, dimpotriva, sunt depresivi. Atrag atentia dezordinea vestimentatiei si semne ale unor traumatisme recente sau vechi, voluntare ori accidentale.
Desi simptomatologia nu este strict delimitata sau complet diferita pentru fiecare dintre formele ana-tomopatologice ale ficatului alcoolic, pentru sistematizare si simplitate, tablourile clinice se vor prezenta separat. Trebuie specificat ca insasi limita dintre entitati este vaga; acestea se intrepatrund, pacientul putandu-se situa la granita dintre doua sau poate fluctua intre acestea, in ambele directii. Chiar ordinea in care un pacient poate parcurge diferitele forme ale bolii alcoolice este discutabila; clasic si logic se admite ca ordinea este: steatoza, hepatita, fibroza, ciroza. Hepatita poate lipsi, fibroza poate scapa nerecunoscuta si la prima prezentare pacientul poate sa se afle deja la capatul drumului, adica sa prezinte ciroza.
Steatoza hepatica alcoolica (ficatul gras alcoolic) reprezinta forma benigna a bolii, dar nu este lipsita de potential evolutiv.
Simptome - pacientul este, de regula, asimptomatic si este descoperit intamplator, cu ocazia unei evaluari determinate de o alta afectiune legata de alcool sau atunci cand sunt identificate valori anormale ale testelor hepatice, la efectuarea unor analize de rutina. O proportie de mai putin de 50% dintre pacienti prezinta simptome nespecifice: dureri in hipocondrul drept (datorate hepatomegaliei), simptome dispeptice, greata, anorexie, meteorism, flatulenta, intoleranta la anumite alimente, la bauturi, astenie, scaderea performantelor intelectuale si fizice, impotenta. Rareori, steatoza simpla se poate asocia cu icter datorat unei colestaze intrahepatice sau se poate complica prin sindrom Zieve (hiperlipemie, anemie hemolitica, icter) sau insuficienta hepatica.
Examenul fizic este dependent de durata si de gravitatea steatozei. Cel mai frecvent semn este hepatome-galia, prezenta la 60-80% .dintre cazuri. Hepatomegalia
este variabila, de la cativa centimetri sub rebordul costal pana la dimensiuni impresionante, care ating creasta iliaca; suprafata ficatului este neteda, consistenta ferma, marginea rotunjita, iar sensibilitatea la palpare este modesta. Nu exista o corelare intre talia ficatului si simptome. Pot fi prezente: stelutele vasculare, telangiectazii la nivelul pometilor, eritemul palmar, contractura Dupuytren, hipertrofia parotidiana, atrofia testiculara; icterul si splenomegalia sunt rare.
Hepatita acuta alcoolica
Tabloul clinic este mai sever decat cel al simplei steatoze si variaza de la cel al unei afectiuni medii, anicterice, asociate cu hepatomegalie, pana la forma fulminanta, cu insuficienta hepatica si cu risc vital. Pacientii cu hepatita usoara sau medie (confirmata prin biopsie) prezinta, de regula, un tablou clinic putin zgomotos, dominat de simptome nespecifice: anorexie, astenie, letargie, greata, dureri epigastrice sau in hipocondrul drept; uneori, prezentarea este fara simptome, doar cu hepatomegalie si transaminaze crescute. in 10-15% dintre cazuri poate fi prezent icterul. in hepatitele alcoolice severe, mai ales la femei, tabloul clinic este florid: pacientii prezinta anorexie, greata, varsaturi repetate, scadere ponderala, pirexie, semne de malnutritie (chiar la pacientii obezi), dureri in hipocondrul drept, semne de insuficienta hepatica (icter, ascita, encefalopatie, hemoragie digestiva superioara prin efractie de varice esofagiene). Se pot identifica si manifestari ale encefalopatiei hepatice, in special la pacientii ce prezinta colonizarea mucoasei gastrice cu Helicobacter pylori, care scade activitatea ADH. La pacientii cu hepatita severa se recunoaste un factor precipitant, cum ar fi: consum excesiv de alcool, mai ales in lipsa alimentarii, infectii, diaree, administrare de paracetamol.
Diareea cu steatoree este uneori prezenta si este determinata de o scadere a secretiei sarurilor biliare, de o insuficienta a pancreasului exocrin si de efectul direct al alcoolului asupra mucoasei intestinale.
Moartea subita poate face parte (destul de rar, dar nu in mod cu totul exceptional), din tabloul clinic al hepatitei acute alcoolice, fiind determinata fie de embolie grasoasa, fie de hipoglicemie severa nerecunoscuta.
Examenul fizic pune in evidenta, Ia m:.rea majoritate a pacientilor, hepatomegalie discreta sau moderata, sensibila la palpare; in cazurile severe se poate ausculta un suflu arterial in regiunea prehepatica. Alte semne care se evidentiaza in cazul hepatitei alcoolice sunt: prezenta ascitei (30-60%), splenomegalie (15%), icter (50%), febra (50%), echimoze, semnele clasice ale afectarii hepatice cronice (stelute vasculare, telan-giectazii, eritem palmar, hipertrofie parotidiana, atrofie testiculara, ginecomastie). in cazuri severe, in care s-au dezvoltat sunturi arterio-venoase pulmonare, apare cianoza. Medicul informat poate observa semne ale statusului nutritional deficitar, de tipul deficientei de vitamina Bl (tip beri-beri) sau C (tip scorbut). Tensiunea arteriala este, de regula, scazuta si statusul circulator - hiperdinamic.
Tabloul clinic este sugestiv pentru afectare hepatica cronica, nefiind insa specific pentru etiologie sau pentru forma de boala alcoolica hepatica. Mai mult, informatiile aduse de examenul fizic difera de la un observator la altul.
Ciroza hepatica
Tabloul clinic al cirozei hepatice alcoolice este variabil, acoperind un spectru larg de forme, de la hepatomegalia anicterica pana la insuficienta hepatica terminala. Spre deosebire de pacientii cu hepatita alcoolica, la care consumul de alcool este omniprezent, la cei cu ciroza hepatica acesta poate sa fi fost stopat de cativa ani. Modalitatea de diagnosticare a bolii este variata; pacientul poate fi diagnosticat fortuit, cu ocazia descoperirii unei hepatomegalii sau/si a transamina-zelor anormale, a decompensarii (sindrom ascito-ede-matos, hemoragie digestiva, encefalopatie) sau chiar a cancerului hepatocelular. Circa 10-20% dintre pacientii care au suferit internari in timpul vietii sunt diagnosticati doar la necropsie.
Atunci cand ciroza hepatica compensata este simptomatica, simptomele obisnuite sunt: anorexia, starea generala alterata si astenia severa. In cazul cirozei alcoolice decompensate apar: icterul, ascita, edemele periferice, hemoragia digestiva superioara si/sau encefalopatia hepatica. Scaderea ponderala masiva, durerile in hipocondrul drept asociate cu o hemoragie digestiva incontrolabila, prezenta unui suflu prehe-patic sugereaza cancerul hepatocelular.
Examenul fizic pune in evidenta hepatomegalia discreta sau moderata, suprafata neregulata, uneori cu neregularitate extrema (cancer), alteori sensibila (asocierea hepatitei acute). Splenomegalia este prezenta doar la o treime dintre pacienti si este tardiva. Rino-fima este uneori prezenta si sugestiva pentru etiologie. Semnele sugestive pentru hipertensiune portala (circulatie colaterala superficiala si profunda) sunt prezente la peste jumatate dintre cazuri, iar icterul, ascita, encefalopatia discreta (flapping tremor) si edemele la mai mult de 30%. Febra sau subfebrilitatea este un semn remarcat la o treime dintre pacienti. Semnele comune hepatopatiilor cronice (stelute vasculare, telangiectazii,
hipertrofie parotidiana, atrofie testiculara, unghii albe, 497 contractura Dupuytren, ginecomastie etc.) sunt frec- Cap. XI vente. De asemenea, se pot identifica: pleurezie dreapta, cianoza secundara sunturilor arterio-venoase sau simp-tome sugestive pentru hipertensiunea pulmonara.
Trebuie subliniat ca nici simptomele si nici examenul fizic nu sunt diagnostice pentru boala hepatica alcoolica; acestea doar sugereaza afectarea cronica a ficatului, dar nu sunt specifice nici pentru etiologie, nici pentru forma anatomopatologica. Ciroza hepatica decompensata este, desigur, usor de recunoscut doar pe elementele clinice, dar nici in aceste conditii nu se poate stabili cu certitudine etiologia. Steatoza hepatica, dar si ciroza compensata pot fi descoperiri fortuite sau diagnosticate abia de autopsie.
Explorari diagnostice
Investigatiile de laborator indicate in boala hepatica alcoolica sunt utile pentru atestarea consumului de etanol (important atunci cand pacientul il neaga) si pentru demonstrarea afectarii hepatice; cauzalitatea dintre alcool si leziunea hepatica nu este stabilita in mod cert de examenele de laborator, fiind circumstantiala.
larkeri ai consumului recent de alcool
Dozarea etanolului in aerul expirat, in sange sau in urina poate fi utila pentru identificarea abuzului, mai ales in cazurile cand acesta este negat. O alcoolemie peste 3 g/l in orice moment are valoare diagnostica pentru consum de alcool periculos pentru sanatate. Alcoolemia este insa un test care nu se poate utiliza in conditii clinice, in care sensibilitatea sa este sub 13%.
Metanolemia creste dupa consumul de alcool si persista la valori ridicate mai mult timp, existand sanse mai mari de a demonstra abuzul. Nici aceasta investigatie nu este utilizata in conditii clinice.
Raportul concentratiilor urinare a doi metaboliti ai serotoninei 5-hidroxitriptofol/5-hidroxiindol-3 acid acetic (5-HTOL/5HIIA) este crescut si ramane astfel timp de 5-15 ore dupa normalizarea alcoolemiei, fiind cel mai sensibil marker al consumului recent de bauturi alcoolice (19).
Markeri care indica consumul cronic excesiv de alcool Anomalii biochimice
Alcoolul consumat in cantitati mari pentru perioade indelungate de timp are efecte metabolice multiple, care pot fi identificate, cu o acuratete variabila, printr-o evaluare de laborator tintita. Din pacate, modificarile nu sunt prezente in mod constant la toti pacientii cu boala hepatica alcoolica, motiv pentru care utilitatea acestora este limitata.
Gamma-glutamil-transferaza (Gamma-glutamil transpeptidaza - GGT) este o enzima hepatica a carei secretie este indusa de catre consumul de alcool, dar si de unele medicamente de tipul fenobarbitalului si
fenitoinei. Valorile GGT crescute de 2-3 sau chiar de apKI 5 ori fata de valoarea normala reprezinta cea mai frecventa anomalie biochimica prezenta Ia alcoolici. Trebuie specificat, insa, ca sensibilitatea si specificitatea acesteia sunt reduse; valori normale se pot intalni chiar la marii potatori (dupa unii autori (20) pana la 70% dintre alcoolici pot prezenta valori normale ale GGT), la cei cu ciroza hepatica decompensata, la cei care consuma alcool in exces de mai mult de 20 de ani (chiar daca initial valorile erau crescute); valori crescute se evidentiaza si in obstructii biliare, consum de antiepileptice, obezitate, afectiuni hepato-biliare de alta etiologic.
Evolutia in dinamica a GGT poate da cateva sugestii pentru etiologia alcoolica a cresterii acesteia; valori mari la internare care scad exponential, la jumatate din valoarea initiala in primele 2 saptamani si la valori normale in primele 5 saptamani de la stoparea consumului, in absenta unei obstructii biliare rezolvate, sunt diagnostice pentru consumul de etanol (21).
Valoarea GGT nu este proportionala cu gravitatea leziunii hepatice, desi exista unele corelatii cu fibroza si cu necroza hepatocitara.
Demonstrarea existentei mai multor izomeri ai GGT nu si-a gasit inca utilitatea in practica clinica.
Transaminazele (aminotransferazele), desi fara specificitate, sunt utile in evaluarea hepatopatiei alcoolice, oferind argumente pentru consumul cronic de alcool.
Aspartat-aminotransferaza (AST, TGO) creste la 45-65% dintre consumatorii cronici de alcool; aceasta anomalie este efectul injuriei etanoiice a mitocon-driiior si musculaturii netede, valoarea sa nefiind insa corelata cu gravitatea atingerii hepatice. AST creste de 2-6 ori fata de normal, rar atingand valori peste 500-600 ui/i (in general, sub 300 ui/I); daca AST depaseste acest prag, trebuie suspicionata alta etiologie. Dozarea fractiei mitocondriale a AST indica o crestere disproportionata a acesteia la alcoolici; aceasta analiza nu este insa uzuala, folosirea in practica fiind limitata.
Alanin-aminotransferaza (ALT, TGP) are valori normale sau mai putin crescute comparativ cu cele ale AST. Raportul AST/ALT (indicele de Rittis) este in mod traditional folosit drept indicator pentru etiologia alcoolica; in formele usoare si medii, de boala raportul depaseste valoarea de 1 in peste 80% dintre cazuri, iar in formele de ciroza si de hepatita alcoolica severa este mai mare de 2. in hepatopatiiie de alte etiologii raportul de Rittis este, de regula, subunitar. Cresterea mai putin importanta a ALT se explica partial prin deficienta la alcoolici a 5-fosfat-piridoxinei, forma activa a vitaminei B6, necesara pentru activitatea enzimatica.
Fosfatam alcalina poate fi crescuta la valon mai mari de 4 ori decat normalul, mai ales la cei cu hepatita alcoolica si colestaza severa.
Glutamat-dehidrogenaza este o enzima mitocon-driaia a carei concentratie piasmatica creste ca urmare a consumului de alcool; valorile sunt de 2-4 ori mai
mari decat normalul, nedepasind de obicei valori de 5 ori mai mari decat normalul. Dupa 48 de ore de abstinenta, valoarea se injumatateste. Metodele de evaluare sunt insa deficitare si nu sunt larg folosite in practica, limitandu-i utilitatea.
Acidul D-glucaric este un metabolit excretat prin urina al acidului glicuronic, al carui metabolism este crescut ca urmare a efectului inductor al alcoolului asupra sistemului microzomal. Valori crescute ale acidului D-glicuronic sau ale altor inductori enzimatici se identifica in urina consumatorilor cronici de alcool si scad dupa cateva zile de abstinenta; valoarea practica este redusa.
Testul respirator cu aminopirina marcata - alcoolul are un efector inductor asupra MEOS si, implicit, va determina cresterea metabolizarii hepatice a unor droguri. Aminopirina marcata cu carbon radioactiv se injecteaza intravenos, apoi se dozeaza bioxidul de carbon marcat eliminat respirator. La alcoolicii cu functie hepatica intacta, eliminarea respiratorie a markerului este mult crescuta, dar la cei cu afectare hepatica severa scade. Avand in vedere efectul alcoolului atat in inductia sistemului MEOS, cat si in afectarea functiei hepatice, acest test, desi ingenios, este lipsit de utilitate practica.
Proteinele plasmatice sufera, la consumatorii de alcool, alterari multiple, dar nespecifice: reducerea valorii plasmatice a albuminelor (minima la cei cu leziuni hepatice usoare si importanta la cei cu hepatita sau ciroza), haptoglobinei, orosomucoidului, transferinei si cresterea alfa-2-macroglobulinei, ceruloplasminei si imunoglobulinelor A, G si M. Concentratia Ig A este moderat crescuta la circa 30% dintre cei cu afectare hepatica medie si are valori mai mari de peste 3 ori decat normalul ia circa 60% dintre cei cu hepatita alcoolica severa; Ig A ramane crescuta cateva luni dupa stoparea consumului de alcool. Orosomucoidul este crescut ia cei fara leziuni hepatice si scade mult o data cu progresia bolii hepatice.
Modificari ale transferinei-transferina dezalilata (transferina deficienta in carbohidrati) - consumul de alcool determina, la o parte dintre indivizi, cresterea proportiei izomerilor dezaiiiati ai transferinei, dar metodele de identificare a acestora sunt imperfecte si, deocamdata, folosite doar pentru cercetare.
Lipidele plasmatice - lipoproteinele cu densitate mare (HDL) cresc la majoritatea consumatorilor activi si scad la valori normale dupa o saptamana de abstinenta. Valoarea LDL ca marker de consum este limitata de faptul ca acest parametrii este scazut sau normal la cei cu leziuni hepatice importante. Trigliceridele (Tg) sunt crescute la majoritatea pacientilor consumatori de alcool, fiind mai mari la cei cu dislipidemie preexistenta. Nivelul plasmatic al Tg este modulat de tipul afectiunii hepatice; cei cu steatoza au valorile cele mai mari, iar cei cu ciroza hepatica au Tg normale sau chiar scazute.
Acidul uric creste la 50% dintre alcoolici, fie din cauza amplificarii sintezei, fie prin scaderea excretiei urinare.
Dehidraza acidului delta-anunolevulinic este o enzima eritrocitara implicata in sinteza porfobilinoge-nului, care este scazuta in cazul consumului de alcool; evaluarea acesteia este utilizata doar in cercetare.
Alte enzime modificate de catre consumul de alcool, dar deocamdata fara utilitate practica, sunt Cu-Zn-dismutaza si betahexozamina.
Alte modificari nespecifice citate in consumul cronic de alcool sunt: hipoglicemie, hipomagnezemie, hipofosfatemie etc.
Anomalii hematologice
Macrocitoza este o anomalie relativ constanta la consumatorii cronici de alcool si este cauzata de toxicitatea directa a etanolului asupra maduvei si de interferarea procesului de maturare a eritrocitelor, precum si de deficitul de folati si de vitamina Bl2.
Anemia medie, cu sau fara macrocitoza, este un element constant al bolii hepatice alcoolice si are mecanisme multiple (efectul alcoolului asupra maduvei, hemoragii digestive repetate, carente nutritionale multiple).
Trombocitopenia este posibila, in specia! in cazul cirozei alcoolice.
Leucocitoza, uneori cu reactii leucemoide, apare mai ales in hepatitele alcoolice.
Markerii seroiogfci ai afectarii hepatice
determinate de aicoo!
Markerii serologici pentru evaluarea gradului si a stadiului afectarii hepatice sunt imperfecti, cu utilitate inca discutabila; cei mai cunoscuti sunt peptidele procolagenice.
Peptidele procolagenice si alti indicatori ai
tesutului matricial
Propeptidul seric aminoterminal al procolagenului III (PIIINP) este cel mai bine studiat; valori mari ale acestuia au fost identificate in ficatul alcoolic, dar nu este cert ca valoarea se coreleaza cu gravitatea leziunilor. Exista unele studii (22) care indica o relatie proportionala intre PIIINP si gradul hepatitei alcoolice, dar mai putin cu fibroza.
Propeptidul carboxiterminal al procolagenului I (P1CP) si produsii de degradare ai colagenului I (CI) sunt crescuti in maladia alcoolica hepatica, dar in mai mica masura decat PIIINP. CI este corelat cu fibroza,
Alti markeri colagenici sau noncolagenici matriceali studiati sunt: propeptidul carboxiterminal al procolagenului de tip IV, colagenul de tip VI, laminina, proteoglicani sau acidul hialuronic.
Nici unul dintre acesti markeri nu este utilizat in mod obisnuit in practica clinica.
Citokinele
TNF este un peptid secretat de monocite, macro-fage si limfocite, cu rol important in modularea raspunsului imun, care inregistreaza valori crescute in hepatita alcoolica. Nu s-au identificat diferente de valori ale TNF care sa delimiteze diferitele tipuri de boala hepatica alcoolica.
Interleukina-8 este o citokina eliberata sub influenta endotoxinelor, a interleukinei-l, a TNF si are rol in activarea polimorfonuclearelor. Valori mari s-au observat in hepatita alcoolica.
Proteina F serica este o proteina hepatica identificata in cantitati mici in serul persoanelor sanatoase, prin tehnici radioimunoiogice; Ia pacientii cu leziuni hepatocelulare, concentratia plasmatica creste. Sensibilitatea si specificitatea acestei proteine pentru leziunile histologice sunt mai mari decat cele ale tehnicilor uzuale si reprezinta o perspectiva promitatoare.
Molecula I de adeziune intercelulara este o proteina implicata in migrarea iimfociteior spre inflamatie si reprezinta un alt parametru propus, dar deocamdata nu este utilizat extensiv, pentru evaluarea leziunilor hepatice.
Alte teste utilizate pentru investigarea unei afectiuni posibil, dar nu dovedit legate exclusiv de alcool sunt: markerii specifici infectiei virale, autoanticorpii, bilantul metabolismului fierului, alfa-1-antitripsina, ceruloplasmina.
Desi oferta analizelor posibile pentru evaluarea consumului de alcool si a efectelor sale asupra ficatului este mare, nici unul dintre aceste teste nu are o specificitate si o sensibilitate suficient de mari pentru a-i conferi valoare diagnostica. in practica zilnica se foloseste o combinatie de teste, care creste sansa diagnosticului corect. Uzual, se foloseste una dintre combinatiile urmatoare: GGT si volumul eritrocitar mediu; GGT, AST si volumul eritrocitar mediu; raportul AST/ALT si volumul eritrocitar mediu; GGT, volumul eritrocitar mediu, fosfataza alcalina; raportul AST/ALT si nivelul seric al IgA combinat cu transferina dezalilata. Toate aceste combinatii au o sensibilitate care depaseste 90% pentru identificarea consumului cronic de alcool (23).
Exista modele matematice si combinatii sofisticate ce utilizeaza pana la 18 teste care reusesc, in proportii mai mari, sa identifice consumatorii cronici de alcool, dar care nu s-au impus in practica.
Testele de laborator nu reusesc sa identifice diferitele forme histologice de boala hepatica alcoolica. A fost propusa o combinatie simpla de trei teste, numita PGA, cu specificitate pentru stabilirea severitatii bolii si care ar reduce numarul punctiilor biopsie hepatica: timpul de protrombina, GGT si apolipoproteina-Al. Scorul este de ia 0 la 12 si se pare ca utilizarea sa permite delimitarea formelor histologice de boala cu o sensibilitate de circa 80%.
Functia biopsie hepatica (PBH) si evaluarea his-tologica pot evidentia si caracteriza leziunea hepatica (stabilirea stadiului si a gradului leziunii) si elementele care fac probabila etiologia alcoolica, excluzand alte afectiuni hepatice (hepatita virala, hemocromatoza). Nu este considerata esentiala in abordarea pacientilor cu ficat alcoolic, dar este utila pentru stabilirea diagnosticului, prognosticului si tratamentului, reprezentand un argument pentru indicarea abstinentei. Nici o alta analiza nu poate stabili cu exactitate prezenta afectarii hepatice alcoolice, activitatea si stadiul
acesteia. Examenul clinic si de laborator au specificitate redusa, multi consumatori cronici de alcool fara simptome sau anomalii biochimice au leziuni histologice severe (chiar ciroza), iar dintre cei cu modificari biochimice si hepatomegalie multi pot avea histologie normala sau modificari minime.
Concordanta intre anatomopatologi, atat la citirea cantitativa, cat si ia cea semicantitativa a lamelor este excelenta; concordanta este foarte buna pentru stabilirea diagnosticului de ciroza cu sau fara hepatita alcoolica, hepatita alcoolica si in cazul ficatului normal, dar mai putin precisa pentru fibroza izolata si steatoza simpla.
Desi exista si unele opinii potrivit carora PBH nu ar fi obligatorie, diagnosticul putand fi stabilit cu relativa precizie in majoritatea cazurilor, pe baza datelor clinice si de laborator, pentru rigurozitate se recomanda efectuarea ei la toti consumatorii cronici de alcool cu hepatomegalie sau/si cu teste biochimice hepatice anormale care nu au contraindicatii (trombocitopenie sub 80.000/mmc, timp de protrombina prelungit cu mai mult de 3 secunde fata de martor), mai ales daca anomaliile persista dupa 3-4 luni de abstinenta. in cazul suspicionarii hepatitei alcoolice la pacientii cu profil al coagularii care contraindica PBH, trebuie utilizata metoda transjugulara. Leziunile identificabile la examenul histologie sunt prezentate mai sus, in cadrul morfopatologiei. Trebuie specificat ca leziunile observabile in boala alcoolica a ficatului nu sunt patogno-rnonice, putand fi intalnite si in cadrul steatohepatitei nonalcoolice (NAFLD/ NASH), iar unele elemente sunt comune cu cele din hepatita virala C. Afectiunile hepatice care au tablou clinic comun, cum sunt hepatita virala C si hemocromatoza, trebuie excluse. La cei cu saturarea transferinei peste 45%, PBH permite calcularea indexului feric hepatic si astfel se clarifica diagnosticul. De altfel, determinarea defectului genetic specific hemocromatozei este o metoda de diagnostic mai moderna si mai riguroasa, utila mai ales la cei cu teste sugestive pentru sindrom de incarcare cu fier.
investigatii imagistice
Ecografici aduce unele informatii pentru stabilirea diagnosticului de boala hepatica alcoolica, precum si argumente pentru excluderea unor afectiuni cu incidenta crescuta Sa alcoolici care au tablou clinic similar. in steatoza simpla se poate observa hepatomegalie cu cresterea ecogenitatii (indicele hepatorenal crescut); la cei cu hepatita alcoolica se poate evidentia semnul canalelor pseudoparalele (semn cu specificitate pentru hepatita alcoolica), aparenta data de juxtapozitia ramurilor portale si ale arterei hepatice dilatate; in ciroza hepatica se pot identifica suprafata lobulara, modificarea structurii, hipertrofia lobului caudat cu aparitia unei incizuri posterioare, iar in cazul aparitiei hipertensiunii portale - dilatarea axului spleno-portal cu identificarea circulatiei colaterale, eventual prezenta ascitei. Desi reuseste sa ofere unele elemente utile, ecografia nu are sensibilitate si specificitate deosebite
in diagnosticul unui anumit stadiu de boala alcoolica, nici pentru excluderea unei afectari hepatice la alcoolici. Este insa o metoda relativ ieftina, larg disponibila, neinvaziva, care poate fi folosita ca screening.
Tomografia computerizata si rezonanta magnetica sunt mai sensibile in identificarea steatozei, a suprafetei neregulate hepatice, a circulatiei colaterale, ascitei sau pancreatitei. Limitele sunt insa aceleasi ca si pentru ecografic.
Spectroscopia prin rezonanta magnetica (cu folosirea a diverse substante marcate) poate stabili cu un grad semnificativ de exactitate gradul bolii hepatice, alterarile potentialului redox hepatic, inductia reticu-lului endoplasmatic, incarcarea cu trigliceride a hepa-tocitului. Tehnica este insa scumpa si laborioasa si nu este disponibila decat in centre supraspecializate.
Endoscopia digestiva superioara este utila in evidentierea semnelor de hipertensiune portala (varice esofagiene si gastropatie hipertensiva), iar in conditii de urgenta - in diagnosticul sursei unei hemoragii digestive si in tratarea, atunci cand este posibil, a leziunii sangerande. Un pacient alcoolic poate prezenta hemoragie digestiva dintr-o multitudine de cauze: sindrom Mallory-Weiss, ulcer duodenal, ulcer gastric, gastrita indusa direct de alcool, gastropatie hipertensiva sau varice esofagiene.
Colangiopancreatografia retrograda endoscopica sau colangiografia percutana sunt rar indicate, in cazul investigarii unei colestaze. Testele psihometrice sunt utile in evaluarea encefalopatiei portale. Laparo-scopia este necesara in cazul diagnosticului nesigur sau ai suspicionarii unui hepatom neabordabil trans-cutan.
Forme clinice
Formele clinice ale bolii alcoolice hepatice sunt expresia celor trei tipuri majore de leziuni histologice descrise. Nu trebuie uitat, insa, ca aceeasi forma his-tologica poate avea diferite tablouri clinice, ca nu exista delimitari precise intre aceste forme de boala, ele putand reprezenta, la un moment dat, un stadiu de evolutie a bolii si ca incadrarea diagnostica este deseori dificila.
Steatoza alcoolica
Pacientul este, in majoritatea cazurilor, asimpto-matic, fiind descoperit fortuit, cu ocazia identificarii unei hepatomegalii netede, ferme si nedureroase. in cazul unui abuz recent pe fondul lipsei unei alimentatii corecte, pot aparea tablouri clinice mai "galagioase' cu dureri periombilicale, epigastrice, in hipocondrul drept, cu greturi si varsaturi, situatie in care se impune diagnosticul diferential cu hepatita alcoolica.
Examenele de laborator pot fi normale sau pot indica urmatoarele anomalii: uzual cresterea GGT, AST, macrocitoza, uneori trombocitopenie, in mai putin de jumatate dintre cazuri hiperbilirubinemie discreta si cresterea fosfatazei alcaline, ureea si kalemia scazute, mai mici de 10 on decat normalul, in doua treimi dintre cazuri cresterea biiirubinei si FA, scaderea ureei, a kale-miei, natremiei, albuminei serice, cu cresterea IgA si IgM. Hematologic, se observa anemie cu macrocitoza, hiperleucocitoza cu neutrofilie, trombocitopenie, prelungirea timpului de protrombina, necorectabil prin administrarea de vitamina Kl. PBH evidentiaza elementele specifice hepatitei alcoolice. Prognosticul formelor severe este infaust, rata mortalitatii fiind ridicata. Investigatiile imagistice (ecografia, tomografia computerizata) exclud alte afectiuni hepatobiliare; uneori hiperplazia regenerativa focala poate da impresia de tumoare, fapt intarit si de un nivel patologic al alfa-fe-torpoteinei (de pana la 3 ori mai mare decat normalul). PBH transeaza diagnosticul.
Ciroza alcoolica
Tabloul clinic este variabil, de la formele asimpto-matice pana la cele in care domina insuficienta hepatica severa. in general, simptomele, semnele si parametrii de laborator corespund formei de hepatita alcoolica medie sau severa; complicatiile specifice ale cirozei (hipertensiunea portala, splenomegaiia, edemele, ascita, coagu-lopatia, icterul intens, encefalopatia portala, stigmatele de boala hepatica pronuntate, varicele esofagiene) atrag atentia asupra diagnosticului. Sindromul hepatorenai si peritonita bacteriana spontana sunt frecvente la cei cu ciroza alcoolica.
Ecografia si tomografia computerizata evidentiaza semnele de hipertensiune portala, ascita, structura neomogena hepatica, eventual imagini sugestive de hepatom. PBH efectuata atunci cand nu are contraindicatii este diagnostica, evidentiind forma microno-dulara de ciroza, cu fibroza perivenulara si cu saracia venelor hepatice.
Forma colestatica si sindromul Zieve, considerate uneori forme clinice de boala alcoolica, sunt prezentate in cadrul complicatiilor.
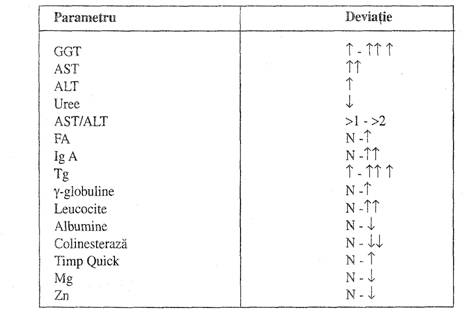
Tabelul IV in hepatopatiile alcoolice
Evolutie
Evolutia naturala a afectiunii hepatice alcoolice este variabila si influentata de factori putin cunoscuti. Desi, in practica zilnica, se subliniaza cauzalitatea dintre progresia bolii si continuarea consumului de alcool, aceasta relatie este partial confirmata de realitate, unii pacienti continuand sa se deterioreze in ciuda abstinentei; in cazul altora, consumul sustinut nu duce ia evolutia leziunilor hepatice. Totusi, singurul factor cunoscut si influentabil care este implicat in evolutia bolii ramane alcoolul, astfel incat cea mai la indemana metoda pentru a incetini progresia bolii este stoparea abuzului de etanol. Este cert faptul ca majoritatea subiectilor care consuma alcool in cantitati considerate "periculoase' pentru ficat dezvolta ficatul gras (steatoza hepatica). Leziunea, desi implica modificari metabolice multiple si o sensibilizare a ficatului la noxe, nu este totdeauna evolutiva. La stoparea consumului de alcool steatoza este complet reversibila, continuarea abuzului crescand riscul de evolutivitate; totusi, o minoritate prezinta reversibilitatea steatozei, in ciuda consumului sustinut de alcool.
O parte dintre pacientii care consuma alcool in exces pentru perioade lungi de timp dezvolta hepatita alcoolica, leziune cu severitate recunoscuta (asociata cu mortalitate importanta in formele severe), considerata intermediarul dintre steatoza si ciroza. Unii pacienti sunt diagnosticati cu ciroza fara a trece obligatoriu prin fazele de steatoza si ciroza. Pe de alta parte, hepatita alcoolica nu este obligatoriu evolutiva - 10% prezinta remisiunea leziunii histologice, 50% raman in acest stadiu, restul evoluand spre ciroza (18). Remisiunea leziunii histologice a fost observata doar la abstinenti, dar lipsa progresiei a fost evidentiata si la cei care continua abuzul. Alcoolul nu este singurul factor implicat in agravarea leziunilor. Dintre consumatorii cronici de alcool, circa 9-18% in seriile necroptice si 12-31% in studiile histologice sunt diagnosticati cu ciroza hepatica. Factorii care favorizeaza progresia spre ciroza sunt: sexul feminin, existenta leziunilor de hepatita sau/si de fibroza perisinusoidala sau leziunile ocluzive ale venulelor hepatice (24). Odata aparuta, ciroza este ireversibila si se asociaza cu o rata a de-compensarilor, in special de tip vascular (ascita este primul semn al decompensarii, in marea majoritate a cazurilor), de 10% pe an. Supravietuirea la 5 ani este de 50-75% la abstinenti si de 40% la cei care continua abuzul; supravietuirea este invers proportionala cu cantitatea de alcool consumata. Circa 75% dintre pacientii cu ciroza alcoolica decedeaza din cauza afectiunii hepatice. in evolutie, carcinomul hepatocelular complica 20% dintre cazurile de ciroza hepatica (25).
Complicatii
Cetoacidoza alcoolica este o tulburare metabolica care trebuie diferentiata de cea diabetica, in a carei patogeneza sunt implicati: consumul cronic de alcool,
malnutritia, acidoza metabolica, hipoinsulinemia,
lipoliza, cresterea nivelului acizilor grasi si al corpilor cetonici. Clinic, apar: greata, varsaturi, deshidratare, hiperventilatie, halena de "mere verzi', acetonurie, acetonemie, hiperglicemie modesta. Se considera ca aceasta complicatie apare mult mai des, dar nu este recunoscuta.
Sindromul Zieve (26) este definit de triada: icter, hiperlipidemie, hemoliza. Acest sindrom afecteaza pacientii (in special, barbatii) cu varsta medie de 40 de ani, cu orice forma de boala hepatica alcoolica, dupa un abuz important de etanol. Hemoliza se instaleaza rapid, anemia fiind un eveniment relativ acut, asociat cu reticulocitoza. Hiperlipidemia afecteaza toate fractiile. Uneori tabloul clinic este incomplet, fiind prezente doar o parte dintre caractere. Simptomele sunt: inape-tenta, greata, varsaturi, diaree, dureri colicative abdominale si icter. Patogeneza este incerta. Evolutia este favorabila, boala raspunzand la abstinenta.
Sindromul de colestaza este prezent la circa 20% dintre pacienti, fiind demonstrabil atat clinic, biochimic, cat si histologic (depozite de pigmenti biliari intra-hepatocitari, mulaje canaliculare) (27). Tabloul clinic in formele severe de colestaza, aparut inaugural la un pacient nediagnosticat pana atunci cu boala hepatica alcoolica, poate crea confuzii cu icterul obstructiv.
Embolia grasoasa este o complicatie severa, dar rara, a ficatului gras alcoolic, in care apar manifestari embolice pulmonare, cerebrale sau renale; explicatia disponibila este imperfecta si consta in mobilizarea grasimii hepatice sau chiar a grasimilor plasmatice, de catre un traumatism.
Hipertensiunea portala poate aparea inainte de dezvoltarea cirozei, in cazul steatozei severe, si se datoreaza compresiunii de catre depozitele grasoase a sinusoidelor si venelor hepatice.
Cancerul hepatic primar apare la 20% dintre cei cu ciroza alcoolica, cu o incidenta de 2-6 ori mai mare decat in alte etiologii. Se pare ca riscul creste dupa stoparea abuzului, cand creste regenerarea nodulara; prezenta virusurilor hepatitei B sau C amplifica riscul. Exista un raport de remisie a unui hepatom dupa abstinenta, care pare insa putin credibil.
Diagnostic pozitiv
Diagnosticul pozitiv se bazeaza pe antecedentele de consum de alcool semnificativ, identificate anam-nestic cu ajutorul testelor (CAGE, AUDIT etc.) sau a markerilor de laborator, in conditiile semnelor clinice si de laborator sugestive pentru boala hepatica, confirmata, cand este posibil, de examenul histologic (singurul diagnostic de certitudine).
Diagnostic diferential
Diagnosticul diferential trebuie sa includa toate afectiunile hepatice cronice cu care ficatul alcoolic imparte tabloul clinic si mai ales pe cei histologic. Tabloul clinic al ficatului alcoolic poate mima alte boii hepa-tobiliare, creand confuzii care duc la decizii hazardate,
de tipul interventiilor chirurgicale riscante. Pe de alta parte, un pacient alcoolic poate prezenta o varietate de afectiuni hepatobiliare, altele decat cele alcoolice. Orice pacient alcoolic cu tablou clinic sugestiv pentru o afectiune hepatobiliara trebuie privit fara pareri preconcepute, acesta putand fi tinta agresiunii atat a alcoolului, cat si a oricarei alte noxe, separat sau simultan.
Afectiunile pe care ficatul alcoolic le poate
simula
Boli ale arborelui biliar - pacientii cu hepatita sau ciroza alcoolica prezinta frecvent dureri in hipocondrul drept, febra, icter, cresterea fosfatazei alcaline si leuco-citoza, aspecte care pot sugera obstructia biliara cu colangita secundara. Solutia diferentierii acestor tipuri de boli nu sta in PBH decat daca morfopatologul este expert, deoarece unele elemente histologice sunt comune (colestaza si infiltrare cu polimorfonucleare in zona interlobulara). Un istoric corect si folosirea investigatiilor imagistice pot diferentia cele doua tipuri de afectiuni; evidentierea cailor biliare dilatate sustine icterul obstructiv, iar semnele de hipertensiune portala, ascita, neomogenitatea ficatului indica ficatul alcoolic. O diferentiere exacta intre cele doua boli conduce la o abordare corecta a cazului, deoarece obstructia biliara necesita decompresia cailor - de cele mai multe ori chirurgicala -, pe cand o interventie inutila la un pacient cu ficat alcoolic se asociaza cu o mortalitate de circa 50%.
O varietate a acestui tip de afectiune, care poate crea confuzii chiar mai mari, este pancreatita cronica alcoolica cu stenoza a canalului biliar, care se manifesta prin icter intermitent, dureri abdominale, febra si ascita, fosfataza alcalina cu valori de pana la 10 ori mai mari decat normalul, date care orienteaza deseori spre diagnosticul de hepatita sau ciroza alcoolica. Co-langiopancreatografia indica stenoza coledocului distal cu dilatarea supradiacenta a cailor biliare, intra-hepatice si a canalului pancreatic.
Abcesul hepatic este un alt tablou clinic pe care ficatul alcoolic il poate imbraca; durerile, febra, leu-cocitoza, hepatomegalia, icterul pot sugera abcesul. Investigatiile imagistice (ecografia, tomografia com-puterizata) transeaza diagnosticul.
Hemocromatoza idiopatica - in unele cazuri sunt dificil de diferentiat hepatita si ciroza hepatica alco-olica de hemocromatoza, ambele fiind frecvente in populatia generala si avand caractere comune: absorb-tie crescuta de fier, depozitare hepatica de fier, hepato-megalie, scaderea tolerantei la glucoza sau diabet, atrofie testiculara si cardiomiopatie, cresterea sidere-miei, a feritinemiei, a saturarii transferinei. Diferentie-rea se poate face prin calcularea nivelului feric hepatic care in hemocromatoza este de peste 20.000 mg/g de tesut hepatic uscat, iar in ficatul alcoolic este in medie de 5.000 mg/g de tesut (niciodata mai mult de 10.000 (mg/g) si prin teste genetice.
Carcinomul hepatocelular - hepatomegalia, ano-rexia, scaderea in greutate, febra, suflul prehepatic, icterul, cresterea fosfatazei alcaline (toate obisnuite in
ficatul alcoolic) pot sugera hepatomul. Mai mult, la pacientii cu ciroza alcoolica, ecografia indica uneori o formatiune inlocuitoare de spatiu care, la examenul bioptic, se dovedeste inocenta. Pe de alta parte, in mod ciudat, la prima vedere hepatomul este mai rar la cei cu ciroza micronodulara care inca abuzeaza de alcool decat de cei cu ciroza alcoolica macronodulara care sunt abstinenti de cativa ani. Instalarea brusca a icterului, a encefalopatiei hepatice, a hemoragiei digestive prin efractie de varice esofagiene, a ascitei la un pacient cu ciroza hepatica alcoolica compensata abstinent de ani de zile obliga la suspicionarea hepatomului (cu invazia venei porte si a celei hepatice).
Afectiuni aparent similare cu hepatita si
ciroza hepatica
Diagnosticul de certitudine este stabilit, ie mod clasic, prin examenul histologic; surpriza in cazul hepatitei si al cirozei hepatice alcoolice o reprezinta existenta unor afectiuni cu leziuni morfopatologice similare sau chiar identice (steatohepatita nonalcoolica, leziunile hepatice induse de amiodarona sau cele secundare bypass-ului jejuno-ileal).
Cea mai dificila sarcina este diferentierea de ficatul gras nonalcoolic si de steatohepatita nonalcoolica (NAFLD/NASH) care au, prin definitie, acelasi tip de leziuni histologice cu varianta alcoolica. Certificarea consumului de alcool este dificila si problematica, dar reprezinta principalul argument pentru stabilirea etiologiei leziunii hepatice. Pacientul cu steatohepatita non-alcoolica este de obicei o femeie de varsta medie, obeza, cu scaderea tolerantei la glucoza sau cu diabet si care nu are markeri clinici si paraclinici ai consumului de alcool.
Bypass-ul jejuno-ileal determina leziuni similare cu hepatita si cu ciroza alcoolica; existenta interventiei chirurgicale trebuie sa sugereze aceasta posibilitate.
Hepatopatia indusa de amiodarona (25% dintre cei tratati cu amiodarona prezinta injurie hepatica) se caracterizeaza prin leziuni histologice similare cu cele ale ficatului alcoolic, ce! putin la examinarea cu microscopul optic. Microscopia electronica releva incluzii lamelare fosfolipidice lizozomale. in practica clinica, o anamneza corecta sustine diagnosticul.
Afectiuni hepatice nonaicooiice ia un alcoolic
Folosind, in mod nestiintific, ca premisa ideea ca "un fulger nu trasneste de doua ori acelasi copac', uneori medicul practician cade in capcana prejudecatii ca un alcoolic nu poate avea decat afectiuni hepatice legate de etanol. De fapt, un alcoolic este mai predispus decat populatia generala si la alte tipuri de injurii hepatice.
Medicamentele, in special acetaminofenul, halota-nul, tetraclorura de carbon, isoniasidul, au o hepatoto-xicitate extrema la alcoolici, din cauza inductiei cito-cromului P450IIE1 de catre etanol. Agravarea brusca a
starii generale, cu alterarea functiei hepatice in con-KXl textul expunerii la substante chimice, trebuie sa ridice suspiciunea pentru o injurie hepatica determinata de acestea.
Hepatitele virale sunt mai frecvente la alcoolici, din cauza promiscuitatii conditiilor de viata, a internarilor repetate, a utilizarii concomitente de droguri, a tatuajelor. Hepatitele virale aparute la un pacient cu hepatita sau ciroza alcoolica sunt asociate cu o mortalitate de peste 50%. Decompensarea brusca a hepato-patiei alcoolice cu valori extreme ale transaminazelor trebuie sa atraga atentia asupra acestei posibilitati. Asocierea virusurilor hepatice creste riscul de hepatom.
Hepatita virala C imparte unele aspecte clinice si histologice cu ficatul alcoolic, cu care poate coexista; leziunile de hepatita predominant in zona III sunt sugestive pentru etiologia alcoolica, iar cele peripor-tale pentru cea virala (6).
Prognostic
Prognosticul este dependent de tipul leziunii histologice, cel mai grav fiind cel al cirozei hepatice alcoolice (28). Pentru ciroza hepatica constituita s-au descris urmatorii factori de prognostic nefavorabil: hipertensiunea portala, encefalopatia, peritonita bac-teriana spontana, sindromul hepatorenal, coagulopatia, hiperbilirubinemia severa, hipoalbuminemia, malnu-tritia severa, alfa-fetoproteina anormala, varsta inaintata, evidente histologice de inflamatie, abuzul de alcool, coexistenta infectiilor virale cu virusuri hepato-trope, sindromul de incarcare cu fier si infectiile bacteriene. Cei mai importanti factori de prognostic nefavorabil raman, insa, abuzul cronic de alcool, persistenta inflamatiei cu hiperbilirubinemie importanta, transaminaze mari, albumina scazuta si timp de protrombina prelungit (17). Abstinenta este considerata factor de prognostic bun (mai putin la femei), influentand hipertensiunea portala si progresia leziunilor histologice (24, 25).
Conditiile de viata ale pacientului influenteaza prognosticul, cei cu nivel de trai ridicat avand evolutie mai favorabila.
Tratament
Tratamentul trebuie initiat dupa un bilant complet al starii de sanatate a pacientului, stiut fiind faptul ca alcoolul nu cruta nici un organ si nici un aspect al vietii unui individ. De asemenea, se vor evalua viata familiala, cea sociala, financiara si profesionala ale individului, incercand sa se identifice existenta suportului familial si, eventual, efectul dezastruos al alcoolului la locul de munca, asupra pacientului si a altor persoane. Abordarea pacientului cu ficat alcoolic trebuie sa fie multidimensionala, daca este posibil in echipa, apelandu-se, acolo unde acestea exista, si la asociatiile de profil.
Intoxicatia alcoolica se manifesta prin simptomele arhicunoscute, neurologice si psihiatrice (ataxie, dizar-
trie, amnezie, alterarea atentiei, instabilitate emotionala, agresivitate, comportament antisocial etc.) sau chiar coma (daca alcoolemia este mai mare de 4 g/l; daca nu este trebuie suspicionata o alta cauza a comei, ca hemoragia subdurala). Alte manifestari pot fi legate de accidente, hipotermie, aritmii, tromhoze, embolii grasoase, hipoglicemie, deces prin aspirarea varsaturii. Pacientul cu intoxicatie alcoolica trebuie internat, de preferinta in sectia de terapie intensiva, pentru a fi asistat respirator si a i se monitoriza corect functiile vitale.
Tratamentul medicamentos propus pentru a contracara efectul alcoolului include: dinitrofenolul, tiro-xina, piruvatul, piridoxina, perfuziile de aminoacizi, glucoza; efectele nu sunt, insa, probate. Pentru a reduce agitatia pacientului se pot administra benzodiazepine cu durata scurta, dar nu barbituricele, care au efecte paradoxale. Antibioterapia este indicata in scop preventiv.
Sindromul de sevraj alcoolic este reprezentat de complexul de simptome aparut la intreruperea brusca a consumului. Poate fi: minor, la 6-8 ore de la intrerupere, reprezentat doar de hiperactivitate generalizata, tremuraturi, greata, eructatii, tahicardie, hipertensiune, febra; major, la 10-30 de ore de abstinenta, cu convulsii si deliram tremens. Tratamentul formelor minore se face cu benzodiazepine si clormetiazole. Clordiazepo-xidul este forma cea mai utilizata, dar sunt indicate si diazepamul, lorazepamul, oxazepamul. O schema aplicabila consta in: diazepam oral 10-20 mg/ora sau 5-10 mg intravenos la 5 minute, pana cand pacientul este sedat in mod satisfacator. Clordiazepoxidul se injecteaza i.v., 12,5 mg/min, pana la sedare. Doza este variabila de la un individ la altul, cea orientativa fiind de 200 mg/zi pentru clordiazepoxid, 40 mg/zi pentru diazepam si 8 mg/zi pentru lorazepam. Se scade doza cu 25% din a 4-a zi.
Clormetiazolul este preparatul preferat in sevrajul alcoolic, mai ales la cirotici. Se administreaza in prima zi in doze de 9-12 capsule (1 cps = 192 mg) sau i.v., 8-32 mg/min, pana la obtinerea efectului, apoi 4-6 mg/min; din a 2-a zi, dozele se scad cu 20-30%.
Sindromul de sevraj acut se trateaza inainte de a se cunoaste exact functia hepatica si trebuie luate precautii, folosindu-se 50-75% din doza recomandata, cu urmarirea efectelor clinice.
Convulsiile se trateaza cu diazepam 10 mg/kg corp, in doza de 50 mg/min, iar halucinatiile cu haloperidol p.o., 2,5 mg la 3-4 ore. Se mai recomanda beta-blocan-tele, alfa-adrenergicele (clonidina), anticonvuisivan-tele de tipul carbamazepinei.
in perioada sevrajului trebuie evitate atat deshidratarea, cat si superhidratarea (prin perfuzii excesive), recomandandu-se regim echilibrat.
Benzodiazepinele se recomanda ca tratament de intretinere, pentru asigurarea abstinentei.
Tratamentul bolii hepatice alcoolice este modulat in functie de stadiul si de forma de boala in care a fost initiat. Daca steatoza.hepatica poate fi ignorata din punctul de vedere ai tratamentului medicamentos, fiind necesar doar un regim igienodietetic, iar ciroza
hepatica, fiind punctul terminus, ireversibil al evolutiei, poate beneficia de o reala terapie doar prin intermediul transplantului hepatic, faza bolii in care se recomanda/propun diverse regimuri medicamentoase este hepatita alcoolica. Evolutianaturala a bolii, relativ lenta si inegala, cu remisiuni spontane, face dificila evaluarea diverselor tratamente propuse. La aceasta dificultate se adauga si lipsa de colaborare a pacientilor, care uneori nu stopeaza consumul de alcool si, consecutiv, prezinta o slaba complianta.
Comuna tuturor strategiilor terapeutice, pentru orice forma a bolii hepatice alcoolice, este recomandarea abstinentei. Atat pacientii cu hepatita alcoolica, cat si cei cu ciroza hepatica care stopeaza consumul de alcool au prognostic mai bun comparativ cu cei care continua abuzul de alcool. Abstinenta este un tratament usor de recomandat si ieftin de prescris, cu un raport cost/eficienta extraordinar, dar care, din pacate, nu se bucura de o complianta deosebita. Pentru sustinerea efortului de oprire a consumului de etanol se recomanda benzo-diazepine sau disulfiram, 250 mg/zi, seara. Disulfiramul este contraindicat in sarcina, la bolnavii cu tulburari de tip psihotic, de tip suicidal, la cei cu disfunctii respiratorii, cardiace sau hepatice grave, cu diabet zaharat, epilepsie sau hipercolesterolemie. Efectele adverse cele mai frecvente ale disulfiramului sunt: somnolenta, simp-tome gastrointestinale, gust neplacut, impotenta, neu-ropatie periferica, hepatita. Un alt medicament folosit in mentinerea abstinentei este o substanta antietilica solubila in apa, care depaseste bariera hemato-encefalica, numita acamprosat. Acesta este un analog natural al GABA, derivat din homotaurinat, si nu are efecte adverse.
Suportul nutritional - marea majoritate a pacientilor cu hepatita si ciroza alcoolica prezinta semne de malnutritie, cu deficiente vitaminice importante. Ca reguli generale, se recomanda evaluarea continua a starii de nutritie a pacientului, cu instituirea unei diete hipercalorice, mai ales in perioadele de exacerbare a bolii sau in caz de infectii intercurente, cu mentinerea unei balante azotate pozitive, cu evitarea perioadelor lungi de post alimentar, cu un orar al meselor regulat, care sa cuprinda un mic-dejun luat cat mai devreme si o gustare noaptea. Pacientii fara restrictii din alte cauze sunt incurajati la o dieta echilibrata, cu o valoare calorica cuprinsa intre 30 si 50 Kcal/kgcorp si cu un continut proteic, in absenta encefalopatiei, de 1-1,5 g/kg corp/zi (29). La cei cu ciroza decompensata, indicarea unei diete este o sarcina dificila pentru dietetician. Se pot indica suplimente orale cu aminoacizi non-aro-matici sau nutritie enterala cu solutii bazate pe cazeina. Hiperalimentarea a fost propusa ca ameliorator al prognosticului, dar se afla inca in dezbatere. Nutritia parenterala partiala este considerata a doua optiune, iar nutritia parenterala totala - ultima. Administrarea de vitamine (Bl, B6, acid folie, E, A) si minerale (zinc, seleniu) este incurajata. Aminoacizii non-aromatici nu sunt recomandati uzual, ci doar la bolnavii cu balanta azotata negativa.
Glucocorticoizii - folosirea acestora in boala hepatica alcoolica se bazeaza pe efectele lor de crestere a apetitului, de ameliorare a sintezei hepatice de albu-mina, inhibarea productiei de colagen tipurile I si IV, supresia injuriei imun-mediate cauzate de antigeni de tipul lipoproteinelor specifice, antigeni de membrana hepatica, corpi Mallory, epitopi ai complexelor acetal-dehidice. De asemenea, au efect antifibrotic si de inhibitie a eliberarii TNF-alfa, sub actiunea endotoxinelor. Glucocorticoizii sunt folositi in boala alcoolica hepatica de cateva decenii si au fost studiati in mod intensiv. Certitudinea efectului favorabil al acestora se lasa insa asteptata, rezultatele unor metaanalize recente fiind discordante, unele indicand ameliorare, altele nu. Se pare ca raspunsul la tratament este dictat de gravitatea afectiunii (30). Se foloseste, pentru evaluare, indicele Maddrey (Maddrey discriminant function index); acesta se calculeaza dupa formula: prelungirea timpului de protrombina fata de martor (secunde) x 4,6 + bilirubina serica (mg/dl). Indicele Maddrey pare a fi un factor de prognostic fidel pentru mortalitatea la 30 de zile. Efectele benefice ale glucocorticoizilor se inregistreaza la indivizii cu afectiune severa (indice Maddrey peste 32), cu encefalopatie, dar fara hemoragie digestiva superioara; mortalitatea scade cu 25%, ramanand insa de 44%. Precautii trebuie luate la cei cu infectii, cu insuficienta renala, cu diabet zaharat. Se prefera predniso-lonul, 40 mg/zi, timp de o luna, dupa care doza se reduce treptat. La cei care au coinfectie cu virus B sau C nu s-au trasat indicatii clare, existand riscul exacerbarii replicarii virale.
Anabolizantele de tipul steroizilor androgenici - testosteron, oxandrolone - se folosesc in ideea stimularii sintezei de proteine si de acizi nucleici. Este preferat oxandrolone, in doze de 60-80 mg/zi, 1-2 luni.
Abordarea anti-TNF
Pentoxifilina inhiba eliberarea TNF-alfa si a altor citokine si chemokine. Este indicata la cei cu index Maddrey mai mare de 32, in doze de 400-1200 mg/zi timp de 2 luni. Se pare ca scade riscul sindromului hepatorenal.
Anticorpii anti-TNF de tipul infliximab-ului reprezinta o terapie acceptata pentru boli inflamatorii cronice in a caror patogeneza sunt implicate citokinele (boala Crohn, artrita reumatoida, psoriazisul). Avand in vedere rolul TNF in fiziopatologia hepatitei alcoolice, terapia cu infliximab a fost folosita in conditii experimentale si in mici trialuri clinice, cu rezultate incurajatoare. Nu reprezinta, deocamdata, un tratament acceptat.
Propiltiouracilul amelioreaza statusul hipermeta-bolic indus de alcool, are efecte vasodiiatatoare directe, antioxidante si scade hipoxia zonei III, micsorand leziunile. Nu este un tratament larg acceptat, fiind grevat de riscul hipotiroidiei, dar se recomanda utilizarea la cei cu hepatita severa, mai ales daca ei continua sa bea. Doza este de 300 mg/zi. Unele studii indica cresterea supravietuirii la 2 ani (31).
S-Adenosin-L-Metionina (SAMe) este produs din metionina si adenosin-trifosfat, in prezenta enzimei SAMe-sintetaza, si constituie principalul donor biologic de metil implicat in transmetilare, transulfurare, cu rol in sinteza de glutation (antioxidant). Rezultatele tratamentul cu SAMe p.o. sunt contradictorii si nu reprezinta, deocamdata, decat o substanta supusa trialurilor.
Colchicina inhiba migratia granulocitelor la sediul inflamatiei, interfereaza cu degradarea polimorfonuclea-relor, diminueaza asamblarea microtubulilor, mobilizarea transcelulara a colagenului si amplifica activitatea colagenazei. Cel putin teoretic, colchicina micsoreaza inflamatia si fibroza in hepatopatia alcoolica. Doza recomandata uzual este de 1 mg/zi, 5 zile pe saptamana. Rezultatele studiilor clinice nu sunt unitare, concluzia generala fiind insa ca nu imbunatateste supravietuirea in hepatita si in ciroza alcoolica (32).
D-Penicilamina interfereaza cu fibrogeneza si favorizeaza actiunea colagenazei. Rezultatele acestui tratament in hepatita si in ciroza alcoolica sunt inca evaluate prin studii clinice.
Agentii hepatotrofici cunoscuti si studiati extensiv sunt insulina si glucagonul. Rezultatele studiilor sunt incurajatoare, dar nu suficient cat sa le recomande drept tratament uzual Inhibitorii alcool-dehidroge-nazei de tipul pirazolului inhiba oxidarea alcoolului, limitand injuria produsa de acetaldehida; ca urmare, au fost propusi ca tratament pentru limitarea leziunilor induse de etanol. Nu si-au dovedit eficacitatea decat in intoxicatia cu metanol si cu etilen-glicol.
Eepatoprotectoarele sunt acele substante care limiteaza sau repara efectele nocive ale alcoolului, actionand, in principal ca antioxidanti.
Cianidanol-3 (catechin) este cel mai bine cunoscut hepatoprotector; este un biofiavinoid cu actiune antio-xidanta, cu proprietati de stabilizare a membranelor, de protectie impotriva radicalilor liberi, de normalizare a raportului NADH/NAD, de crestere a concentratiei de ATR de reducere a fibrogenezei. Rezultatele trialurilor clinice nu au fost insa pe masura actiunii lor, demonstrata prin studii experimentale. Nu reprezinta un tratament acceptat.
Acidul thioctic (acid alfa-lipoic) este un compus natural implicat in ciclul acidului citric. in studii clinice, o doza de 300 mg/zi de acid alfa-lipoic nu s-a dovedit superioara fata de piacebo.
Silimarina este un compus derivat din Silyhium marianwn, format dintr-un complex de 3 izomeri din grupul fenilcromanonelor, utilizat, cu efecte favorabile in multe afectiuni cronice hepatice. in diferite trialuri clinice in care a fost administrata in doza de 420 mg/zi rezultatele au fost incurajatoare, dar nu cert favorabile. Silimarina face parte dintre medicamentele considerate ca avand posibile efecte benefice si lipsite de efecte nocive, astfel incat poate fi recomandat in hepatita si in ciroza alcoolica cel putin fara riscuri.
Malotilatul este un produs cu presupuse efecte antifibrotice si hepatoprotectoare aflat, deocamdata, in stadiul de studii clinice.
Acizii biliari de tipul acidului ursodeoxicolic si tauroursodeoxicolic, prin influentarea pool-ului acizi-
lor biliari si prin efect imunomodulator asupra raspunsului inflamator hepatic, par a avea un beneficiu in hepatita si in ciroza alcoolica.
Antibioticele au fost propuse pentru sterilizarea intestinala si pentru influentarea activarii celulelor Kupffer, mediata de endotoxinemie. Desi in conditii experimentale efectele sunt favorabile, in studii clinice endotoxinemia nu este influentata de antibiotice.
Metadoxina (piridoxal-L-2.pirolidone-5-carboxi-late) grabeste clearance-ul plasmatic al alcoolului si al acetaldehidei si reduce timpul de expunere a ficatului la produsii toxici. Utilizat in doze de 1,5 g/zi, s-a dovedit benefic in steatoza hepatica alcoolica; studiile ulterioare vor stabili eventuala valoare a acesteia in hepatita si in ciroza alcoolica.
Tratamentul simptomatic si al complicatiilor se adreseaza encefalopatiei hepatice, hemoragiei digestive prin efractie de varice esofagiene, sindromului ascito-edematos, iar metodele terapeutice sunt aceleasi ca pentru orice alte forme de ciroza hepatica.
Tratamentul antiviral in cazul coexistentei hepatitei virale este indicat la pacientii abstinenti de cel putin 6 luni. Existenta unei hepatite virale accelereaza progresia bolii hepatice alcoolice.
Transplantul hepatic este singurul tratament eficace pentru ciroza hepatica, cu o supravietuire post-transplant in jur de 70% la 5 ani. Rezultatele sunt ia fel de bune pentru etiologia alcoolica si pentru alte etiologii, dar instituirea acestui tratament la alcoolici ridica probleme etice si medicale speciale (33). Se pune frecvent intrebarea daca un alcoolic este un candidat, pentru transplant care va colabora cu terapia ulterioara si nu-si va relua obiceiurile, distrugand nou! ficat si luand unui alt bolnav sansa de a i se efectua transplant. De asemenea, efectul in comunitate al alocarii de organe, si asa extrem de rare, unor alcoolici care au contribuit in mod constient Ia boala lor poate fi acela de a refuza ideea donarii, micsorand si mai mult sansele transplantului hepatic (33, 34). in general, programele de transplant primesc pe lista de asteptare pacientii cu ciroza hepatica alcoolica Chiid C dupa dovada abstinentei de cel putin 6 luni, cu o situatie socioeconomica stabila si fara alte afectari organice legate de alcool. Recidiva la 5 ani este de 10-15%.
in conditii clinice, tratamentul este modulat de medic pentru fiecare tip de pacient, in functie de stadiul si de complicatiile bolii. in caz de steatoza hepatica si hepatita alcoolica usoara, singurul tratament este abstinenta, combaterea obezitatii, evitarea oricarei agresiuni (medicamente, coloranti etc). Io caz de hepatita alcoolica severa se instituie suport nutritional si, eventual, se administreaza glucocorticoizi, precum si me-dicatie posibil benefica (hepatotrofice, acizi biliari, propiltiouracil etc). Ciroza hepatica alcoolica are acelasi tratament ca orice alt tip de ciroza.
Profilaxie
Profilaxia primara se adreseaza populatiei generale si se poate realiza, doar prin masuri de masa. Este recunoscuta drept certa relatia dintre cantitatea de alcool
consumata de o populatie si prevalenta bolii hepatice alcoolice. În mod logic, cea mai eficace masura de preventie este micsorarea consumului de alcool (35). Acest obiectiv, insusit si de OMS, este dificil de realizat fara ajutorul guvernelor, al legislatiei, al mass-me-dia, al sistemului de educatie publica, fara interzicerea publicitatii pentru alcool, fara restrictionarea accesului la etanol, fara micsorarea productiei de bauturi alcoolice etc. Obiectivul este dificil (daca nu imposibil), atat timp cat productia mondiala de bauturi alcoolice a crescut in ultimii ani, iar grija tarilor producatoare este libera circulatie a marfii, nu sanatatea.
Profilaxia secundara se adreseaza bolnavilor cu risc crescut, care au fost diagnosticati cu o afectiune legata probabil de alcool, celor cu acces gratuit la bautura si se realizeaza prin metode de screening si de consiliere in legatura cu riscurile abuzului de alcool si cu necesitatea stoparii acestuia.
Profilaxia tertiara este, de fapt, o parte a tratamentului si consta in asigurarea abstinentei la pacientii care au deja boala hepatica alcoolica, in scopul de a reduce progresia, complicatiile si riscul decompensarii.
Din pacate, profilaxia ramane un ideal, marea majoritate a alcoolicilor fiind "incurabili'; societatea, desi ii judeca, ii si incurajeaza - printr-o multitudine de metode (publicitate, oferte ieftine) - sa persiste in consum. Medicul curant nu trebuie sa se lase doborat de esecurile anterioare si trebuie sa continue sa sfatuiasca, sa sprijine, sa supravegheze pacientii, in speranta ca-i va ajuta sa devina si sa ramana abstinenti.
Bibliografie
Kuntz E, Kuntz HD.
Hepatology: principles and
practice. Berlin: Springer-Veriag, 2002.
Shiff ER, Sorrell M, Maddrey W. Diseases of the liver. 9th Ed, Lippincott Williams and Wilkins, 2003.
Afroudakis A. Alcoho'iic liver disease - An overview. Annals of Gastroenterology 2000;13:290-8.
Salaspuro M. Aspects epidemiologiques de la maladie alcoolique du foie, metabolisme de F alcool et pathogenese de l'hepatopathie alcoolique. In: Benhamou JP (ed). Hepatologie clinique. Flammarion Medicine - Sciences, 2003.
Lelbach WK. Cirrhosis in the alcoholic and the relation to the volume of alcohol abuse. Ann NY Acad Sci 1975: 252:
Grellier LFL, Dusheiko GM. The role of hepatitis C virus in alcoholic liver disease. Alcohol 1997; 32: 103 - 11 i.
Sherlock S, Dooley J. Disease of the liver and hilliary system. 1 lth Ed, Biackwell Publishing, 2002.
Sherlock S. Alcoholic liver disease. Lancet 1995; 345:
Lieber CS. Alcohol and the liver: 1994 update. Gastroenterology 1994; 106: 1085 - 1105.
Castillo T, Koop DR, Karmimura S et al. Role of
cytochrome P-4502E1 in ethanol-carbon tetrachloride and
iron-dependent microsomal lipid peroxidation. Hepatology
1992; 16: 992 - 996
li. Chedid A, Mendenhall CL, Moritz TE et al. Cei! mediated hepatic injury in alcoholic liver disease. Gastroenterology 1993; 105:254-266.
12. Klassen LW, Tuma D, Sorrell ME Immune me-chanisms of alcohol induced liver disease. Hepatology 1995; 22: 355-357.
Hoek JB. Endotoxin and alcoholic liver disease:
tolerance and susceptibility. Hepatology 1999; 29: 1602-
1604.
Alcolado R, Arthur MJR Iredale JP. Pathogenesis of liver fibrosis. Clin Sci 1997; 92: 103.
Burt AD, MacSween RNM. Anatomie pathologique de la maladie alcoolique du foie. Alcoolique. In: Benhamou JP (ed). Hepatologie clinique. Flammarion Medicine - Sciences, 2003.
Lieber CS: Liver disease and alcohol: fatty liver, alcoholic hepatitis, cirrhosis and their interrelationship. Annals of the New York Academy of Science 1975; 252: 63-84.
Nissenbaum M, Chedid A, Mendenhall C et al. Prognostic significance of cholestatic alcoholic hepatitis. Dig Dis Sci 1990: 35: 891.
Leevy CM. Cirrhosis in alcoholics. Medical Clinics of North America 1968; 52: 1445-1451.
Sillanaukee P. Laboratory marker of alcohol abuse. Alcohol 1994;31:613-616.
Anton RF, Dominick C, Bigelow M et al. Compa-rison of BioRad %CDT TIA and CDT as laboratory markers of heavy alcohol use and their relationship with gama-glutamyl-transferase. Clin Chem 2001; 47: 1767-1775.
Mihas A A, Tavassoli M. Laboratory markers of ethanoi intake and abuse: a criticai appraisal. Am J Med Sci 1992; 303: 415.
Niemela O, Risteli J, Blake JE et al. Markers of fibrogenesis and basement membrane formation in alcoholic liver disease. Relation to severity, presence of hepatitis, and alcohol intake. Gastroenterology 1990; 98: 1612.
Alleman PI, Markers for excessive alcohol use (screening). Ther Umsh 2000; 57: 185-190.
Sckenker S. Alcoholic liver disease: evaluation of natural history and prognostic factors. Hepatology 1984; 4: 36S-43S.
Morgan M. Maladie
alcoolique du foie: histoire
naturelle, diagnostic, aspects cliniques,
evaluation, prise en
charge, pronostic et prevention. In: Benhamou JP (ed).
Hepatologie clinique, Flammarion Medicine - Sciences
2003.
Zieve L. Jaundice, hyperlipidemia and hemolytic
ane
mia: a heretofore unrecognized
syndrome associated with
alcoholic fatty liver and cirrhosis.
Ann Intern Med 1958; 48:
471-496.
Glover SC, McPhie JL, Brunt PW. Choiestasis in acute alcoholic liver disease. Lancet 1977; II:
Orrego H, Blake JE, Blendis LM et al. Prognosis of alcoholic cirrhosis in the presence and absence of alcoholic hepatitis. Gastroenterology 1987; 92: 208.
Nompleggi
D.Î, Bonkovski HL. Nutritional
supplementation in chronic liver disease:
an anaiitical review.
Hepatology 1994; 19; 518.
Carithers RL, Herlong HF, Diehl AM et. al. Methyl-prednisolone therapy in patients with severe alcoholic hepatitis. A randomized multicentre trial. Ann Intern Med 1989;110: 685.
Orrego H, Blake JE, Blendis LM et al. Long-term treatment of alcoholic liver disease with propylthiouracil. Part 2: Influence of drop out rates and of continued alcohol consumption in a clinical trial. J Hepatol 1994; 20: 343.
Akriviadis EA, Steindel H, Pinto PC et al. Failure of colchicine to improve short-term surviva! in patients with alcoholic hepatitis. Gastroenterology 1990; 99: 811.
Lucy MR. Liver transplantation for alcoholic liver disease. Balliere's Clinica! Gastroenterology, 1993; 7: 717-27.
Miller C, Kamean J, Berk PD. Liver transplantation for alcoholic hepatitis ? An unanswered question. Alcohol ClinExpRes 1994; 18:224.
Moser J. is alcoholic liver disease preventable ? In: Hali P (ed). Alcoholic liver disease: pathobiology, epidemio-logy, and clinical aspects. London: Edward Arnold,1985:
Copyright © 2024 - Toate drepturile rezervate