 | Alimentatie | Asistenta sociala | Frumusete | Medicina | Medicina veterinara | Retete |
Conduita de urgenta a asistentei medicale
a) În faza de prespitalizare
Faza de prespitalizare este intervalul de la debutul infarctului miocardic si pana in momentul sosirii bolnavului la spital. Deoarece mortalitatea cea mai mare (2/3 din cazuri) are loc in aceasta faza, asistenta medicala trebuie sa fie familiarizata cu principalele probleme de rezolvat in aceasta perioada.
Prevenirea mortii subite: asezarea bolnavului in decubit dorsal si interzicerea efectuarii oricarei miscari. Nu se va uita psihoterapia.
Preintampinarea altor complicatii:
- Sedarea durerii (la indicatia medicului) cu Morfina sub controlul respiratiei.
Urmarirea tensiunii arteriale si a pulsului, mentinerea tensiunii arteriale cu perfuzii de glucoza 5%,. Mentinerea permeabilitatii cailor aeriene prin aspiratie.
- Oxigenoterapie.
b) Îngrijirea pacientului cu I.M.A. in unitatile spitalicesti.
1 Instalarea bolnavului in pat: transportul bolnavului de la ambulanta se face direct in sectie (cardiologie, terapie intensiva sau interne), cu targa, intr-un timp cat mai scurt; mutarea bolnavului de pe targa in pat o face personalul medical fara sa permita pacientului nici o miscare, pentru ca sa nu i se agraveze starea; asistenta medicala va avea grija sa i se asigure un climat de liniste, salon bine incalzit, aerisit, o pozitie cat mai comoda in pat (este bine ca paturile sa fie prevazute cu somiere reglabile pentru a se evita pozitiile fortate.
2 Aplicarea in continuare a masurilor de prim ajutor: la indicatia medicului asistenta medicala va seda durerea cu derivate de opiacee (Morfina, Mialgin, combate anxietatea bolnavului( pe cat posibil se evita administrarea sedativelor cu a opiaceelor), si va asigura oxigenoterapia.
3 Supravegherea functiilor vitale: urmarirea ideala a unui infarct este monitorizarea cu supravegherea permanenta in primele a E.C.G. , T.A. si a ritmului cardiac. În sectiile obisnuite de boli interne, in lipsa aparaturii de monitorizare, supravegherea consta in masurarea T.A., frecventei pulsului si a respiratiei la o ora, la nevoie mai des, in functie de starea bolnavului, inregistrarea zilnica a E.C.G., precum si a temperaturii, de cate ori este indicat de medic.
4 Recoltarea probelor de laborator:
asistenta
medicala va recolta sange pentru probele de laborator indicate de medic (pentru dozarile
enzimatice, a fibrinogenului, glicemiei,
determinarea leucocitozei, a V.S.H.,
colesterolului, acidului uric).
Pentru efectuarea recoltarilor
de produse biologice este necesara pregatirea fizica si psihica a pacientului, respectarea exacta a tehnicii
de recoltare, etichetarea si transportul
acestora la laborator.
Examenul de laborator exprima prin metode
obiective modificarile survenite in morfologia, fiziologia si biochimia organismului, din acest motiv ele constituie un ajutor
pretios, de multe ori necesar pentru stabilirea diagnosticului, instituirii
tratamentului si urmarirea evolutiei bolilor.
Înca din primele
ore de internare, asistenta va recolta probele necesare pentru analiza completa de urina, determinarea
hemogramei, a leucogramei si a VSH-ului si la indicatia medicului si pentru probele de coagulabilitate pentru determinarea fibrinogenului, a
probelor enzimatice etc.
Recoltarea sangelui se face
prin punctie venoasa, prin care se intelege recoltarea de
sange din lumenul unei vene cu ajutorul unui ac sau prin inteparea
pulpei degetului.
Pentru hemoleucograma prin inteparea
pulpei degetului; valori normale:
- eritrocite -4,5-5,5mil/mm3 barbati.
-4,2-4,8mil/mm3 femei.
- hemoglobina -15±2g/100ml barbati.
-13±2g/100ml femei.
- reticulocite -10-15.
- leucocite -4200-8000 mm3.
- limfocite -4-8%.
- trombocite -150-400000/mm3.
Pentru VSH -;se recolteaza
1,6ml sange pe 0,4ml citrat de sodiu 3,8; valori normale: - 1-10mm/1h barbati.
- 7-15mm/2h barbati.
- 2-13mm/1h femei.
- 12-17mm/2h femei.
Pentru glicemie - se recolteaza
2ml sange pe fluorura de sodiu 4mg: valori normale: -
80-120mg%.
Pentru hematocrit - se recolteaza 2ml de sange pe cristale de
E.D.T.:valori normale: -
42±5% - femei.
- 47±2% - barbati.
Pentru fibrinogen - se recolteaza 4,5ml sange pe 0,5ml citrat de
sodiu 3,8%: valori normale: -
200-400mg%.
Timp de protrombina - se recolteaza 4,5ml sange pe 0,5ml oxalat
de K.
Timpii: - Quick - 12-14.
- Howel - 130- 230.
Se recolteaza 5-10ml sange fara anticoagulant, pentru
examene biochimice: valori normale: -
uree sanguina - 0,20-0,40g/1000ml.
- colesterol - 1,80-2,00g.
- lipemia - 600-800mg%.
- creatinina - 0,6-1,20mg%.
- transaminaze : TGO
2 20 U.I.
TGP 2 16 U.I.
- acid uric - 2-6mg.
- ionograma - Na+ - 137-152mEq/l.
- K+ - 3,8-5,4mEq/l.
LDH (Lacto-dehidrogenaza) - 240-525U/L.
LDH-ul si in special izoenzimele 1 si 2 cresc lent atingand un maxim la
7-10 zile.
CPK (Creatin-fosfokinaza) - >200U/L.
CPK si in special izoenzima MB incepe sa creasca
in primele 4-6 ore, cu maxim la 12 ore.
Semnele biologice se coreleaza in general cu intinderea
necrozei.
Examenul de urina: - se recolteaza 100-150ml urina intr-un
recipient, dupa ce in prealabil bolnavul si-a efectuat toaleta riguroasa a organelor genitale externe.
- Culoarea urinei - la emisie este galben pai, in limitele fiziologice variaza pana la brun-inchis
in functie de continutul in substante colorante;
- Densitatea urinei - se utilizeaza un cilindru gradat de 100ml; se toarna
urina in cilindru, astfel incat
sa nu faca spuma; se introduce urodensiometru, se lasa sa pluteasca, apoi
citim valoarea;
- Albuminuria sau proteinuria - intr-o eprubeta se pun 5ml urina la care se
adauga cateva picaturi de acid sulfosalicilic 20%, totdeauna se citeste comparativ cu o eprubeta
martor;
- Bilirubina - intr-o eprubeta se toarna 5ml urina la care se adauga
alcool iodat 6% 2ml. Bilirubina se transforma in biliverdina
si apare un inel
verde la limita de separare a lichidelor;
- Urobilinogenul - se face prin metoda
Elnilch. Într-o eprubeta se pun 5ml urina la care se adauga
cateva picaturi de reactiv;
- Sediment - se recolteaza 10ml
urina, se pune intr-o eprubeta la centrifuga,
se deconecteaza si se recolteaza
o picatura de sediment ce se pune pe lama pentru examinare la
microscop;
5 - Explorari functionale:
Pregatirea si inregistrarea electrocardiogramei: electrocardiograma este inregistrarea grafica a rezultantei fenomenelor
bioelectrice din cursul unui ciclu cardiac.
Pregatirea pacientului
pentru efectuarea electrocardiogramei:
- Înregistrarea ECG necesita repaus fizic
si psihic absolut al bolnavului, care trebuie sa se
odihneasca inainte de
inregistrare 10-20 minute;
- Se explica bolnavului modul de
desfasurare al examinarii, vom cauta sa-l linistim, sa-i indepartam frica sau
tensiunea nervoasa. Bolnavul va fi
culcat comod pe patul de consultatii
si va fi rugat
sa-si relaxeze musculatura, membrele superioare sunt asezate
de-a lungul corpului,
semiflectate de la cot,
usor in pronatie, iar membrele inferioare sunt usor
indepartate. Trebuie sa avem grija ca pacientul sa nu se
atinga de partea metalica aparatului.
Contactul electric dintre electrozi si pielea bolnavului se asigura printr-o bucata de
tifon inmuiata in solutie
de electrolit sau pasta speciala pentru electrozi.
Cei zece electrozi se fixeaza
in felul urmator:
a) montarea electrozilor pe membre:
- rosu pentru mana dreapta.
- galben pentru mana stanga.
- negru pentru piciorul drept.
- verde pentru piciorul stang.
b) montarea electrozilor precordiali:
V1 - spatiul IV intercostal, pe marginea dreapta a sternului;
V2 - spatiul IV intercostal, pe marginea stanga a sternului;
V3 - intre V2 si V4;
V4 - spatiul V intercostal stang pe linia medioclaviculara;
V5 - la intersectia de la orizontala dusa din V4 si linia axilara
anterioara stanga;
V6 - la intersectia de la orizontala dusa din V4 si linia axilara
mijlocie stanga.
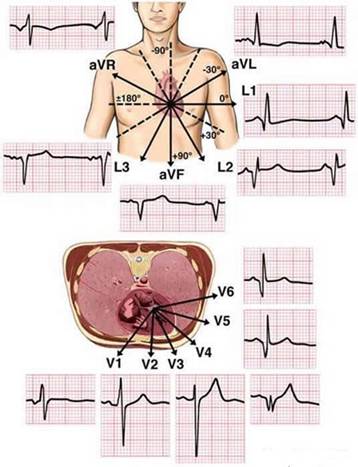
Sunt utilizate trei derivatii
bipolare standard ale membrelor:
D1 - antebrat drept - antebrat stang.
D2 - antebrat drept - gamba dreapta.
D3 - antebrat stang - gamba stanga.
Dupa incheierea inregistrarii se indeparteaza electrozii de
pe bolnav, se sterge pacientul de pasta. Pe ECG vom
nota numele si prenumele pacientului
data ora efectuarii, varsta, TA, daca bolnavul a luat
medicamente ce pot influenta inregistrarile.
Pe spatele ECG-ului vom nota
numele celui care a efectuat inregistrarea. Se noteaza in
foaia de observatie a bolnavului efectuarea tehnicii si data.
6 Prevenirea complicatiilor tromboembolice: anticoagulante - Heparina 300 400 mg/24 ore, (1 fiola = 50 mg), cate 2 fiole la 4 6 ore, concomitent se administreaza Trombostop 4 6 tablete pe zi initial , apoi in functie de timpul Quick.
7 Preintampinarea hiperexcitabilitatii miocardului: Xilina 200 mg intramuscular (20 ml 1%) sau i.v. ori in perfuzie.
8 Administrarea medicatiei (foarte important!): se va face cu mare punctualitate, deoarece intarzierile pot provoca pacientului emotii inutile. Tratamentul medicamentos se va face la pat, in pozitie orizontala, asistenta medicala va avea pregatite medicamente pentru eventuale complicatii. Desi medicamentele se dau strict la indicatia medicului, in unele cazuri de urgenta, cadrul mediu va trebui sa stie sa intervina cu unele medicamente (nitroglicerina) si oxigen.
9 Alimentatia bolnavilor: mesele vor fi fractionate pentru a se evita consumul de cantitati mari la o masa. Se va face alimentatie pasiva la pat, in primele zile in decubit dorsal, treptat se va trece la alimentatie activa la pat (numai la indicatia medicului in pozitie sezanda). Dupa mobilizarea bolnavului, i se poate servi masa in sala de mese. Regimul alimentar va fi hiposodat si hipocaloric. În primele zile va fi alcatuit din lichide si piureuri servite lent cu lingura, ceaiuri, compoturi, supe, lapte, sucuri de fructe, oua moi, dar si mai tarziu vor fi evitate alimentele care produc gaze sau intarzie tranzitul intestinal. Se interzice total fumatul.
10 Urmarirea evacuarilor de urina si fecale: se va servi bolnavul cu urinar si bazinet, fara sa fie ridicat in pozitie sezanda. Constipatia trebuie combatuta cu clisme uleioase sau laxative usoare. Diureza si scaunul se noteaza pe foaia de observatie.
11 Igiena bolnavului: baia generala sau partiala se face la pat fara sa oboseasca bolnavul (in primele zile fara sa fie ridicat).
12 Mobilizarea bolnavului: repaus absolut la pat in prima saptamana. Durata imobilizarii va fi adaptata in functie de evolutia simptomelor si de prezenta complicatiilor. Daca bolnavul nu are dureri, febra sau alte complicatii, incepand chiar din primele zile, se pot face miscari pasive ale degetelor de la maini si de la picioare. Treptat se permit schimbarea pozitiei in pat, si miscari active ale membrelor. Mobilizarea se face progresiv (sederea pe marginea patului, sederea in fotoliu, ridicarea din pat), sub controlul pulsului si a tensiunii arteriale, initial in prezenta medicului.
13 Crearea mediului psihologic favorabil: se vor evita discutiile cu voce tare, chemarile la telefon, nu se va permite vizitarea in grup, se evita vizitele lungi, nu se comunica vesti neplacute, se va facilita contactul cu bolnavii restabiliti, cu efect psihic bun.
14 Educatia sanitara: prin aceasta urmarim instruirea bolnavului asupra modului de viata la externare, adica modul cum trebuie luate medicamentele, semnele supradozarii digitalice, prezentarea la controlul periodic.
Atentie! O buna educatie a bolnavului reduce sansele unei decompensari sau agravari. Se va incerca sa se restabileasca la acesti bolnavi increderea in sine si in capacitatea de munca anterioara imbolnavirii. Se va insista asupra respectarii regimului alimentar, nocivitatii fumatului, programului rational de munca si viata.
15 Profilaxia bolii:
Pe langa interventiile
ce se adreseaza infarctului in perioada sa acuta si
complicatiile sale, tratamentul include si combaterea factorilor de risc,
prin masuri ce contribuie la profilaxia secundara a bolii,
aplicate timp indelungat cu rezultate bune, indeosebi pentru
bolnavii cu risc redus.
Profilaxia primara consta in sfaturi adresate populatiei care desi nu a
prezentat niciodata simptomele
cardiovasculare se incadreaza in grupele de risc ca:
- diabetici;
- obezi sau persoanele cu exces
ponderal;
- fumatorii, mai ales daca au
peste 40 de ani, au o tensiune mare sau prea mult colesterol in
sange;
- barbatii si femeile
intre 40-50 ani care au antecedente cardiace familiale;
Profilaxia secundara se
adreseaza pacientilor deja
diagnosticati cu boli cardiovasculare.
Înlaturarea
factorilor de risc consta in:
- suprimarea fumatului care constituie
cea mai importanta masura de profilaxie secundara;
- scaderea hipercolesterolemiei
si a hipertrigliceridemiei;
- tratarea corecta a diabetului cand
acesta este prezent;
- tratamentul hipertensiunii arteriale;
- exercitiul si antrenamentul fizic efectuat cu regularitate prin miscare,
gimnastica si sporturi usoare care combate
sedentarismul, au rol insemnat
in profilaxia secundara si amelioreaza evident
prognosticul.
Alte masuri cu efecte
in profilaxia secundara a IMA sunt administrarea de betablocante, nitratii,
antagonisti ai calciului si antiagregante plachetare.
16 Externarea bolnavului:
Momentul plecarii bolnavului din spital este stabilit de medicul primar,
sef de sectie. Asistenta medicala va aduna toate documentele
referitoare la bolnav, pe care
le va pune
la dispozitia medicului
de salon, in vederea formularii
epicrizei.
Asistenta va fixa
impreuna cu bolnavul ora plecarii
pentru ai putea
asigura alimentatia pana in ultimul moment. Asistenta va anunta cu 2-3 zile inainte familia despre iesirea
din spital, va explica
bolnavului
sa urmeze indicatiile primite de la medic, cuprinse
in biletul de externare. Va lamuri, in special prescriptiile referitoare la tratamentul
medicamentos si daca bolnavul si-a insusit in mod corespunzator tehnicile necesare
pentru continuarea tratamentului
prescris la domiciliu si va insista ca la
data indicata sa se prezinte la control.
Asistenta va insoti
bolnavul la magazia de efecte unde il va ajuta
sa-si primeasca hainele, dupa care va
prelua apoi, de la bolnav efectele spitalului.
Asistenta va verifica daca
bolnavul are biletul de iesire din spital si reteta
prescrisa pentru tratamentul post-spitalicesc care cuprinde:
- necesitatea controlului periodic medical;
- necesitatea repausului;
- aeroterapie;
- evitarea efortului fizic;
- alimentatie echilibrata;
- recuperare socio-profesionala.
Copyright © 2025 - Toate drepturile rezervate