 | Alimentatie | Asistenta sociala | Frumusete | Medicina | Medicina veterinara | Retete |
DUREREA TORACICA POSIBIL CORONARIANA. MODALITATI PRACTICE DE EVALUARE
Introducere
Durerea toracica de cauza cardiaca este un simptom foarte frecvent fiind un motiv de adresare la medic intre 16% si 22% din consultatiile de medicina generala pentru durere toracica in general si de 45 % la serviciile de urgenta ( ). Natura coronarina, respectiv ischemica a durerii, este printre cele mai frecvente cauze ale durerii toracice, dar alte 13 afectiuni pot produce dureri toracice (tabelele . sec. ) .
Prevalenta cardiopatiei ischemice (CI) este foarte mare, ea fiind apreciata la 6% din populatia tarilor dezvoltate ( ) si continua sa creasca mai ales la varstnici datorita cresterii duratei de supravietuire ( ). Prevalenta anginei pectorale este de asemenea mare si creste cu varsta. La populatia intre 45 si 54 ani prevalenta anginei pectorale este 0,1%-1% la femei si 2-5% la barbati , iar intre 65 si 74 ani valorile pentru femei si barbati sunt de 10%-15% si respectiv 10%-20% (4,4a) Durerea toracica desi nu este o manifestare constanta in CI ea apare la peste jumatate din pacientii cu CIC si la 70-80 % in ischemia miocardica acuta ( ).
Durerea toracica de natura coronariana este considerata foarte caracteristica, fiind prezentata asemanator in tratatele de medicina interna si de cardiologie ( ). Criteriile de diagnostic si de ingrijire pentru angina stabila cat si pentru sindroamele coronariene acute sunt de asemenea prezentate detaliat in tratate ( ) si in ghiduri de practica medicala din SUA ( ) si din Europa ( ) . De ce ar fi nevoie atunci de o carte despre modul de evaluare a durerii toracice posibil coronariene ? Raspunsul este dat de urmatoarele aspecte :
.Schimbarile rapide care s-au produs in ultimul deceniu in ce priveste cunoasterea patogeniei, fiziopatologiei, a modului de evaluare si de ingrijire a SCA. De exemplu redefinirea in anul 2000 a IMA si adoptarea termenului de sindrom coronarian acut (SCA) a avut implicatii epidemiologice, diagnostice si terapeutice foarte mari ( )
.Simplificarea farmacoterapiei trombolitice si antitrombinice ca si largirea accesului la terapia interventionala in SCA
Recunoasterea importantei reducerii la maximum a " timpului de la simptom la interventie " in SCA pentru scaderea mortalitatii imediate si tardive si a insuficientei cardiace datorita pierderii de masa miocardica .
.Cresterea incidentei pacientilor externati de la serviciile de urgenta cu diagnosticul de "durere toracica " si angina si scaderea cazurilor cu IMA. Aceasta observatie efectuata intr-un studiu mare in Scotia ce a facut pe autori sa vorbeasca chiar de o "epidemie de durere toracica" (20), tendinta care pare sa fie valabila si in Romania. Oricum aceasta observatie arata ca medicii se confrunta tot mai frecvent cu aceasta problema.
In cardiopatia ischemica cronica si in angina stabila, agresivitatea evaluarii si a tratamentului medicamentos, sau de revascularizare se decide dupa evaluarea riscului global si a calitatii vietii. In plus a aparut problema anginei microvasculare cu etiopatogenie si prognostic incomplet cunoscut, ca si tendinta de a se reconsidera manifestarile si prognosticul anginei pectorale la femei.
Toate aceste aspecte noi sunt putin cunoscute si aplicate chiar de specialistii cardiologi si internisti. Medicii de familie care sunt adesea primii la care se adreseaza pacientii cu durere toracica sunt si mai putin informati .
Analiza recenta a modului de ingrijire in teren a anginei stabile ( ) si pacientilor cu durere toracica acuta s-a dovedit nesatisfacatoare si in tari dezvoltate. Cum se explica aceste carente in ingrijirea pacientilor cu durere toracica ?
O prima cauza o constituie tocmai schimbarile rapide ale modului de abordare a ingrijirii pacientilor cu durere toracica. (24).Acest aspect este ilustrat de aparitia in timp scurt a modificarii ghidurilor de practica medicala. Astfel intre 1997 si 2006 numai societatile mari ca SEC si ACC/AHA, au publicat sau au adus la zi, 5 ghiduri de angina stabila si 6 ghiduri de SCA sau de durere toracica acuta ( ).
In total au fost publicate 11 ghiduri in 9 ani,cu o medie de 0,8 ghiduri/1 an. Este evident ca ritmul in care au fost modificate recomandarile depaseste posibilitatea de asimilare de catre medicii practicieni, chiar daca aceste recomandari sunt justificate si bazate pe studii controlate.
Progresele care au determinat modificarea in timp scurt a definitiilor, a modului de evaluare si a tratamentul medicamentos, interventional si chirurgical al CI au dus la reducerea substantiala a mortalitatii si morbiditatii iar metodele de diagnostic permit de regula identificarea afectiunii, categoria de risc a pacientului si alegerea unei terapii optime.(25). Pe de alta parte metodele moderne de diagnostic imagistic si invaziv sunt foarte scumpe iar in conditiile tendintei de crestere continua a prevalentei pe plan mondial a CI si a resurselor economice limitate, selectia judicioasa a pacientilor care necesita o evaluare costisitoare devine si in tarile bogate un obiectiv important de politica sanitara.(21,26)
Cu toate progresele tehnologice, anamneza, examenul clinic si ECG de repaus si eventual de efort, daca sunt efectuate corespunzator, permit un triaj corect la majoritatea pacientilor cu durere toracica.(27) Ca urmare algoritmele din ghidurile si recomandarile recente de evaluare a pacientilor cu durere toracica suspectata de a fi coronariana pornesc de la caracterele durerii si semnele oferite de examenul fizic.(28) Datele pe care se bazeaza recomandarile din ghiduri nu sunt insa rezultate din studii randomizate mari, cele mai multe fiind la nivel de dovezi ("evidente" ) C, respectiv consensul expertilor. Ca urmare judecata clinica la fiecare pacient are valoare foarte mare.
Asa cum s-a aratat mai sus, durerea de cauza coronariana are caracteristici care, teoretic, permite diferentierea ei de alte forme de durere toracica (tabelul ..,fig ). In practica problema recunoasterii durerii coronariene este adesea dificila, cauzele fiind multiple: caracterul atipic al durerii, descrierea ei confuza de catre pacient si lipsa de rabdare sau de experienta a medicului de a face o anamneza din care sa rezulte elementele caracteristice ale simptomelor.
Dificultatile legate de evaluarea pacientului cu durere toracica posibil coronariana explica numarul mare de studii care se fac si in prezent cu scopul optimizarii utilizarii mijloacelor de diagnostic si de ingrijire. Acest lucru poate fi ilustrat de faptul ca cercetarea pe MEDLINE a cuvintelor cheie " durerea toracica -triaj"(chest pain -triage ) a identificat 5530 referinte publicate intre 2001 si 2006.
In Romania au aparut in ultimul deceniu centre de asistenta cardiologica tertiare capabile sa efectueze la pacientii cu CI, cateterism cardiac, explorari angiografice, tratamente interventionale si chirurgicale. Exista de asemenea mai multe centre de asistenta secundara sau centre de diagnostic cu facilitati pentru explorari imagistice moderne. Pe de alta parte multi medici practicieni, mai ales varstnici, nu cunosc sau nu utilizeaza conceptele actuale de fiziopatologie, diagnostic si tratament in CI, concepte care s-au dezvoltat rapid, mai ales in ultimul deceniu. Ca urmare in teren se intalnesc inca 3 tendinte necorespunzatoare in evaluarea pacientilor cu dureri toracice suspectate de a fi de natura coronariana :
1. Etichetarea ca suferinzi de CI a unor pacienti, adesea femei, datorita unor dureri toracice atipice si /sau a unor aspecte ECG nespecifice considerate ischemice, insa cu probabiliate foarte mica pentru aceasta afectiune. La astfel de cazuri se instituie adesea tratament "antianginos " fara alte explolari iar unii pacienti sunt chiar pensionati. Implicatiile psihologice, sociale si economice in astfel de cazuri sunt foarte mari pentru pacient si societate.
2. Adresarea pacientilor pentru explorari costisitoare fara un triaj
corespunzator bazat pe un examen clinic minutios si o explorare minimala (ECG de repaus si dupa caz de efort, laborator pentru factori de risc, etc).
3. Interpretarea simptomelor pacientului ca fiind "necoronariene" datorita unor manifestari atipice si ECG normal sau neconcludent si neurmarirea evolutiei clinice si ECG. La multi pacienti supusi unei astfel de conduite, cauza manifestarilor a fost un SCA nerecunoscut si netratat cu consecinte adesea serioase.
Aspectele prezentate mai sus sunt intalnite si in tarile dezvoltate. Ele se datoreaza dificultatilor de diagnostic si explica aparitia centrelor de dureri toracice ('chest pain centers ")(1) pentru pacientii cu durere toracica recenta si cu risc intermediar de SCA.
Desi manualele autohtone ca si cele de circulatie internationala descriu detaliat caracterele durerii din angina stabila si din SCA, exista adesea diferente cu situatiile intalnite in teren de medicul practician. Deoarece acesta trebuie sa ia decizii cu implicatii foarte serioase au aparut in manuale si ghiduri recomandarea de a se utiliza principiile diagnosticului cantitativ in interpretarea unor semne sau teste (sensibilitate,specificitate, predictie pozitiva si negativa ) si la algoritmi de dignostic. Utilizarea acestor metode poate creste acuratetea interpretarii durerii toracice cu consecinte benefice asupra asistentei medicale si a costurilor aferente.
Deoarece in Romania informatii asupra utilizarii acestor principii in evaluarea durerii toracice suspectate de a fi de natura coronariana sunt putine, scopul acestui material este de a oferi medicului practician un indreptar pentru alegerea conduitei cele mai potrivite in fata unui pacient cu durere toracica posibil coronariana.
Definitia anginei pectorale si etiopatogenia ischemiei miocardice
Definitia, clasificarea si mecanismele anginei pectorale. Dupa ghidurile ACC/AHA/ACP/ASIM ( ) si SEC ( ), angina este un sindrom clinic caracterizat prin durere sau disconfort localizat concomitent sau izolat in torace, mandibula, umar, spate, brat sau atipic in epigastru. In mod caracteristic angina este produsa sau agravata de efort sau emotii si dispare sau se amelioreaza dupa nitroglicerina ( tabelul..1. ,fig. ). Termenul de angina pectorala este folosit in mod obisnuit pentru manifestarile descrise cand sunt asociate cu ischemie miocardica, dar simptome asemanatoare pot apare in tulburari esofagiene, pulmonare sau ale peretelui toracic(4). Angina se clasifica in stabila sau instabila.
In angina stabila simptomele dureaza de la 5 pana la 20 minute si au caracterele mentionate mai sus. Angina apare numai la efort sau la efort si in repaus (angina mixta ) (tabelul ). Cauza anginei stabile este de regula o placa de aterom care produce o stenoza critica (> 50-70% din lumen) care functioneaza ca un obstacol fix si explica angina de efort sau a unei echivalente de efort ca de exemplu o tahicardie indusa de emotii. Reducerea lumenului poate fi produsa si de o componenta dinamica constand din constrictia unei portiuni din peretele arterei coronare de regula in vecinatatea unei placi de aterom. Acest mecanism explica posibilitatea aparitiei inconstante a anginei la acelasi efort si angina mixta (de efort si spontana ) .
Angina instabila este considerata ca atare la debutul anginei chiar cu caractere de angina stabila (angina "de novo "), daca are durata mai lunga si daca angina apare si la repaus (angina spontana) sau la efort din ce in ce mai mic (angina agravata) (tabelul). Aceste manifestari preced sau apar de la inceput in SCA, iar mecanismul lor este ruptura unei placi de aterom cu formarea unui tromb neobstructiv sau obstructiv.
Denumirea formelor de angina mentionate mai sus si care sunt folosite curent in clinica sunt rezumate in tabelul.. Caracterele detaliate ale durerii din angina stabila si din sindroame coronariene acute sunt prezentate in alte paragrafe.
Mecanismul durerii in angina ca si cel al durerii coronariene in general este legat de ischemia miocardica prin mecanisme complexe, care nu fac obiectul acestui material.
TABELUL 1
Forme clinice de angina pectorala
|
1.Angina stabila (obstacol fix cu sau fara componenta dinamica ) |
|
v De efort |
|
v Mixta (la efort si spontan ) |
|
v Angina vasospastica ( Prinzmetal ) |
|
v Angina microvasculara sau sindrom X (cu artere coronariene mari fara leziuni semnificative dar cu semne de ischemie pe ECG de efort sau la scintigrafia de perfuzie) |
|
2.Angina instabila (precede sau se asociaza cu sindrom coronarian acut -ruptura de placa si formarea unui tromb ) |
|
v Angina de novo |
|
v Angina agravata |
|
v Angina prelungita |
|
v Angina spontana |
Etiopatogenia ischemiei miocardice care produce durere coronariana
Ischemia miocardica
apare cand exista un dezechilibru intre aportul si consumul de oxigen
al miocardului ( fig ). 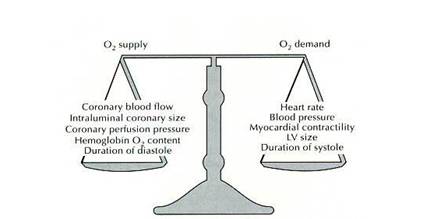
Figura 1. Determinantii cererii si ofertei de oxigen la nivelul miocardului
Aportul scazut de sange si de oxigen in unele teritorii din miocard se produce cel mai des, printr-o tromboza pe o placa de aterom fisurata intr-o artera coronara mare cu rezultat obstructia completa sau incompleta a arterei respective. Embolia coronariana prin fragment de vegetatie de regula aortica in endocardita infectioasa, sau prin trombi din atriul stang in fibrilatia atriala sunt cauze rare de reducere a perfuziei miocardice regionale.
Anemiile severe pot produce de asemenea angina prin aport redus de oxigen mai ales la efort, chiar cu artere coronare normale.
Consumul crescut de oxigen produce angina in stenoze coronariene critice (peste 50-70 % din lumenul coronarian) care in teritoriul irigat de artera respectiva nu permit cresterea corespunzatoare a aportului de O2, produs de regula la efort. Stenozele critice pot produce angina cu prag fix, in care angina apare la efort identic, sau cu prag variabil. Ultima forma se explica prin asocierea unei componente dinamice constand in vasoconstrictie in zona placii sau distal de ea produsa de disfunctia endoteliala indusa de placa si de factorii de risc.(25)
Alt mecanism este scaderea rezervei coronariene care explica aparitia ischemiei miocardice si a anginei cu artere coronare fara leziuni critice in hipertrofia VS din cardiomiopatia hipertrofica si hipertensiunea arteriala .Conceptul de rezerva coronariana se refera la faptul ca pe masura ce miocardul se hipertrofiaza consumul de oxigen creste proportional si la repaus. Deoarece capacitatea dilatatorie a vaselor coronare este limitata diferenta intre calibrul lumenului arterial la repaus si cel maxim la efort scade, perfuzia coronariana la efort putand fi insuficienta si sa produca angina .
In HTA la acest mecanism se poate asocia remodelarea vasculara constand in ingrosarea peretilor arteriolari si fibroza periarteriolara Schmieder/Messerli si disfunctia endoteliala mecanism prezentat mai jos.
Spasmul coronarian si disfunctia endoteliala care afecteaza microcirculatia in sindromului X cardiac pot produce de asemenea angina prin reducerea aportului de O2 si respectiv prin limitarea aportului in conditiile cresterii consumului. Mecanismele acestor forme de angina sunt prezentate mai jos.
Cascada ischemica.
Dezechilibrul in
oferta si cererea de 02 in miocard declanseaza
cascada ischemica cu urmatoarea secventa: anomalii
metabolice constand in producerea de lactat si adenozina, disfunctie
diastolica si apoi sistolica regionala, modificari ECG
si angina(figura 2). Angina este produsa de stimularea
receptorilor A1 localizati in terminatiile nervoase
miocardice . 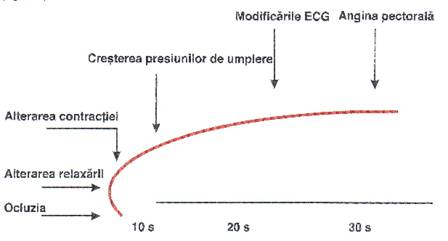
Figura 2. Secventa tulburarilor care apar dupa ocluzia unei artere coronariene
Ischemia poate fi silentioasa daca intensitatea ei este redusa si de durata scurta, daca exista alterari ale nervilor aferenti din miocard si daca stimulul dureros este inhibat la nivel medular sau supramedular. Aceasta posibilitate explica manifestarea ischemiei cu echivalente de angina constand mai ales din dispnee produsa de disfunctia VS.
Cauze necoronariene ale durerii sau disconfortului toracic
Alte cauze de durere/disconfort toracic decat cele ischemice pun probleme de diferentiere cu angina stabila, instabila si cu sindroamele coronariene acute. In practica caracterele simptomelor se suprapun in cele 3 conditii, motiv pentru care sunt prezentate in acest paragraf si sumarizate in tabelul..2. pentru angina stabila si in tabelul... pentru SCA .
Criteriile de diferentiere intre angina stabila si formele acute de CI pe de-o parte si cele mai frecvente afectiuni cu care pot fi confundate sunt prezentate la capitolele respective .
TABELUL2.
Cauze neischemice de dureri toracice care trebuiesc diferentiate de angina stabila
[modificat dupa Erhard si colab . ( 1 ) ]
|
Afectiuni |
Caractere esentiale |
|
Cardiace 1.Extrasistole 2.Prolapsul mitral |
Disconfort, mai ales in regiunea apicala Caractere similare cu angina sau cu anxietatea si hiperventilatia |
|
3.Cardiomiopatia dilatativa 4.Cardiomiopatia hipertrofica |
La 1/3 din pacienti durere cu caractere de angina produsa probabil prin ischemie subendocardica datorita alterarii microcirculatiei (scaderea rezervei vasodilatatorii Durere cu caractere de angina la ¾ din pacientii simptomatici |
|
5.Stenoza aortica stransa |
Angina de efort tipica produsa de consum de O2 crescut de miocardul hipertrofiat, de presiunea de perfuzie coronariana scazuta din cauza stenozei de, compresiunea coronarelor intramiocardice din cauza presiunii sistolice mari si din cauza scurtarii diastolei. La varstnici sunt asociate adesea stenoze coronariene semnificative. |
|
Digestive 1. Refluxul, spasmul esofagian si hernia hiatala |
-Pirozis adesea asociat -Accentuare in decubit atenuare in pozitie sezanda -ECG fara modificari -Cedeaza la antiacide |
|
Cauze legate de peretele toracic 1.Condrocostale |
-Durere provocata de digitopresiune si de miscarile toracelui |
|
2. Musculoscheletale si vertebrale |
-Dureri moderate de durata lunga -Localizare posterioara, umar , brat, subclavicular |
|
Psihogene 1.Hiperventilatia emotionala Anxietatea (sindromul Da Costa ) |
- Dispnee descrisa ca "sufocare -simptomul dominant -Asociere de parestezii le extremitati si periorale -Durere/disconfort toracic atipic -Pacient de regula tanar, mai ales femeie -Asociere cu conditii de emotii intense |
|
2. Depresia 3. Atacurile de panica |
-Senzatie continua de "greutate in piept " -Fara legatura cu efortul fizic -Comportament adesea sugestiv pentru depresie -ECG normal -Durere, disconfort toracic, palpitatii, tahicardia -Se asociaza anxietate, hiperventilatie, sufocare, etc. |
Conditiile in care se face evaluarea pacientilor cu dureri toracice
Evaluarea pacientilor cu durere toracica se face in practica clinica in 2 conditii cu mod de abordare total diferit:
Pacientii cu suferinta cronica la care exista suspiciunea de angina stabila in cadrul unei CI cronice si la care examinarile se fac in etape planificate la medicii de familie si la specialisti
Pacientii cu durere toracica acuta la care se suspecteaza angina instabila, sindrom coronarian acut sau cauze necoronariene ca disectia aortica si embolia pulmonara si care constituie urgente maxime asistate initial la toate nivelele de asistenta primara si de urgenta.
Evaluarea in angina stabila din cardiopatia ischemica cronica
Principii generale. In evaluarea pacientilor suspectati de CI cronica se tine cont de faptul ca nu exista criterii neinvazive certe de diagnostic iar rezultatele examinarilor in ce priveste existenta CI si riscul de evenimente coronariene ulterioare sau de deces, se interpreteaza probabilistic.(27) Existenta sau nu a CI se apreciaza ca fiind mare, intermediara sau mica dupa anamneza, examen clinic, caracteristicile demografice ale pacientului si ECG de repaus (tabelul .. ). Unele examene de laborator sunt de asemenea utile. Extinderea procedeelor de investigatie se face de regula doar la pacientii cu probabilitate intermediara si mare. nterpretarea rezultatului explorarilor paraclinice ulterioare se face nu atat pentru a stabili existenta sau nu a CI, ci dupa riscul individual de eventimente coronariene sau de deces, mod de interpretare care se aplica si la coronarografie.
Explicatia acestui mod de evaluare recomandat si in ghiduri ( 28) este dat de raportul cost-eficienta si risc-beneficiu a diverselor metode de diagnostic. De exemplu, o scintigrafie de perfuzie asociata cu stres ergometric sau farmacologic la un pacient cu probabilitate mica pretest de CI si cun risc redus de evenimente cardiovasculare dupa o proba de efort (mortalitate anuala de 0,25% dupa scorul Duke, prezentat mai jos la probele de efort) nu este de regula cost-eficienta.
In marea majoritate a cazurilor metoda va da un rezultat negativ predictibil. Daca se evidentiaza unele defecte de perfuzie rezultatul va fi foarte probabil fals pozitiv si complica inutil evaluarea pacientului. Invers, la un pacient care dupa examenul clinic si ECG de efort se apreciaza ca are risc mare (mortalitate anuala de 5% dupa scorul Duke) explorarea urmatoare indicata este coronarografia si nu explorari intermediare ca imagistica asociata cu stres decat eventual pentru cercetarea semnificatiei functionale a unei stenoze coronariene la limita ( ).
Explorarile intermediare, intre examenul clinic - ECG si coronarografie se fac la pacientii cu predictie si risc intermediar legat de CI. (30)
Examenul clinic incluzand o anamneza corecta este indispensabil pentru deciziile legate de explorarea ulterioara.
Factorii care trebuiesc stabiliti prin examenul clinic sunt rezumati in tabelul .3
TABELUL..3
Factori care trebuiesc avuti in vedere la examenul clinic al pacientului suspectat de angina stabila
|
Caracterele durerii/disconfortului toracic |
|
Varsta si sexul |
|
Existenta sau nu a CI documentate |
|
Factorii de risc asociati |
|
5. Alte manifestari ale bolii vasculare aterosclerotice (arterita, AVC ) |
|
Examenul obiectiv al inimii |
|
Comorbiditati capabile sa produca angina |
1. Caracterele durerii/disconfortului toracic care au valoare mare diagnostica sunt calitatea, localizarea si eventuala iradiere, durata, reactia pacientului la aparitia durerii si factorii care declanseaza sau intrerup durerea.
Aratarea cu pumnul sau mana stransa in dreptul sternului a locului durerii este extrem de sugestiva pentru angina.
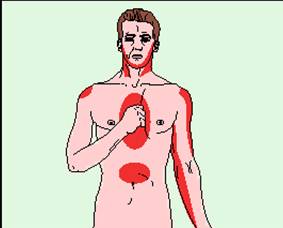
Figura 4.Localizarea durerii anginoase
Criteriile dupa care durerea /disconfortul toracic este considerata angina tipica , atipica sau durere necardiaca dupa ghidurile actuale
(28) sunt rezumate in tabelul.4
TABELUL 4
Clasificarea clinica a durerii toracice
|
Angina tipica (aproape* ) certa intruneste urmatoarele 3 criterii : |
|
.Disconfort retrosternal cu calitati si durata caracteristice .provocata de efort fizic sau stress emotional 3.ameliorata (sau intrerupta *) de repaus sau nitroglicerina |
|
Angina atipica (probabila) |
|
-Prezenta a 2 din caracterele de mai sus |
|
Durere necardiaca |
|
-Prezenta unuia sau a niciunuia din caracteristicile crieriilor de angina tipica |
*adaptari de traducere pentru mentinerea sensului textului original
Trebuie mentionat
ca termenul de "durere necardiaca " trebuie inteles ca
probabilitatea redusa ca simptomele sa fie produse de ischemie
miocardica si nu ca excludere ferma a acestei cauze. La pacientii
cu prevalenta mare a CI durerile de tip "necardiac " pot fi expresia
anginei la peste 25% din cazuri
Efectul nitroglicerinei sublingual este controversat. Un studiu prospectiv
efectuat de Henrikson si colab (30) intr-un
serviciu de urgenta in care efectul nitroglicerinei a fost cercetat
la pacienti cu dureri spontane (la repaus) a gasit ca raspunsul
la acest medicament a avut o sensibilitate de 35 % si o specificitate de
59 %. Comentand acest studiu intr-un editorial, Gibbons
,care este prim autor al ghidului de angina stabila al ACC/AHA
/ din 1999 si 2002 , explica observatia autorului prin faptul ca
studiul a fost efectuat intr-un serviciu de urgenta. Cazurile cu CI
au avut SCA in care durerea nu raspunde de regula la nitroglicerina
si considera ca raspunsul la nitrglicerina sublingual isi
mentine valoarea in diagnosticul anginei stabile (31 ).
Gradarea dupa severitate a anginei se face la pacientii la care caracterele durerii fac foarte probabila natura lor ischemica si de asemenea dupa ce metodele de explorare utilizate au confirmat diagnosticul de angina si de CI.
Clasificarea cea mai folosita a severitatii anginei propusa de Societatea Canadiana de Boli Cardiovasculare (CCS) este prezentata in tabelul 5.
TABELUL
Clasificarea severitatii anginei dupa CCS ( Ghid 2002 si SEC )
|
Clasa I |
|
Activitatea fizica uzuala ca mersul sau urcatul scarilor nu produce angina. Aceasta apare la efort profesional sau recreational, intens, brusc sau prelungit. |
|
Clasa II |
|
Activitatea uzuala este limitata moderat. Angina apare la mers sau urcat de scari repede, la urcatul unei pante, la mersul sau urcatul de scari dupa mancare, in frig, contra vantului, dupa un stres emotional sau in primele ore dupa trezire. Angina apare la mers mai mult de 2 cvartale (de cladiri ) pe teren plan, sau urcatul mai mult de 1 etaj in ritm si in conditii normale. |
|
Clasa III |
|
Limitare importanta a activitatii fizice uzuale. Angina apare la mers pe teren plan la mai putin de 1-2 cvartale si la urcatul de scari 1 etaj in ritm si in conditii normale. |
|
Clasa IV |
|
Incapacitatea de a efectua orice activitate fizica fara angina sau disconfort echivalent. Simptomele pot fi prezente si la repaus. |
2. Varsta si sexul. Prevalenta CI si implicit a anginei creste cu varsta si este mai frecventa la barbati decat la femei.
Probabilitatea CI semnificative in functie de caracterul durerii toracice, varsta si sex este prezentata in tabelul..6.
TABELUL ..6.
Probabilitatea bolii coronariene (%) la pacienti simptomatici in functie de varsta si sex (modificat dupa .ghidul American College of Physicians (32a )
|
Varsta |
Durere |
necoronariana |
Angina |
atipica |
Angina |
tipica |
|
( ani ) |
Barbati |
Femei |
Barbati |
Femei |
Barbati |
Femei |
|
4 |
2 |
34 |
12 |
26 |
||
|
3 |
51 |
22 |
55 |
|||
|
7 |
65 |
31 |
73 |
|||
|
14 |
72 |
51 |
86 |
Datele din tabel trebuiesc avute in vedere cand se face anamneza durerii si se iau deciziile asupra modului in care se va continua evaluarea. Este de remarcat faptul ca la femeile sub 50 ani probabilitatea ca durerile sa fie produse de o CI semnificativa este cu putin peste 50% in cazul anginei tipice si doar de 22 % in cazul anginei atipice.
3.Existenta sau nu a unei CI documentate . La pacientii care au avut un IMA, au fost supusi unor proceduri de revascularizare, interventionale sau chirurgicale, sau care sunt cunoscuti ca fiind suferinzi de CI pe baza unei documentatii solide, durerile/disconfortul toracic poate fi de cauza ischemica sau de alta cauza. Caracterele durerii care poate reapare dupa o perioada variabila asimptomatica, se clasifica tot in angina tipica, atipica sau dureri necoronariene. Probabilitatea ca durerile "necoronariene" sa fie produse de ischemia miocardica este insa cu mult mai mare decat la pacientii fara astfel de antecedente(28). In astfel de cazuri stabilirea cauzei necoronariene a durerii se face numai dupa o evaluare completa, dupa caz chiar invaziva, sau demonstrarea existentei unei cauze necardiace.
.Factorii de risc asociati. Prezenta unor factori de risc, mai ales a diabetului zaharat, a dislipidemiei, a fumatului,a HTA si a unor antecedente familiale coronariene cresc probabilitatea ca dureri de tipul anginei atipice sau "necardiace " sa fie de cauza ischemica. Acest aspect este important mai ales la pacienti la care prevalenta CI este redusa (barbati sub 40 ani, femei sub 50-60 ani). Si la astfel de pacienti etichetarea durerii ca nefiind coronariana se face fie prin demonstrarea ferma a unei alte cauze sau printr-o explorare de excludere a CI ( tabelul.6.).
5.Alte manifestari ale bolii vasculare aterosclerotice ca arteriopatia periferica, mai ales a membrelor inferioare sau antecedente de AVC, se asociaza foarte frecvent cu CI. Din acest motiv probabilitatea naturii coronariene a durerilor/disconfortului toracic este mult mai mare la pacientii cu claudicatie la membrele inferioare, cu antecedente de AVC sau atac ischemic tranzitor. In absenta acestor date, la examenul fizic trebuiesc cautate sufluri carotidiene, amplitudinea pulsului la arterele membrelor inferioare, (determinarea indicelui glezna brat) si eventuale semne de anevrism aortic abdominal. Un rezultat pozitiv al examinarii are o valoare similara cu cea a anamnezei sugestive pentru BVA.
6.Examenul fizic al inimii desi este adesea normal, poate evidentia un zgomot 4, mai rar 3, un suflu sistolic de insuficienta mitrala ischemica sau de prolaps mitral ca si semnele unei boli care poate produce sau favoriza angina: suflu sistolic de stenoza aortica, tahicardie sinusala in hipertiroidie sau anemii severe. Examenul fizic general evidentiaza obezitatea, care daca este mai ales de tip abdominal are valoare de factor de risc important. Ca urmare masurarea circumferintei abdominale trebuie facuta de rutina la toti pacientii care nu sunt slabi.
7.Comorbiditati care pot produce sau agrava angina sunt stenoza aortica stransa, anemiile severe si hipertiroidia. Aceste afectiuni au semne clinice sugestive care pot duce la diagnostic.
Examenele de laborator pentru evidentierea factorilor de risc si a unor comorbiditati cu rol in producerea anginei au urmatoarele clase de indicatii si grade de evidente ( 28) :
TABEL .7.
Examene de laborator pentru evidentierea factorilor de risc
|
Clasa I (se efectueaza la toti pacientii suspectati de CI cronica ) |
|
1.Profilul lipidic determinat a jeune (CT, HDL-C, LDL-C, TG - grad de evidenta B) |
|
2.Glicemia a jeune (grad de evidenta B) |
|
3.Hemograma completa (grad de evidenta B) |
|
4 Creatinina serica (grad de evidenta C) |
|
Clasa I (se efectueaza cu indicatie dupa examenul clinic ) |
|
1.Markerii cardiaci la suspiciune de SCA (grad de evidenta A) |
|
2.Teste pentru tiroida ( grad de evidenta C) |
|
Clasa IIa |
|
1.Test de toleranta la glucoza ( grad de evidenta B) |
Alte teste ca determinarea apolipoproteinelor A si B, proteina C reactiva (metoda cu sensibilitate mare), homocisteina, hemoglobina glicozilata si peptidul natriuretic NT-BNP ) au indicatie de clasa IIb, grad de evidenta B. Valoarea diagnostica si prognostica a acestor teste este intens studiata in prezent, dar locul lor in practica nu este clar si nu sunt utilizate curent in practica.
Forme particulare de angina pectorala sunt angina vasospastica care include si angina Prinzmetal, angina microvasculara sau "sindromul X cardiac".
Angina vasospastica sau Prinzmetal. Spasmul coronarian care include si "Angina Prinzmetal " poate apare pe artere coronare mari indemne sau aterosclerotice, cu leziuni critice sau necritice. Spasmul poate fi indus de fumat, diselecrolitemii (potasiu,magneziu) expunere la frig, hiperventilatie, consum de cocaina si rezistenta la insulina (4). In absenta leziunilor aterosclerotice angina apare spontan. Aparitia spontana si la efort a durerilor se intalneste la pacienti cu ateroscleroza coronariana ( ). Cauza spasmului este neclara mai ales la pacientii cu coronare indemne. Sunt date care sugereaza ca tonusul coronarian este crescut iar echilibrul intre factorii vasodilatatori si constrictori este perturbat in favoarea primilor (8). Dintre factorii amintiti, fumatul intensiv pare sa aiba un rol important si cu implicatii practice, ca si faptul ca unele crize cedeaza la sulfat de magneziu. Prevalenta acestui mecanism in producerea anginei desi este redusa, angina prin spasm coronarian poate fi intalnita in practica. Initial a fost descrisa de Prinzmetal ca angina spontana, care apare la repaus, se asociaza cu supradenivelari ST si cu unde T pozitive pe ECG, iar mecanismul de producere este spasmul localizat al unei artere coronare subepicardice ( ).
Manifestarile clinice ale anginei vasospastice sunt variate. Forma tipica a scazut considerabil in ultimele decenii, cauza acestei scaderi fiind neclara.
Pacientii din aceasta categorie sunt mai tineri decat cei cu angina tipica si adesea nu au factorii de risc ai CI cu exceptia fumatului intensiv. Emotiile intense si sevrajul la alcool pot insa declansa angina. Crizele de angina produc durere intensa cu localizare adesea caracteristica si cedeaza in cateva minute dupa nitroglicerina sublingual. In unele cazuri durerea se poate asocia cu sincopa produse de o aritmie ventriculara maligna sau de bloc AV avansat, tulburari care pot duce si la deces. Episoadele dureroase apar spontan si se pot repreta de mai multe ori intr-o ora. Capacitatea de prestatie a activitatii fizice nu este insa alterata. Examenul fizic nu ofera de regula elemente de diagnostic.
Modificarile ECG sunt supradenivelarile ST caracteristice ( figura 5 ) care insa pot fi foarte rar surprinse pe inregistrari de rutina.
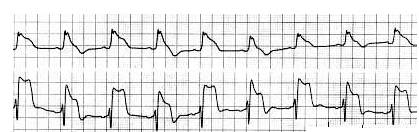
Figura 5. Modificarile ECG inregistrate in cursul unui episod de angina Prinzmetal.
Monitorizarea ECG Holter cu echipamente performante sau transmiterea telemetrica a ECG permit surprinderea modificarilor caracteristice. Coronarografia arata artere epicardice normale sau cu leziuni minime si foarte rar poate fi surprins spasm pe o coronara. La cazurile suspectate de angina vasospastica se practica teste de provocare cu ergonovina sau acetilcolina intracoronarian care induc spasm localizat pe arterele epicardice. Acesta este intrerupt imediat prin administrarea de nitroglicerina in artera coronara respectiva .
Prognosticul pacientilor fara leziuni coronare obstructive este in general favorabil, riscul de deces fiind apreciat la 0,5 % pe an ( ). Aparitia IMA desi rar este posibila.
Pe langa aceasta forma tipica rara, exista forme mixte, in care apare si angina de efort, forme cu subdenivelari ST spontane sau la efort. Probele de efort pot produce supradenivelari sau subdenivelari ST. La aceasta categorie de pacienti la coronarografie se evidentiaza adesea leziuni aterosclerotice, critice sau subcritice.
Recunoasterea anginei vasospastice sau a componentei spastice are implicatii prognostice si terapeutice. Prognosticul acestor pacienti este determinat mai ales de severitatea leziunilor coronariene. In ce priveste farmacoterapia acestui tip de angina tratamentul este cel al anginei stabile cu deosebirea unui raspuns redus la betablocante, ele putand fi chiar contraindicate si efecte superioare ale antagonistilor de calciu ( 33 ).
Angina microvasculara sau sindromul X cardiac. Endoteliul arterelor coronare ca si al arterelor in general produc substante vasoconstrictoare si vasodilatatoare care la subiecti normali sunt in echilibru si determina un calibru corespunzator al vasului adaptat nevoilor de moment in O2 a tesutului irigat. Generarea locala de NO cu rol vasodilatator, antiproliferativ si antioxidant are un rol esential in acest proces. Ateroscleroza coronariana, chiar fara remodelare concentrica si stenoza a vasului, HTA, diabetul zaharat dislipidemia, rezistenta la insulina, obezitatea, fumatul si alti factori pot altera acest proces, conditie considerata "disfunctie endoteliala".
Termenul de disfunctie endoteliala sau microvasculara se refera la raspunsul inadecvat al fluxului coronarian la diversi stimuli vasodilatatori. Astfel administrarea intracoronariana de acetilcolina, care produce in mod normal dilatatie mediata de endoteliu, la pacientii cu disfunctie endoteliala nu are efect sau produce chiar constrictie (34 ). Aceasta metoda este in prezent cea mai folosita metoda invaziva pentru a demonstra disfunctia endoteliala la pacienti cu angina si la cei cu arterele mari normale sau care nu au leziuni semnificative. Alterarea microcirculatiei si ischemia in conditiile amintite a fost demonstrata la unii pacienti cu angina si trunchiuri coronariene mari normale cu ajutorul PET, rezonanta magnetica, markeri metabolici etc. ( )
Metoda neinvaziva de evaluare este dilatatia arteriala mediata de flux care consta in masurarea fluxului arterial brahial cu ajutorul ultrasonografiei doppler inainte si dupa producerea unei ischemii pe antebrat prin umflarea mansetei unui tensiometru 5 minute . Dupa dezumflarea mansetei la subiecti normali se produce o vasodilatatie care determina cresterea calibrului arterei brahiale. La pacientii cu disfunctie endoteliala fluxul brahial creste mai putin sau de loc dupa producerea ischemiei. Prezenta acestei anomalii la arterele membrului superior se apreciaza ca este asociata cu disfunctie microvasculara si in microcirculatia coronariana ( )
Disfunctia endoteliala a arterelor coronare mici este considerata cauza anginei asociate cu modificari ECG de tip ischemic la efort si cu trunchiurile mari normale care sunt observate mai ales la femei cu factori de risc (diabet zaharat, HTA, obezitate, sindrom metabolic, fumat). Faptul ca angina microvasculara apare in peste 70 % din cazuri dupa menopauza sugereaza rolul deficitului de estrogeni.
Cunoasterea acestui aspect are implicatii practice deoarece simptomele pot fi ameliorate cu interventii care reduc disfunctia endoteliala: intreruperea fumatului, activitatea fizica si medicamente ca IECA si statinele (32, ) .
Clinic angina microvasculara sau sindromul X cardiac se manifesta cu angina tipica sau atipica, modificari ischemice caracteristice pe ECG la efort, defecte de perfuzie la SMP si artere coronare fara leziuni semnificative. Mecanismul este incomplet elucidat, dar se considera ca intervin 2 factori : disfunctia endoteliala tradusa printr-un raspuns dilatator necorespunzator al arterelor mici la efort cu rezultat aparitia ischemiei si o sensibilitate cardiaca exagerata la durere in conditiile scaderii rezervei vasodilatatoare coronariene. Contributia celor 2 factori este variata, in formele extreme ischemia este evidenta sau respectiv absenta
Deoarece disfunctia endotelialp a fost demonstrata in artere aterosclerotice fara leziuni critice, sau in prezenta factorilor de risc ca HTA, HVS, diabet zaharat, dislipidemie, sindrom metabolic si fumat, exista controverse asupra utilizarii termenului de angina microvasculara sau de sindrom X. Dupa Crea si Lanza(32) termenul de sindrom X ar trebui folosit doar in absenta conditiilor amintite. Alti autori ca Hurst si colab (36) considera ca termenul de sindrom X pote fi folosit in prezenta acestor conditii. Aceasta conceptie este adoptata probabil pentru simplificare si in ghidul de angina stabila al SEC din 2006 ( 28 ) motiv pentru care este utilizat si in acest material. (32)
Conform ghidului SEC criteriile clinice de diagnostic pentru sindromul X sunt :
Angina tipica de efort (cu sau fara angina la reapus sau dispnee)
Teste de efort ECG sau imagistice pozitive
Artere coronare normale
Definitia propusa de Hurst si colab. este mai larga si se potriveste mai bine cu ceea ce se intalneste in practica: durere caracteristica de tip angina, absenta unor leziuni coronariene limitative ale fluxului sanguin si excluderea cauzelor necardiace ale durerilor (36). In aceasta categorie ar intra astfel si cazurile, nu rare, fara modificari ischemice ECG sau defecte de perfuzie, la care mecanismul durerii este probabil cresterea anormala a perceptiei durerii cardiace la paciente cu disfunctie microvasculara minima si nedecelabila in clinica ( 32)
Cazurile la care disfunctia microvasculara poate fi demonstrata sunt considerate "angina microvasculara ".
Sindromul X apare in 70% din cazuri la femei postmenopauza. Din pacientii coronarografiati arterele coronare au fost gasite fara leziuni critice la 50% din femei si la 17% din barbati (37 )Durerile apar adesea de mai multe ori pe saptamana si au caracter de angina stabila. Crizele apar nu rar si la repaus si daca sunt repetate si prelungite pun problema diagnosticului de SCA.
Diagnosticul este suspectat la paciente la care se pot exclude cauze necardiace ale durerilor si la care se demonstreaza modificari ischemice la ECG de efort sau defecte de perfuzie la SMP asociata cu stres ergometric sau farmacologic Defectele de perfuzie pot lipsi la unele paciente cu ECG de efort pozitiva (38 ). Pentru diagnosticul de certitudine este necesara coronarografia care demonstreaza artere coronare normale sau absenta leziunilor critice. Dupa ghidul SEC 2006, indicatia coronarografiei in sindromul X cardiac este de clasa IIb (nivel de evidenta C) si are ca obiectiv pe langa excluderea leziunilor critice si efectuarea unui test la acetilcolina pentru eliminarea posibilitatii unui spasm pe trunchiurile principale si evaluarea rezervei de flux dependenta de endoteliu.
Metoda considerata "standardul de aur " pentru functia endoteliala la coronarografie este determinarea fluxului coronarian cu ajutorul ultrasonografiei doppler intracoronariene inainte si dupa administrarea de acetilcolina sau adenozina cu ajutorul careia se determina rezerva coronariana. In mod normal fluxul coronarian maxim creste de 2,5-3 ori in comparatie cu cel bazal. Absenta acestui raspuns indica disfunctia endoteliala si a microcirculatiei coronariene (36).
In practica testul la acetilcolina nu se practica in mod curent, dar descarcarea lenta a trunchiurilor principale dupa injectarea substantei de contrast ("slow flow") este sugestiva pentru disfunctia microcirculatiei (35). La pacienti cu artere coronare cu leziuni necritice se recomanda mai nou ultrasonografia intravasculara si pentru excluderea unor stenoze semnificative (indicatie de clasa IIb/C). Ecografia de stres cu dobutamina desi este o metoda neinvaziva cu sensibilitate si specificitate mare pentru CI, nu este utilizata pentru diagnosticul in sindromul X deoarece da rezultate negative. Explicatia data de Maseri (32) este ca disfunctia microcirculatiei care afecteaza prearteriolele este neuniforma. Ischemia produsa prin acest mecanism poate produce defecte de perfuzie dar nu zone ischemice suficient de mari pentru a determina tulburari de cinetica mai ales ca sunt inconjurate de zone de miocard normal sau hiperfunctional.
Ecocardiografia de repaus are indicatie de clasa I nivel de evidenta C in sindromul X, pentru cercetarea existentei HVS si a disfunctiei diastolice, ambele conditii putand fi asociate cu sindrom X.
O crestere anomala a perceptiei durerii cardiace poate fi cauza sindromului X la pacientii, de regula femei, fara factori de risc, la care disfunctia endoteliala nu poate fi demonstrata iar crizele de angina nu se asociaza de regula cu modificari ischemice sau defecte de perfuzie. Si in aceste forme se considera ca exista un grad de alterare a microcirculatiei care in conditiile hipersensibilitatii la durere produce angina. Existenta acestei forme de angina este sugerata de date destul de solide desi mecanismul ei nu este clar (39).
Tratamentul este probabil si mai dificil decat in formele in care mecanismul dominant este disfunctia microvasculara care poate raspunde la tratament.
Prognosticul sindromului X in ce priveste supravietuirea, este considerat bun, similar cu cel al subiectilor sanatosi. Raspunsul la tratamente care vizeaza disfunctia endoteliala (IECA, statine,masuri nemedicamentoase ,etc) este insa variat. Multi pacienti, mai ales femei, continua sa aiba dureri si solicita frecvent asistenta medicala. Ele au internari si explorari repetate, inclusiv coronarografii, conditii care le afecteaza semnificativ calitatea vietii. In ultimii ani semnificatia prognostica a anginei cu artere coronare normale a fost reconsiderata. Prezenta leziunilor necritice se stia inca din 1986 (registrul CASS ) ca se asociaza cu o supravietuire mai mica decat cea a pacientilor cu coronare nomale (40). Persistenta sub tratament a anginei la femei cu coronare indemne creste semnificativ riscul de evenimente coronariene noi (41),iar demonstrarea disfunctiei endoteliale creste riscul aparitiei aterosclerozei si CI ( )
Diagnosticul diferential al anginei stabile dupa caracterele durerii
si examenul clinic trebuie sa aiba in vedere boli cardiovasculare, digestive, afectiuni ale peretelui toracic, umarului si ale coloanei vertebrale si durerile psihogene.
Bolile cardiovasculare care pot produce dureri cu caracter de angina tipica sau atipica sunt stenoza aortica, cardiomiopatia hipertrofica si cea dilatativa neischemica. Aceste afectiuni au caractere clinice si ECG care permit orientarea diagnosticului si nu constituie pentru specialist o problema curenta de diagnostic diferential al anginei stabile ca forma a CI cronice.
Pacientii cu HTA prezinta nu rar angina tipica sau atipica .HTA fiind factor de risc pentru CI iar asocierea celor 2 conditii fiind frecventa, evaluarea se face in continuare ca si pentru pacientii cu probabilitate intermediara sau mare de CI. In plus disfunctia endoteliala si /sau HVS cu scaderea rezervei coronariene poate produce angina fara leziuni coronariene semnificative (34 ).
Prolapsul mitral poate produce dureri de tip necoronarian: durere prelungita, superficiala, in hemitoracele stang, neinfluentata de activitatea fizica sau nitroglicerina. Deoarece 10-30% din cazuri au modificari ECG constand din inversari de unde T in D II ,DIII ,aVF si mai rar in derivatiile laterale ( ) durerile sunt interpretate adesea ca fiind coronariene. Auscultatia caracteristica si ecocardiografia permite insa diferentierea. Extrasistolele se pot asocia cu o senzatie de disconfort localizat mai ales in zona apicala a inimii, senzatie care poate fi interpretata ca durere ( ). Episoade scurte de tahicardie supraventriculara sau de fibrilatie atriala se pot asocia cu senzatii asemanatoare. Pe de alta parte tahiaritmiile pot produce ischemie si angina a pacienti cu CI. Inregistrarea in durere/disconfort, sau monitorizarea ECG Holter permite de regula orientarea dignosticului.
Afectiunile digestive. Refluxul si spasmul esofagian poate produce dureri retrosternale foarte asemanatoare cu cele din angina .Asocierea unor simptome ca pirozis si regurgitari ca si aparitia lor mai ales la obezi, in decubit,adesea dupa alcool si disparitia lor la ridicarea trunchiului sunt sugestive dar inconstante. Antiacidele pot face sa dispara simptomele si administrarea lor poate permite evitarea extinderii explorarilor. Spasmul esofagian poate apare spontan sau dupa ingestie de alimente reci, este retrosternal, uneori cu iradiere in spate, iar durerea poate ceda la nitroglicerina.
Cazurile neclare pot impune explorarea amanuntita a esofagului (examene radiologice, pH -metrie esofagiana, esofagoscopie,etc.)
Ulcerul peptic este foarte rar confundat cu angina,dar iradierea durerii coronariene in regiunea epigastrica poate fi interpretata ca fiind de cauza gastrica.Un examen gastroscopic permite insa excluderea acestei cauze.
Conditii legate de peretele toracic, umar si coloana cervicala si toracala superioara sunt printre cele mai frecvente cauze ale durerilor toracice necoronariene. Originea durerilor este de regula neclara: nevralgica,musculoscheletala, sau din alte structuri ale partilor moi.
Localizarea durerilor este de regula laterala, in hemitoracele stang, palparea zonei poate accentua durerea, ca si tusea, miscarile respiratorii, ale umarului sau ale coloanei cervicale. Nu rar durerea apare dupa un efort fizic in care a fost solicitata musculatura membrului superior si pectoralii, mai ales la persoane neantrenate si poate fi produsa de o intindere musculara sau bursita.
In sindromul Tietze durerea este centrala, la nivelul unor articulatii condrocostale care pot fi si usor tumefiate, iar palparea lor accentueaza durerea. Durerile au durata lunga nu au legatura cu activitatea fizica si nu sunt reduse de nitroglicerina ci de o medicatie antalgica.Aceste caractere permit incadrarea durerilor ca "necardiace" sau "necoronariene ".
Cauzele psihogene sunt de asemenea foarte frecvente si ridica adesea probleme de diagnostic si de ingrijire. Acest tip de dureri apar in anxietate, atacuri de panica si in depresie,tulburari care se pot asocia.
Sindromul de hiperventilatie este frecvent asociat el declansand sau amplificand tulburarile.
Anxietatea este foarte frecventa, prevalenta ei fiind apreciata la 4 % din populatie si este mai frecventa la femei. Anxietatea poate apare ca raspuns la agenti stresanti (familiali, profesionali, sociali, existenta unor boli,etc). Frica de o boala inexistenta face parte din fobii (nosofobie) iar anxietatea produsa de posibilitatea existentei unei boli cardiovasculare inexistente dar considerata nerecunoscuta, este destul de frecventa .Nu rar frica de cardiopatie ischemica a fost indusa chiar de un medic care a stabilit nedocumentat acest diagnostic. Persistenta convingerii existentei unei suferinte cardiace organice dupa o evaluare corespunzatoare negativa, impune uneori ingrijire psihiatrica. Anxietatea poate fi moderata dar persistenta timp de luni sau apare in crize fara o cauza aparenta, constituind un atac de panica. Manifestarile anxietatii sunt numeroase si variate ( ). Comportarea pacientilor suferinzi de anxietate care sunt consultati pentru dureri toracice poate fi sugestiva: facies anxios, tegumente umede, modul de prezentare a tulburarilor,etc). Anxietatea poate duce in timp la depresie sau invers pacientii cu depresie pot avea episoade de anxietate.
Depresia reactiva la situatii care produc emotii negative puternice se poate asocia cu anxietate si cu dureri toracice. Constientizarea cauzei si tratamentele simptomatice pot rezolva aceste situatii la nivel de asistenta primara sau la medicul internist /cardiolog printr-o evaluare sumara cu rezultat negativ pentru o cardiopatie. Depresia primara, care apare ca reactie disproportionata la unele suferinte somatice sau la alcoolici impun asistenta psihiatrica.
Atacurile de panica au maifestari cardiace mai ales de tip acut, motiv pentru care pun probleme de diagnostic diferential al SCA si mai rar cu CI cronica.Fiind insa asociate adesea cu anxietatea si cu sindromul de hiperventilatie sunt prezentate si la acest paragraf.
Criteriile de diagnostic ale atacului de panica care pun problema diferentierii de angina, rezumate dupa Haterndal ( 47 ) sunt :
Prevalenta atacurilor de panica la pacienti cu durere toracica este de 25 % din cazurile consultate de medicii de familie si intre 9 si 57 % in servicii de cardiologie. Caracterele durerii au fost gasite neischemice in 22 % si de angina atipica intre 34 si 41 % din cazuri, dar durerea poate avea si caracterele anginei tipice . Ca urmare aceasta tulburare pune probleme dificile de diagnostic diferential, si la multi pacienti excluderea CI necesita o evaluare completa. Aceasta conduita este necesara deoarece atacurile de panica apar frecvent si la pacientii cu CI, asociere gasita intre 22 si 27 % atat in leziuni tronculare mari cat si in sindromul X (47 ).
Cu toatre dificultatile amintite recunoasterea atacurilor de panica poate fi facuta de medicul avertizat daca se tine cont de urmatoarele criterii: prevalenta la femei si la varste tinere la care CI este rara, caracterul frecvent atipic sau necoronarian al durerilor si asocierea frecventa a altor tulburari psihice (anxietate, depresie, hipocondrie, fobii). Ameliorarea si rarirea atacurilor de panica prin administrare de anxiolitice are si valoare diagnostica.
Sindromul de hiperventilatie apare ca o consecinta a unei stari emotionale in cadrul anxietatii sau a atacului de panica. Surprinderea pacientului in criza este caracteristica: respiratii frecvente intrerupte de oftat, transpiratii, palpitatii, semnul Chwostek sau chiar spasm carpopedal. Pacientul poate acuza pe langa dureri precordiale, sufocare, parestezii in membre sau periorale si ameteli. Paresteziile si ametelile sunt adesea interpretate ca iminenta de "paralizie" cu rezultat accentuarea anxietatii, a hiperventilatiei si a celorlalte tulburari. In afara crizei, in anamneza au valoare asocierea durerii /disconfortului toracic cu "sufocare" si oftat, parestezii si conditiile conflictuale sau asociate cu emotii intense in care apar tulburarile. In timpul examinarii, observarea pacientului, de regula femeie, evidentiaza respiratii mai frecvente, oftat si semn Chwostek.
Mecanismul de producere a sindromului de hiperventilatie este scaderea Pa CO2 cu alcaloza respiratorie care produce scaderea concentratiei calciului ionizat. Hiperventilatia daca este prelungita, poate produce durere prin tensiune crescuta a musculaturii toracice, fenomen oarecum similar cu " febra musculara ".
Diagnosticul durerilor produse de hiperventilatie poate fi confirmat cel mai simplu prin disparitia lor, ca si a tulburarilor ce o insotesc, prin respiratia timp de cateva minute intr-o punga de hartie sau plastic (aer cu concentratie crescuta de CO2).
Alta metoda este reproducerea simptomelor prin hiperventilatia provocata timp de 2-3 minute. La pacient in criza si cu diagnostic incert se poate apela si la masurarea gazelor sangelui.
Linistirea pacientului cu explicarea cauzei tulburarilor si a masurilor simple care le pot intrerupe, asociate la nevoie cu anxiolitice, duce la disparitia sau rarirea tulburarilor. Etichetarea tulburarilor mentionate ca "spasmofilie " desi frecventa, nu este de regula justificata, ca si tratamentul cu calciu pentru "lipsa de calciu " .
Durerile toracice psihogene sau "functionale" in conditiile mentionate mai sus, mai sunt denumite si "astenie neurocirculatorie " sau "sindrom Da Costa ".Aceste manifestari apar de regula la subiecti tineri, sub 40 ani, mai ales femei.Testele psihologice indica in astfel de cazuri un scor mare pentru anxietate si /sau depresie ( 9).
Caracterele durerii psihogene sunt de regula de tip "necardiac " sau " necoronarian":
Dificultatile interpretarii corecte ale durerii toracice sunt frecvente. Ele tin de pacient, de medic, de caracterul atipic real al durerii ischemice si de asocierea la CI a unor conditii care pot produce dureri "necoronariene".
Factorii care tin de pacient sunt multiplii si pot influenta modul in care pacientul isi descrie simptomele. Nivelul de inteligenta, de educatie si capacitatea de concentrare pentru a da raspunsuri corecte la intrebarile medicului sunt variate. Anxietatea si emotia legata de contactul cu medicul il fac sa fie adesea confuz in relatarea simptomelor.
Pacientii amesteca frecvent simptomele (durere, dispnee, oboseala, etc) sau au scenarii proprii pentru a explica tulburarile (relatia simptomelor cu factori meteorologici, etc). Acest comportament apare de regula la pacienti activi profesional si social si traduce adesea anxietate si dorinta pacientului de a i se spune ca tulburarile nu sunt de natura cardiaca.Uneori caracterul particular, "de constrictie" al anginei nu este considerat ca durere si pacientul poate sustine ca nu are dureri iar unii pacienti nu inteleg sensul termenului de "disconfort" daca sunt intrebati in acest sens. Dificultatile de comunicare pot fi de regula depasite daca medicul explica cu rabdare pacientului sensul intrebarilor care ii sunt puse.
Factorii care tin de medici sunt cel mai des lipsa de rabdare pentru efectuarea unei anamneze concludente si uneori interpretarea eronata a simptomelor descrise de pacient. Medicii cer pacientului sa relateze caracterele durerii/disconfortului toracic prin intrebari precise si succesive la care multi pacienti nu sunt pregatiti sa raspunda.
Pacientul "bombardat " cu astfel de intrebari fie ca da raspunsuri confuze, raspunde "nu stiu " sau daca i se sugereaza un raspuns raspunde afirmativ. Un astfel de exemplu este "durerea care apare la un efort ca mers mai repede sau urcat de scari ?" Raspunsul este da ! . Solutia in astfel de cazuri este reluarea interogatoriului dupa o perioada de timp in care pacientul rememorand intrebarile medicului isi aminteste caracterele durerii si va da raspunsuri concludente.
Caracterul atipic al durerilor/disconfortului este destul de frecvent. Datele din tabelul... arata ca valoarea predictiva negativa a durerilor de tip " necoronarian "este mare la femei sub 60 ani si la barbati sub 40 ani. In decadele 5 ,6 si 7 probabilitatea CI este la aceasta categorie de barbatii de 13 %, 20 % si respectiv 27 % (45 ). Existenta unei CI cunoscute si a factorilor de risc creste probabilitatea la 49 % si respectiv 69 % la barbati. In angina atipica probabilitatea naturii ischemice a durerilor este si mai mare (
Implicatiile practice ale acestor date sunt considerarea probabilitatii naturii ischemice a durerilor "necoronariene " in functie de prevalenta CI la categoria de pacient examinata (varsta, sex, factori de risc) sau chiar CI documentata.
Existenta CI la pacienti cu manifestari evidente de alta afectiune care poate produce dureri toracice. Angina si durerile toracice de alte cauze sunt 2 categorii de manifestari frecvente. Ca atare asocierea lor nu este rara si poate fi derutanta pentru practician. Astfel alternanta de angina tipica/atipica cu suferinte ale peretelui toracic, ale coloanei sau ale esofagului, pune probleme dificile de diferentiere care trebuiesc analizate cu rabdare si tinand cont de categoria de risc a pacientului. Mai mult, atacurile de panica care apar la pacienti cu CI au o prevalenta estimata de 4 % in asistenta primara, de 44 % in servicii de cardiologie si de 55 % in servicii de urgenta ( ). Caracterul durerii in astfel de cazuri este cel mai des de tipul "anginei atipice ". La aparitia atacurilor de panica poate contribui constientizarea riscurilor legate de CI. Ca urmare, recunoasterea de catre medic a atacului de panica nu exclude posibilitatea CI care trebuie avuta in vedere mai ales la pacientii cu risc crescut. Asocierea anginei microvasculare cu atacuri de panica este mai frecventa la femei sub 60 ani.
Incadrarea pacientului intr-o categorie de probabilitate de CI dupa examenul clinic (probabilitatea pretest) sta la baza planificarii modului ulterior de explorare. Daca se tine cont de factorii amintiti mai sus, pacientul este incadrat ca avand probabilitate mica (10 %-20 %), mare (80 %-90 % sau intermediara ( 60% -80 % ) de CI. Nivelul de evidenta dupa care se face aceasta evaluare este "C ", respectiv, consens al expertilor. Acest fapt explica diferentele mari in cadrul aceleiasi categorii de probabilitate si plaja mare, pana la 80 % a probabilitatii intermediare.
ECG de repaus trebuie efectuat la orice pacient cu dureri toracice suspectate de a fi de natura ischemica. Probabilitatea existentei CI creste daca se evidentiaza modificari de repolarizare ST-T nespecifice asociate sau nu unde Q patologice. Pe de alta parte tulburarile de repolarizare au adesea alte cauze si simpla lor prezenta nu semnifica CI. Astfel de modificari pot apare in hipertrofia vetriculara, administrarea de digitala sau unele antiaritmice, tulburari electrolitice, ca hipopotasemia, etc. Aparitia de tulburari de repolarizare noi la compararea unei ECG actuale cu una anterioara are valoare diagnostica. Blocul de ramura stanga, sau de ramura dreapta asociat cu hemibloc anterior stang pledeaza de asemenea pentru existenta CI .
Pe de alta parte trebuie avut in vedere ca la peste 50 % din pacientii cu CI cronica, ECG de repaus este normala (44 ). La jumatate din acestia inregistrarea unei ECG in timpul durerii evidentiaza modificari de tip ischemic. Ca urmare sub nici o forma o ECG normala nu trebuie sa excluda CI .
Metodele de explorare cu scop diagnostic utilizate la pacientii cu dureri posibil coronariene, neinvazive si invazive sunt rezumate in tabelul 8
TABELUL.8
Metodele de explorare cu scop diagnostic la pacientii cu dureri toracice posibil coronariene
|
Neinvazive |
|
ECG de repaus |
|
Radiografia toracica |
|
Angiografia prin tomografia computerizata |
|
ECG de efort |
|
Ecocardiografia |
|
Monitorizarea ECG -Holter 24 ore |
|
Explorari imagistice (nucleare, ecocardiografice ) asociate cu "stres " ergometric sau farmacologic) |
|
Invazive : coronarografia |
Probabilitatea pretest si categoria de risc a pacientului
Alegerea metodelor de evaluare in functie de probabilitatea pretest a existentei CI se face in principiu dupa raportul cost/eficienta si risc/beneficiu, dar se tine cont de dorinta pacientului informat in prealabil si de natura profesiei acestuia. De exemplu la pacienti cu probabilitate mica de CI care raman preocupati si anxiosi de posbilitatea existentei bolii si dupa o proba de efort negativa, recurgerea la teste imagistice de stres ca ecocardiografia sau metodele radioizotopice ,care au o predictie negativa foarte mare, linisteste de regula pacientul. La pacienti care presteaza eforturi fizice mari, cu profesii ca piloti de avion, de autocare de cursa lunga sau alte conditii in care un accident coronarian acut poate avea consecinte asupra sigurantei publice, se recurge adesea si la coronarografie chiar daca probabilitatea CI este mica. Aceeasi atitudine este justificata si la persoane foarte active, cu responsabilitati mari si care calatoresc mult (politicieni, oameni de afaceri etc.) si la pacienti care cu toata explorarea neinvaziva negativa apeleaza frecvent la servicii de urgenta pentru dureri considerate coronariene. Situatiile mentionate mai sus sunt exceptii. La majoritatea pacientilor se tine cont de raportul cost /beneficiu si risc/beneficiu mentionat al metodelor de evaluare si de riscul rezultatelor fals pozitive care pot avea efecte foarte negative asupra pacientului. Un exemplu de acest fel este efectuarea unei probe de efort la o femeie sub 50 ani cu dureri de tip evident "necoronarian "si cu ECG de repaus normal.Probabilitatea CI pretest fiind in astfel de cazuri de 2-3 %, probabilitatea dupa un test chiar pozitiv ramane tot foarte mica dar duce adesea la extinderea explorarilor cu consecinte economice si psihologice negative asupra pacientei. Intr-un astfel de caz conduita cea mai rationala ar fi fost linistirea pacientei, eventual administrarea unui anxiolitic si neefectuarea probei de efort.
La pacientii cu predictie pretest mare de CI (80-90% ), din testele neinvazive este indicata in absenta contraindicatiilor, proba de efort pentru evaluarea severitatii CI si a tolerantei la efort.Rezultatul probei nu influenteaza de regula diagnosticul ci prognosticul si selectia tratamentului conservativ sau de revascularizare.
Explorarile neinvazive. Valoarea ECG de repaus a fost discutata mai sus. Efectarea ei este indicata la toti pacientii la care durerea toracica nu are o cauza necardiaca evidenta si daca este posibil,chiar in timpul durerii (ambele conditii au indicatie de clasa I,cu nivel de evidenta B)
1. Radiografia toracica
Radiografia toracica este recomandata la pacienti cu simptome sau semne de insuficienta cardiaca, posibila leziune valvulara, boala pericardica sau disectie/anevrism aortic (indicatie de clasa I, nivel de evidenta B). La pacientii cu manifestari de boala pulmonara indicatia este de clasa II a (nivel de evidenta B), existenta unei boli pleuropulmonare putand fi o explicatie alternativa a durerii toracice. La alti pacienti, indicatia este de clasa IIb cu nivel de evidenta C .
In practica o radiografie toracica este recomandabila la toti pacientii la care se va face o proba de efort deoarece examenul poate evidentia o ectazie aortica de cauza aterosclerotica, conditie de care se poate tine cont pentru nivelul cresterii TA sistolice in cursul probei. Desi rar, o aorta ascendenta dilatata poate fi semn de sindrom Marfan. In plus examenul radiologic poate evidentia o suferinta pulmonara asimptomatica de care trebuie sa se tina cont in indicatia si a modul de efectuare a probei de efort.
2. Angiografia cu ajutorul tomografiei computerizate cu sectiuni multiple ("multi- slice ")
Metoda utilizeaza si substanta de contrast si metode complexe de prelucrare a imaginilor, ea fiind metoda cea mai promitatoare de evaluare neinvaziva a anatomiei coronariene ( ). Utilizarea este inca limitata si are indicatie de clasa II/b/C la pacienti cu probabilitate mica de CI dar cu teste de efort sau imagistice de stres neconcludende.
3. ECG de efort
ECG de efort este metoda cea mai utilizata pentru diagnosticul unei obstructii coronariene semnificative la pacienti cu predictie pretest intermediara, apreciata ca atare dupa varsta, sex, si simptome, inclusiv la pacienti cu BRD complet si subdenivelari ST< 1 mm la repaus (indicatie de clasa I ,nivel de evidenta B). Pacientii suspectati de angina vasospastica au indicatie de clasa IIa si nivel de evidenta C.
Pacientii cu predictie pretest mare sau mica dupa varsta, sex si simptome au indicatie de clasa IIb. Cauzele incadrarii pacientilor cu conditiile amintite in aceasta clasa de indicatie vor fi prezentate mai jos. In aceiasi clasa de indicatie si de evidenta intra pacientii cu subdenivelari ST la repaus sub tratament cu digoxina sau la cei cu HVS.
Nu au indicatie pentru proba de efort ("indicatie de casa III") pacientii cu urmatoarele anomalii ECG de baza: sindrom de preexcitatie (WPW ), ritm ventricular electrostimulat, subdenivelari ST > 1 mm, BRS major si pacientii cu CI documentata prin antecedente de IMA sau cu confirmare angiografica.La aceasta ultima categorie proba de efort poate fi indicata pentru evaluare functionala si prognostic.
Riscurile legate de proba de efort. Metoda este sigura daca se efectueaza in conditii corespunzatoare si se respecta contraindicatiile. Rata accidentelor grave legate de explorare este apreciata la ≤ 1 caz de IMA sau deces la 2500 proceduri (48)
Contraindicatiile absolute si relative ale probelor de efort sunt rezumate in tabelul 9. (
TABELUL 9
Contraindicatiile probelor de efort
|
.Absolute |
|
IMA in primele 2 zile |
|
Angina instabila care nu a fost stabilizata sub tratament |
|
Aritmii simptomatice sau asociate cu alterare hemodinamica |
|
Stenoza aortica severa simptomatica |
|
Insuficienta cardiaca simptomatica si necontrolata sub tratament |
|
Embolie / infarct pulmonar |
|
Miocardita sau pericardita acuta |
|
Disectie aortica |
|
2.Relative (beneficiile oferite de test pot fi in unele cazuri mai mari decat riscurile ) |
|
Stenoza de trunchi principal coronarian stang |
|
Stenoze valvulare moderate |
|
Diselectrolitemii |
|
HTA severa ( >200 si /sau >110 mm Hg ) |
|
Tahiaritmii sau bradiaritmii |
|
Cardiomiopatie hipertrofica sau alte forme de obstructie a tractului de ejectie |
|
Bloc A-V de grad inalt |
|
Alterare fizica sau mentala care impiedica efectuarea unei probe de efort corespunzatoare |
Probele de efort au avantajul ca pot fi efectuate in orice spital, incepand de la cel orasenesc, in policlinici de stat sau private cu conditia existentei unui personal competent si a echipamentului corespunzator (
Metodologia probei de efort. Proba trebuie efectuata in prezenta a cel putin 2 persoane: 1 medic instruit (cardiolog, internist) care o supervizeaza (monitorizarea ECG, frecventa cardiaca, TA si starea clinica,inclusiv eventuale dureri toracice), decide intreruperea testului si poate la nevoie sa efectueze proceduri de resuscitare si 1 tehnician de asemenea instruit, care asigura o colectare corespunzatoare a datelor si poate interveni competent la aparitia unui incident.
Locul efectuarii probei este de regula un departament de explorari al unui spital. Testul poate fi efectuat si in cabinete de ambulator daca exista dotare pentru interventii in caz de aritmii maligne, hipotensiune severa sau chiar stop cardiac (O 2, defibrilator, trusa de asistare a ventilatiei, medicamente, facilitati de perfuzie etc.)
Informarea si instruirea pacientului asigura cooperarea acestuia,care este indispensabila pentru desfasurarea probei. Pacientul trebuie informat in prealabil asupra scopului si modului de desfasurare a probei si la ce simptome se poate astepta (angina, dureri musculare la membrele inferioare, epuizare, ameteli ,etc ). Se face de asemenea o instruire in care se recomanda mentinerea constanta a prestatiei (pedalare sau mers), descrierea simptomelor si oprirea probei numai la comanda medicului. Disponibilitatea unei scari Borg care permite evaluarea de catre pacient a tolerantei efortului (de la extrem de usor la foarte greu, cu 8 trepte intermediare), ajuta medicului in alegerea duratei si intensitatii efortului).
Parametrii monitorizati in cursul probei sunt ECG, frecventa cardiaca,TA si starea clinica. Inregistrarea ECG se face in decubit, inainte de inceperea probei, in fiecare minut al probei, de preferat in derivatiile precordiale si tot in fiecare minut timp de 10 minute dupa terminarea probei, cand se inregistreaza si derivatiile periferice. Cel putin o derivatie ECG este monitorizata tot timpul probei. Frecventa cardiaca pe ECG, de regula afisata automat pe monitor si TA se masoara conventional in fiecare minut.
Pacientii care au facut o proba pozitiva se monitorizeaza pana la revenirea ECG la aspectul de baza, spontan sau dupa administrare de nitroglicerina.
Definitia efortului maxim. Din punct de vedere fiziologic, efortul maxim este limitat de atingerea debitului cardiac maxim care poate asigura cresterea consumului de O2 muscular. Aceasta se realizeaza in conditiile redistribuirii sangelui prin vasodilatatie maxima in musculatura in travaliu si inima si vasoconstrictia viscerala, renala si cutanata, cu mentinerea circulatiei cerebrale. Plafonarea dupa cresterea progresiva in timpul efortului a consumului de O2 se coreleaza strans cu cresterea maxima a DC si defineste efortul maximal.
Probele de efort asociate cu consumul maxim de O2 (teste de efort cardiorespiratorii) permit calculul echivalentului metabolic al efortului (MET),1 MET fiind egal cu consumul de O2 la repaus echivalent cu 3,5ml O2 /1 kg greutate corporala/ minut. Impartirea consumului de O2 masurat la 1 MET permite cunoasterea numarului de MET realizati. Exista tabele care arata echivalenul in MET al diverselor activitati cotidiene sau sportive de agrement.Testele cardiorespiratorii nu se folosesc curent pentru explorarea pacientilor cu dureri toracice, ele fiind insa metode foarte fidele de evaluare a severitatii si prognosticului insuficientei cardiace.
In practica intensitatea efortului se apreciaza in functie de tipul efortului prestat, la bicicleta ergometrica sau la covorul rulant.
Bicicleta ergometrica este utilizata mai ales in Europa si are avantajul ca necesita un spatiu mai mic si permite o inregistrare mai buna a ECG in derivatiile precordiale. Dezavantajul metodei este ca nu toti pacientii pot pedala corespunzator datorita unor invaliditati sau din lipsa de experienta. In ultimul caz pacientul poate fi invatat intr-o sedinta premergatoare probei. Bicicleta este calibrata in watts corespunzand la kg forta /metru / minut (kpm), 1 wat fiind egal cu aproximativ 6 kpm.
La bicicletele mecanice se stabileste programul, care la o turatie constanta, determina o crestere a sarcinii la 2 sau 3 minute cu 25 sau 50 watts. Turatia optima de pedalare este de regula de 60 /minut dar ea poate fi modificata dupa preferinta pacientului. Sarcina cu care se incepe si treptele de crestere se aleg in functie de varsta, de activitatea fizica anterioara, si de nivelul de efort la care apare angina. Inaintea fiecarei cresteri de treapta se inregistreaza ECG, se masoara TA si FC.Spre deosebire de covorul rulant, sezutul in seaua bicicletei elimina din efort greutatea pacientului. Consumul de O2 in mm/minut este corelat cu sarcina in watts si poate fi apreciat din tabele.
Deoarece cresterea debitului cardiac se face in efort aproape exclusiv prin cresterea FC, adaptarea fiziologica la cresterea treptelor de efort se estimeaza simplu, prin cresterea FC si a TA sistolice care poate ajunge la subiecti normotensivi intre 160 si 200 mm Hg in timp ce modificarile TA diastolice sunt minime. Plafonarea FC indica de regula atingerea debitului cardiac maxim. Cresterea TA sistolice indica mentinerea " umpluta " a unui pat vascular muscular dilatat. Plafonarea si mai ales scaderea TA indica un debit cardiac inadecvat; si daca efortul continua pacientul devine confuz inainte de a face lipotimie. Aceasta situatie este similara cu cea observata la cursele atletice de alergare cand un concurent cade lesinat pe pista. Pe baza acestor date aprecierea intensitatii efortului se face dupa produsul TA sistolica X FC. In clinica, pentru simplificare, rezultatul care are 5 cifre se imparte la 100. De exemplu un pacientii care la efort maxim are FC de 160 b/m si TA sistolica de 190 mm Hg are produsul FC X TAS =30.400, care impartit la 100 este 304 .
Pragul minim de 250 al produsului FC X TAS propus pentru o capacitate normala de efort nu este acceptat din cauza factorilor multiplii care il pot modifica (varsta, antrenament, medicamente,etc),
dar o prestatie intre 250 si 3oo este considerata buna.
Metoda cea mai folosita pentru aprecierea efortului maximal este FC prezisa pretest in functie de varsta. Aceasta se calculeaza simplu dupa formula propusa de OMS (45 ): FC maxima (b/m ) = 220-varsta (in ani). Deviatia standard rezultata din studii ce au comparat formula cu consumul direct de O2 este de 10-12 b/m si pentru multi pacienti estimarea cu ajutorul acestei formule da rezultate prea mari sau prea mici. Urmarirea clinica atenta permite adaptarea individula a FC maxime, iar pentru practica de rutina este utila si se foloseste curent. In general rezultatul probei de efort se raporteaza la procentul atins din FC prezisa .
Covorul rulant este folosit mai ales in SUA si are avantajul ca tipul de efort este comun si il poate efectua oricine. Dezavantajele sunt spatiul mai mare necesar echipamentului, zgomotul produs de aparat si dificultatea de a obtine inregistrari ECG corespunzatoare in timpul efortului din cauza miscarii toracelui. Protocolul Bruce este cel mai utilizat, el solicitand pacientul sa mearga cu o anumita viteza si inclinatie,care se cresc,de regula la 3 minute . Tipul efortului difera de cel cu bicicleta deoarece sarcina include si greutatea pacientului. Consumul de O2 in ml/kg/min poate fi calculat dupa o formula ( 45).
La probele efectuate la covorul rulant cat si la cele la bicicleta pacientul trebuie sa fie instruit sa nu stranga barele de sprijin, respectiv ghidonul deoarece produce un efort izometric care nu poate fi cuantificat, dar care poate altera rezultatul mai ales prin cresterea TA.
Indicatiile de oprire a probei de efort sunt absolute si relative.
Indicatiile absolute dupa ghidul ACC/AHA de angina stabila sunt:
Indicatiile relative sunt ( 45 ) :
Desi considerate "indicatii relative", la aparitia acestor manifestari este mai sigur sa se intrerupa proba. La oprirea probei de efort este bina ca pacientul sa mearga sau sa pedaleze usor cu sarcina 0 cateva secunde dupa care este culcat pe pat pentru inregistrarea ECG. Evitarea opririi bruste a efortului previne hipotensiunea asociata adesea cu prelipotimie produsa de intreruperea brusca a stimularii simpatice intense din cursul efortului.
Rezultatul probei de efort trebuie sa cuprinda simptomele, raspunsul hemodinamic, capacitatea de efort, si modificarile ECG.
Durerea toracica este simptomul principal cercetat in cursul si dupa efort. Dupa caracterele ei durerea se clasifica tot in angina tipica, atipica sau durere necoronariana. Aparitia unei dureri tipice, similare cu cea acuzata de pacient in activitatea uzuala are valoare diagnostica mare. Asocierea modificarilor ECG de tip ischemic creste probabilitatea CI si in cazul durerilor atipice sau de tip necoronarian ( tabelul4. )
Celelalte simptome care impun oprirea probei mentionate mai sus, indica un debit cardiac inadecvat.
Raspunsul hemodnamic la efort se apreciaza prin FC, TA sistolica si produsul lor. La majoritatea pacientilor FC prezisa sau 85 % din ea se obtin intre 6 si 12 minute.
FC care creste foarte repede in raport cu sarcina, este frecvent observata la subiecti deconditionati, dar poate apare si in anemii si in disfunctie ventriculara. O crestere rapida a FC si a TA o data cu inceperea efortului este observata la persoane anxioase. In astfel de cazuri continuarea efortului se face cu raspuns corespunzator al TA si FC. FC ce nu creste corespunzator cu cresterea sarcinii si nu atinge FC prezisa, este denumita "incompetenta cronotropica " si are drept cauza, daca se exclude tratamentul betablocant adrenergic, boala de nod sinusal iar dupa unele observatii ar fi semn de CI si de prognostic defavorabil ( 45 ).
O alta categorie de subiecti care nu este mentionata in literatura o constituie fostii sportivi de performanta la care uneori FC prezisa fie ca nu poate fi atinsa sau durata efortului pentru o crestere a FC si a TA este foarte lunga. In astfel de cazuri sarcina cu care se incepe proba si treptele de crestere a sarcinii trebuie sa fie mai mari.
Capacitatea de efort se apreciazs in practica dupa procentul din FC prezisa care a fost realizat si dupa produsul TAS x FC. Aprecieri mai exacte se pot face comparand prestatia pacientului cu tabele care indica prestatia normala pentru varsta si sex.Factori limitativi ai capacitatii de efort ce nu tin de functia inimii sunt arteriopatiile membrelor inferioare, boli ortopedice, neurologice, disfunctii ventilatorii in boli pulmonare si lipsa de motivare si de cooperare a pacientului.
Probele de efort sunt limitate de simptome sau de ischemie semnificativa pe ECG. Ca atare capacitatea de efort are si valoare prognostica. Ischemia aparuta la efort mic indica o suferinta coronariana severa, multivasculara, sau de trunchi stang principal si constituie un argument pentru tratament de revascularizare. La subiecti cu conditie fizica foarte buna, ischemia evidenta asimptomatica impune oprirea probei chiar daca pacientul ar dori continuarea ei. La pacienti cu predictie pretest intermediara, in absenta semnelor de ischemie in cursul probei, se tenteaza proba maximala. Un rezultat negativ face ca probabilitatea post test de CI sa fie foarte redusa ( tabelul 10)
Probe submaximale 75-85 % din efortul maximal se fac la un pacient cu CI cunoscuta, de exemplu pentru program de antrenament fizic, sau dupa revascularizare in conditiile aparitiei unor dureri atipice si fara modificari ECG de repaus concludente.
Modificarile ECG de tip ischemic sunt criteriul obiectiv cel mai solid de test de efort pozitiv.
Pentru obtinerea unei ECG interpretabile, modul de plasare si fixare a electrozilor este deosebit de important.Electrozii pentru derivatiile periferice neputand fi plasati pe membre , la probele cu bicicleta ergometrica ,se fixeaza pe trunchi , in fosa supraspinoasa pentru electrozii de pe membrele superioare si in regiunea lombara cei pentru membrele inferioare. In aceste pozitii derivatiile periferice nu se interpreteaza . Imediat dupa terminarea probei electrozii periferici vor fi plasati conventional cu pacientul in decubit. Electrozii precordiali se fixeaza in pozitiile corespunzatoare dupa prepararea pielii, iar la nevoie se rade parul. In timpul probei pacientul este instruit sa-si miste cat mai putin toracele .
Echipamentele moderne dispun de sisteme computerizate care analizeaza automat denivelarile ST si le cantitifica . La aparatele conventionale masuratorile se fac cu ajutorul abacelor sau vizual.
Modificarile ECG ischemice sunt subdenivelari si rar supradenivelari ale segmentului ST (fig ? ) .Subdenivelarea este semnificativa daca are o amplitudine ≥1 mm (0.1 mV la calibrare corespunzatoare a aparatului ) la 60- 80 ms de pnctul J si este prezenta la complexe succesive . Subdenivelarile ascendente care pleaca din punctul J si sunt sub 1mm la 80 ms nu sunt considerate patologice (fig ).
Subdenivelarile de tip ischemic sunt de tip lent ascendent , orizontale sau descendente asociate sau nu cu unda T bifazica sau negativa . Adesea aceste tipuri de modificari apar izolat sau succesiv in cursul sau dupa terminarea probei.
Supradenivelarile sunt rare si semnifica ischemie transmurala . Ele pot apre la complexe cu Q patologic la pacienti cu IMA cunoscut in antecedente sau dupa o unda R .
Modificarile ECG apar de regula in cursul efortului si sunt asociate sau nu de durere.La 10 % din cazuri ele apar numai pe inregistrarile facute dupa terminarea efortului ,motiv pentru care ECG trebuie inregistrat din minut in minut , minimum 6 minute. Durata modificarilor ischemice dupa incetarea efortului este de regula intre 2 si 6 minute ,dar aspectul bazal poate apare si dupa 10 minute
Subdenivelarile ST neasociate de durere pot fi produse de ischemie silentioasa . Aceasta probabilitate este cu atat mai mare cu cat subdenivelarea ST este mai ampla ( tabelul 12) . Daca subdenivelarea este ≥ 1 mm probabilitatea este de 70 % iar daca este ≥ 2mm probabilitatea creste la 90 % .(48)
Absenta modificarilor de repolarizare specifice la pacient cu CI ( rezultat fals negativ ) pot apare daca efortul nu a fost suficient de intens , sau a fost efectuat sub medicamente ca betablocante ,nitrati sau antagonisti de calciu.
Modcificari ST-T de alta cauza de cat ischemia care pot apare in cursul unei probe de efort (rezultat fals pozitiv ) ,sunt rezumate in tabelul
TABELUL 11
|
Alte cauze de cat ischemia miocardica care pot produce subdenivelari ST la proba de efort |
|
Digitala |
|
Hipopotasemia |
|
Anemii |
|
Hiperventilatia |
|
Prolapsul de valva mitrala |
|
Hipertrofia VS |
|
Blocul de ramura stanga |
|
Sindromul de preexcitaie |
|
Valvulopatii mitrale sau aortice severe |
|
Cardiomiopatii |
|
Hipoxie severa |
Conditii care nu permit o interpretare coresta a ECG de efort sunt BRS , subdenivelari ST> 1mm pe ECG de repaus si ritmul ventricular electrostimulat . In aceste situtatii sunt indicate metodele imagistice asociate cu stress ( ECO, sau SMP ) ca prima treapta de evaluare neinvaziva.
Alte modificari ECG propuse pentru evidentierea ischemiei la efort sunt analiza subdenivelarilor ST in functie de FC ,modificarile de amplitudine ale undei R , aparitia undei U in unele derivati ,etc.Desi pe grupe mari de pacienti rezultatele au fost promitatoare la cazuri individuale ele s-au dovedit greu de interpretat si nu sunt folosite curent in practica .
Rezultatul probei de efort pentru predictia riscului de evenimente cardiovasculare
Rezultatul probei de efort in diagnosticul CI poate fi pozitiv , negativ sau neconcludent .
Testul pozitiv asociaza subdenivelare ST si angina. Prezenta doar a unei subdenivealrii > 1 mm, fara durere , la o proba care se mai continua dupa aparitia modificarii ECG care se si accentuiaza este considerata ischemie silentioasa. La barbati semificatia clinica a acestei forme de ischemie este similara , cu cea a asocierii modificarilor ECG si durerii .
La femei interpretarea este mai dificila deoarece modificari de repolarizare pe ECG de efort pot apare si in absenta CI (rezultat fals pozitiv ).In astfel de cazuri predictia post test se face individualizat ca fiind pozitiva sau intermediara
Durerea neasociata cu modificari ECG este considerata test pozitiv mai ales la barbati daca are caractere de angina tipica sau atipica . Si in acest caz probabilitatea CI este mai redusa la femei .Dureri cu caractere necoronariene nu sunt considerate ca indicand CI .Exceptie fac pacienti cu CI confirmata la care natura ischemica a durerii nu poaten fi exclusa.
Testul de efort negativ este considerat ca atare in absenta modificarilor ECG si a durerii , cu conditia ca intensitatea si durata testului sa fi fost suficienta (≥ 90 % din FC prezisa pentru varsta ) si > 6 minute.
Testul neconcludent este considerat cand subdenivelarile ST sunt < 1 mm, durerea este de tip necoronarian , mai ales cand pacientul intrerupe proba prea repede din cauza epuizarii fizice sau a necooperarii .
Probabilitatea post test de CI . Interpretarea probei de efort nu se face numai ca test pozitiv sau negativ , ci se tine cont de posibilitatea rezultatelor fals pozitive si fals negative, de sensibilitatea ,specificitatea ,predicita pozitiva sau negativa a testului. Acesti factori depind de principiul Bayesian care aplicat la aceasta problema ,sustine ca probabilitatea existentei CI variaza direct proportional cu prevalenta bolii la categoria de populatie cercetata ( varsta , sex ,) la care se adauga predictia pretest (mica, intermediara, mare) .De exemplu un test pozitiv este frecvent fals pozitiv la o categorie de subiecti cu probabilitate mica cum ar fi femei sub 50 ani , fara facteri de risc si cu dureri atipice ,. Invers , la un pacient cu predictie pretest mare ( barbat peste 40 ani , cu factori de risc si cu angina tipica ) , un test negativ este aproape, sigur fals negativ .
Sensibilitatea si specificitatea apreciata la pacienti la care rezultatul probei s-a comparat cu cel al coronarografiei a fost gasit de 67 %-68% si respectiv 72 % si 77 % . Deoarece rezultatele acestor studii au fost influentate de adresarea pentru coronarografie doar a pacientilor cu reziltate pozitive , specificitatea a fost subestimata .Studii in care pacientii au acceptat ambele investigatii au aratat o sensibilitate de 45%-50 % si o specificitate de 85%-90 % (28,48 ).Rezulta ca testele de efort se caracterizeaza printr-o specificitate mare si o sensibilitate mai redusa.
Tinandu-se cont de toti acesti fractori , tabelul 10.. care ia in consideratie sexul varsta , caracterul pretest al anginei si amplitudinea subdenivalarii ST permite estimarea post test a rezultatului, probei de efort (48,50 ).
Tabelul.10 Probabilitatea post
test de cardiopatie ischemica 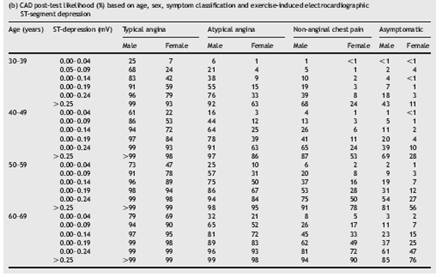
Probabilitatea post test de CI , riscul cardiovascular si luarea deciziilor in ingrijirea pacientilor suspectati de CI Datele din tabelul.11. arata ca rezultatul probei de efort evaluat dupa sex , varsta, amplitudinea denivelarii ST si caracterul durerii toracie pre test este exprimat ca probabiltate in valori continue .Daca se adauga aparitia dureii si caracterul ei in timpul probei , dupa test pacientii pot fi impartiti ca avand tot probabilitate mica , mare sau intermediara.
Predictie negativa mare o au mai ales femeile cu dureri"neanginoase " si cu subdenivelari ST < 1 mm , chiar si la categoria sub 60 ani. , sau sub 50 ani si cu subdenivelari ST sub 1,5 mm , ca si cele cu angina atipica si cu amplitudinea subdenivelarii sub 1,5 mm .Si femeile cu angina tipica si cu denivelare ST sub o, 5 mm au o probabilitate foarte mica de CI. La aceata categorie de paciente extinderea explorarilor nu este de regula necesara .
La barbati probabilitatea mica ( ≤ 10 % ) se considera la cei cu dureri "neanginoase " , cu subdenivalari ≤ 1 mm si cu varsta sub 50 ani , ca si la cei cu angina atipica ,sub 40 ani si cu denivelari ≤ 0,5 mm . Deoarece posibilitatea probelor fals negative este mai mare de cat la femei , mai ales la barbatii peste 40 ani , conduita ulterioara se ia individulaizat ( factori de risc , profesie ,dorinta pacientului , etc ).
Predictie pozitiva mare trebuie considerata cea ≥ 80 %.In aceasata categorie intra barbatii cu varsta ≥ 40 ani cu subdenivelari ST peste 0,5 mm si cei intre 30 si 39 ani cu subdenivelari ≥ 1 mm daca se asociaza angina la efort .
Pentru femei o probabilitate similara impune denivelari ST mai mari : 1,5-2,5 mm , in functie de varsta .
Alegerea ulterioara a explorarilor difera la barbati si la femei . La barbati cu indicatie potentiala de revascularizare este indicata coronarografia. Exceptie, fac pacientii care nu au factori de prognostic defavorabil si care ar putea fi tratati conservativ , care refuza procedura sau au comorbiditati care o fac neindicata . Diagnosticul este insa de CI cu angina de efort iar masurile de tratament sunt cele pentru aceasta afectiune
La femei, la care sindromul X si angina microvasculara este frecventa iar manifestarile clinice si la proba de efort care nu pot fi diferentiate de cele produse de stenoze coronariene semnificative , se tine cont de prevalenta CI in functie de varsta. La pacientele peste 60 ani la care prevalenta CI este mare , indicatiile coronarografiei sunt similare cu cele ale barbatilor.Sub 60 ani prevalenta este mai mica si iar cea a anginei microvasculare mai mare. Deoarece pacientele cu angina microvasculara pot fi impartite cu si fara defecte de perfuzie reversibila la scintigrafia miocardiaca de stress , metoda permite evitarea coronarografiei la pacientele fara defecte reversibile .
Predictia intermediara include un numar mare de pacienti , mai ales tineri ( barbati sub 40 ani ,femei sub 50 ani ) , cu dureri atipice sau de tip necoronarian la efort si cu subdenivelari ST de amplitudine mica ( ≤ 1,5 mm ) . La acesta categorie de pacienti alegerea intre imagistica asociata cu stress, coronarografie, tratament conservativ , se ia individual ,dupa factorii de risc, comorbiditati, profesie ,dorinta pacientului ,accesul la metode, etc .
In prezent in interpretarea testului de efort si deciziile asupra conduitei ulterioare nu se tine cont atat de probabilitatea prezentei sau absentei CI cat de categoria de risc vital a pacientului ,respectiv de prognostic (fig ..algoritm ACP ).In acest scop cea mai folosita metoda de evaluare este scorul Duke ,care imparte pacientii in categorii cu risc scazut , mediu si crescut ( tabelul 4 ..v.ACP si fig BW )
Factorii de prognostic derivati din probele de efort In tabelul ..12. modificat dupa Chaitman (45) sunt rezumati factorii de prognostic defavorabil si de boala coronariana multivasculara la o proba de efort pozitiva
TABELUL.11..
Factori de prognostic defavorabil si de boala coronariana multivasculara derivati dintr-o proba de efort.
|
|
|
|
|
|
Pe baza unor date din tabelul.12. Mark si colab au elaborat o formula si o abaca care a fost folosita in baza de date a Universitatii Duke la peste 2800 de pacieneti cu dureri toracice motiv prentru care a fost denumite "scorul Duke la covor rulant " pentru estimarea riscului individual de deces .Valoarea metodei a fost confiramta la pacienti evaluati in spital sau in ambulator , la ambele sexe si a intrat in ghidurile de probe de efort si de evaluare a anginei stabile .
Parametrii utilizati in scorul Duke fiind amplitudinea denivelarii ST , intensitatea anginei si durata efortului sau prestatia in METs ( fig ) dupa protocolul Bruce , acest scor poate fi utilizat si la probele efectuate cu bicicleta ergometrica diferentele in rezultate fiind probabil minime.Faptul ca scorul Duke a fost inclus si in ghidul de angina stabila editat de SEC in 2006 pledeaza in favoarea acestei interpretari .
Formula scorului Duke este :Durata efortului (min ) - (5 x denivelarea ST in mm ) - 4 x indexul de angina la efort )
Angina se clasifica in absenta ( index = 0 ) ,aparuta in cursul efortului ( index =1 ) angina care impune oprirea probei ( indexs = 2 ).
In tabelul .13.. este prezentata probabilitatea supravietuirii la 4 ani si mortalitatea anuala la un lot de pacienti testati ergometric in ambulator pentru suspiciunea de CI .
TABELUL .13
Supravietuirea dupa grupurile de risc bazate pe scorul Duke la proba de efort la covorul rulant (modificat dupa ghid 2002)
|
Grupul de risc (scorul ) |
din pacienti |
Supravietuire la 4 ani |
Mortalitate anuala |
|
Redus (≥ +5 ) |
62 |
0,99 |
0,25 |
|
Moderat (-10 +4 ) |
34 |
0,95 |
1,25 |
|
Mare (< - 10 ) |
4 |
0,79 |
5 |
Pentru simplificarea utilizarii scorului Duke ,Mark si colab au construit o abaca cu ajutorul careia riscul pacientului poate fi estimat mai usor. Abaca si modul ei de utilizare sunt prezentate in figura 7.
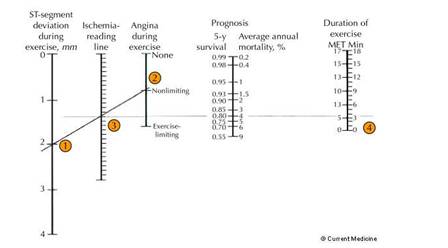
Figura 7.Evaluarea Prognosticului in functie de scorul DUKE
Alegerea modului de explorare ulterioara
recomandat in ghidul ACP adaptat pentru medicii care acorda asistenta primara
(51,52) este prezentat in figura . 
Figura 8. Algoritmul evaluarii prognosticului dupa testul de efort.(dupa ghidul ESC 2006)
4.Ecocardiografia
La pacienti fara CI cunoscuta examenul ecocardiografic are indicatii limitate in diagnosticul durerii toracice suspectate de a fi de cauza ischemica .In practica se intalnesc urmatoarele situatii in care se pune problema efectuarii unei ecocardiografii :
5.Monitorizarea ECG - Holter 24 ore
Studii efectuate cu ajutorul acestei metode au aratat ca pacientii cu angina stabila au numeroase episoade ischemice nedureroare etichetate ischemie silentioasa .Cantificarea perioadelor ischemice dureroase si nedureroase la pacienti cu teste pozitive de efort sau de stress asociate cu meteode imagistice nu au oferit informatii diagnostice sau prognostice suplimentare.
Din acest motiv monitorizarea ECG 24 ore nici nu figureaza in ghiduriele de diagnostic si tratament de angina stabila (52).Exceptie face ghidul SEC editat in 2006(28), in care metoda are indicatie de clasa 1 la pacientii cu angina suspectati de o aritmie (nivel de evidenta B) si cand se suspecteaza angina vasospestica ( indicatie de clasa IIa/C) ( 28 )
La pacientii cu angina Prinzmetal metoda poate fi utila deoarece la o parte din pacienti crizele anginoase produse de spasmul coronarian apar pe artere coronare indemne ,sunt spontane ,iar testul de efort este de regula negativ. Daca modificarile de repolarizare ,de regula supradenivelari ST ,nu pot fi induse de un test de hiperventilatie ,singura metoda neinvaziva de diagnostic ramane monitorizarea ECG -Holter. Conditia unui rezultat concludent este ca pacientul sa prezinte episoade dureroase frecvente in perioada testarii, iar echipamentul sa permita inregistrari de buna calitate. Aspectul caracteristic de supradenivelari ST se asociaza uneori tahicardie ventriculara de regula nesustinuta.
O alternativa la monitorizarea Holter la pacientii suspectati de angina Prizmetal , este utiluzarea unui transmitator telefonic si transmiterea ECG prin telefon la un centru de monitorizare. Metoda are avantajul ca pacientul poate fi urmarit mai multe zile , pe cand monitorizarea Holter este limitata la 1-2 zile.
Scintigrafia miocardica de perfuzie asociata cu strees ergometric sau farmacodinamic
Scintigrafia miocardica de perfuzie cu technetiu se realizeaza prin injectarea intravenoasa a doi izotopi: Tc-99m sestamibi si Tc-99m-tetrofosmin. Ei emit raze gama de 140keV avand un timp de injumatatire de 6 ore. Distributia initiala a izotopului Tc-99m in miocard este proportionala cu fluxul coronarian regional. In timpul primelor 3 ore de la injectare, 30% din Tc-99m este eliminat din cord. Redistributia izotopului este minima din aceasta cauza distributia miocardica a Tc-99m ramane nemodificata de lainjectare timp de cateva ore. Pentru a efectua scintigrafie miocardica de repaus si efort este nevoie de doua injectari separate a izotopului.
Scintigrafia de perfuzie cu thaliu se bazeaza pe proprietatea izotopului de a emite raxe X si Gamma. Are un timp de injumatatire de 74 ore si timp de injumatatire biologic de 58 ore. Acumularea miocardica initiala este direct proportionala cu fluxul coronarian. Imaginile obtinute imediat dupa injectare reflecta distributia initiala dependenta de fluxul regional iar imaginile obtinute dupa 2-24 ore reflecta viabilitatea miocardica.
Imediat dupa injectare, la efort maxim thaliul se acumuleaza rapid in miocardul normal vascularizat apoi este eliminat lent. Dupa 2 ore se elimina 30%, la 4 ore 35%. In prezenta stenozelor coronariene Thaliul se acumuleaza mai lent decat in zonele normal vascularizate acest proces determinand defectele de perfuzie la efort.(29)
Imaginea tomografica SPECT(single photon emision computed tomography) se obtine cu gamma camera rotativa care executa o miscare circulara n jurul pacientului. Imaginile planare multiple sunt reconstituite tridimensional. Sectiunile folosite suntax scurt, ax lung orizontal ax lung vertical. Prezentarea imaginilor pe sectiuni sunt prezentate la repaus si efort pentru o mai buna comparatie. Pentru inerpretarea imaginilor in ax scurt se foloseste cel mai des doar incidenta apicala care reda cavitatea ventriculara. Apexul si baza cordului pot fi analizate in ax lung fara artefacte. Defectul de perfuzie este sigur prezent daca apare in trei incidente consecutive. La femei distributia izotopului poate fi uneori neomogena in absenta unor leziuni coronariene. De aceea imaginile trebuie interpretate cu mare grija pentru evitarea rezultatelo fals pozitive. Scintigrafia planara, inainte de folorea metodei SPECT dadea deseori rezultate pozitive in prezenta unor sani voluminosi. Acest incovenient a fost depasit cu SPECT datorita reconstituirii imaginilor din mai multe planuri.
Pentru cresterea acuratetei diagnostice scintigrafia de perfuzie miocardica este efectuata la repaus si la efort asa cum s-a mentionat anterior.
Testele de efort se impart in farmacologice si nefarmacologice.
Cele farmacologice sunt cu substante vazodilatatoare:adenozina si dipiridamol si inotropice: dobutamina cu sau fara atropina.
Testele nefarmacologice sunt cele la efort cu ergociclul sau covorul rulant.
Testul de efort la ergociclul incepe prin injectarea radiotrasorului, pacientul incepe proba si la 15 minute dupa inceperea probei se porneste achizitionarea imaginilor scintigrafice. Achizitionarea imaginilor de repaus se face intr-o sedinta separata prin injectarea radiotrasorului si colectarea imaginilor dupa 60 minute de la injectie.
De obicei se prefera testul la efort cu ergociclul fiind mai fiziologic.Atunci cand testarea la efort nu este posibila sau pacientul are tulburare de conducere intramiocardica(bloc de ramura stanga)se recurge la testarea farmacologica cu dipiridamol sau adenozina. Testul de efort cu dobutamina serealizeaza in conditii mai restranse mai ales atunci cand pacientul are contraindicatii la dipiridamiol sau adenozina.
Informatiile oferite de SMP sunt diagnostice si prognostice . Aceste informatii care constituie de fapt si indicatia lor , sunt rezumate in tabelul 14
TABELUL 14.
Valoarea scintigrafiei de perfuzie in evaluarea pacientilor cu dureri toracice posibil coronariene.
|
1.Valoare diagnostica la pacienti cu CI nedocumentata |
|
Pacienti cu predictie intermediara dupa testul de efort |
|
Pacienti incapabili sa efectuieze un test de efort din motive ortopedice, neurologice arteriopatie a memebrelor inferioare , de varsta , sau necooperare , |
|
Pacienti cu modificari ECG de repaus care nu permit o interpretare corecta a ECG de efort ( BRS , HVS cu tulburari de repolarizare ,subdenivelari ST asociate cu tratament digitalic ) |
|
Pacienti sub tratament betablocant care nu poate fi intrerupt |
|
2. Evaluarea pacientilor cu CI cunoscuta |
|
Semnificatia fuunctionala a unor leziuni coronariene la limita |
|
Evidentierea unor zone ischemice si localizarea lor dupa revascularizare ( PTCA,graftare ) ,cu valoare in decizia de reinterventie. |
|
Identificarea miocardului viabil si a cicatricilor dupa IMA cu implicatii in decizia de revascularizare a zonelor respective. |
|
Valoare prognostica care este data de posibilitatea evaluarii marimii si numarului defectelor de perfuzie iar daca se face si ventriculografie izotopica se masoara FEVS globala si regionala si numarul de segmente cu tulburari de cinetica . |
Diagnosticul unei CI nedocumentate
Asa cum rezulta din tabelul. 14 metoda este indicata la 3 categorii de pacienti : la pacienti cu predictie intermediara dupa proba de efort , la cei care nu pot efectua o proba de efort sau la care din motivele aratate mai sus ECG de efort este neconcludenta. Aceste ultime 2 categorii de pacienti la care SMP constituie prima treapta de explorare constituie aproximativ 40% din cazurile adresate serviciilor de medicina nucleara in SUA ( 53).
La pacientii cu ECG de repaus normal si test de efort maximal fara denivelari ST , in marea majoritate a cazurilor SMP nu evidentiaza defecte de perfuzie ,motiv pentru care ea nu este indicata ( 53,54) . Totusi , la categorii de pacienti cu prevalenta mare a CI si cu ECG fara modificari specifice la efort maximal , decizia de urmarire , de efectuare a SMP sau a coronarografiei se ia individualizat .
Pacientii cu predictie intermediara dupa testul ergometric sunt fie pacienti cu test pozitiv dar la care prevalenta CI este mica , sau cu rezultat echivoc la testul de efort .La aceste categorii de pacienti , SMP fara defecte de parfuzie permite evitarea coronarografiei care este mai costisitoare si cu unele riscuri.
Aceasta situatie nu figureaza explicit in clasele de indicatie din ghidul ACC/AHA din 2003 (52 ) dar ea este mentionata intr-un tratat de baza din SUA (53) .Explicatia acestei contradictii este probabil accesul mai mare si indicatia mai larga a coronarografiei si consecintele mai mari ale nerecunoatere a unor cazuri cu risc crescut si cu rezultat fals negativ la ECG de efort. In favoarea acestui punct de vedere pledeaza faptul ca in algoritmul recent de evaluare din ghidul ACP de angina stabila se tine cont de riscul vital individual si nu de probabilitatea CI (figura 8).Astfel locul SMP sau al angiografiei este la pacientii cu risc intermediar de deces , la care se apreciaza ca datele asupra diagnosticului si prognosticului sunt insuficiente .
In Romania unde accesul la coronarografie este mai redus , SMP asociata cu stress ergometric sau farmacologic care se poate face in ambulator in cateva centre unde pacientii pot fi adresati , avand valoare predictiva negativa foarte mare permite evitarea coronarografiei .Acest lucru este valabil mai ales la femei sub 60 ani In plus observatii proprii ,care sunt in concordanta cu cele din literatura , arata ca absenta defectelor de perfuzie la SMP asociata cu stress , are prognostic favorabil pe termen lung ( ) SMP asociata cu stress farmacologic la pacienti cu predictie intermedira/mare dupa criterii clinice si ECG de repaus dar care nu pot efecvtua un test ergometric simplu sau la care ECG de efort este neinterpretabila , permite un triaj al cazurilor care au indicatie de coronarografie .
Scintigrafia miocardica de perfuzie la pacienti cu cardiopatie ischemica documentata ofera informatiile diagnostice si prognostice rezumate in tabelul .14 .
Metoda este practicata in seviciile de cardiologie interventionala si de cardiochirurgie pentru luarea decizilor legate de indicatiile si procedeele de revascularuizare . Din acest motiv aceste aspecte nu sunt prezentate in acest material
Ecocardiografia de stres
Ecocardiografia reprezinta investigatia de rutina obligatorie in evaluarea pacientului coronarian in vederea determinarii tulburarilor de cinetica parietala de repaus, a fractiei de ejectie a VS, prezenta sau absenta regurgitarii mitrale sau a revarsatului pericardic.
Foarte frecvent pacientii coronarieni au ecografie de repaus normala. In cursul efortului, dezvoltand ischemie miocardica in diferite zone apar tulburari de cinetica parietala usor de identificat. De aceea ecografia de stress este o metoda foarte utila de detectare a anomaliilor de cinetica parietala induse de efort. Ecocardiografia de stress se poate efectua prin exercitiu fizic, la bicicleta ergometrica sau la covorul rulant sau prin stress farmacologic cu agenti inotropi cu este dobutamina. Cu ajutorul unui computer imaginile de repaus se stocheaza in incidentele dorite si se compara cu aceleasi imagini la efort. Astfel se evidentiaza tulburarile de cinetica parietala induse de ischemie si ameliorarea cineticii unor segmente cu cinetica de repaus alterata.(55) Ecocardiografia este asadar o metoda utila de diagnostic a miocardului hibernant.(56).
Stratificarea riscului dupa evaluarea neinvaziva
Deciziile asupra modului de ingrijire a pacientului dupa bilantul explorarilor neinvazive ( indicatie de coronarografie pentru evaluarea posibilitatilor de revascularizare , tratament conservativ etc ) se iau in functie de riscul individual al pacientului ,care dupa ghidul ACC/AHA 2002 (70) se impart in risc mare ,intermediar si redus .Rezultatele oferite de teste neinvazive care permit incadrarea in aceste clase de risc sunt rezumate in tabelul 15
TABELUL 15
Stratificarea riscului dupa evaluarea neinvaziva
modificat dupa Ghidul ESC 2006)
|
Risc mare( mortalitate anuala > 3 % ) |
|
|
|
|
|
|
|
|
|
|
Risc intermediar ( mortalitate anuala 1 % -3 % ) |
|
1.Disfunctie VS usoara/moderata la repaus ( FEVS :35% -49 % ) |
|
2.Scor Duke intermediar la proba de efort ( -11 < scor <5 ) |
|
3. Defecte moderate de perfuzie la scintigrafia de stress cu thaliu 201, fara dilatare de VS sau fixare pulmonara crescuta |
|
4.Ischemie limitata la ECO-stress cu anomalii de cinetica parietala doar la doze mari de dobutamina si afectand ≤2 segmente . |
|
Risc mic (mortalitate anuala < 1 % ) |
|
|
|
Metode invazive: Coronarografia
Coronarografia continua sa fie standardul de aur in explorarea arterelor coronare pe baza careia clinicianul stabileste diagnosticul si tratamentul adecvat. In urma coronarografiei se evalueaza cardiopatia ischemica, vazospasmul coronarian si anomaliile de artere coronare. Datorita dezvoltarii echipamentelor folosite si materialelor de calitate din ce in ce mai buna, corelate cu tehnica de examinare buna, procedeul a deveni sigur si folosit pe scara larga.
Coronarografia se poate efectua prin doua aborduri :femural si brahial.
Abordul femural presupune punctia arterei femurale, de obicei cea dreapta prin metoda Seldinger. In prealabil se anesteziaza se realizeaza o anestezie locala e preferinta cu lidocaina. Apoi artera este punctionata cu un ac Seldinger . Prezenta sangelui pulsatil confirma punctia arterei . Pe ac este introdus ghidul metalic si avansat in artera femnrala, iliaca si apoi aorta sub control angiografic. Pe ghidul metalic este retras acul de punctie si introdus cateterul de diagnostic. Catererul canuleaza selectiv ostiumul arterei coronare stangi si drepte, existand cate un tip de cateter pentru cele doua artere. (figura
Figura 9. Metoda Seldinger de puncie a arterei femurale.
Prin injectarea substantei de contrast in arterele coronare se vizualizeaza aspectul lor din mai multe incidente. Imaginile obtinute sunt stocate fie pe un film sau un suport digital in functie de tipul de angiograf.(57)
Beneficiile coronarografiei .Pana in prezent coronarografia este singura metoda care permite o evaluarea anatomica a arterelor coronare mari si care ,datorita experientei acumulate de decenii, pemite si aprecierea riscului CI ca si alegerea tipului de procedeu de revascularizare daca este cazul . Informatiile oferte de coronarografie sunt :
1.Gradul stenozei ,care ≥ 70 % sunt considerate semnificative indiferent de artera afectata. Pentru trunchiul coronar stang sunt semnificative stenozele ≥ 50 % ,iar leziunile intre 50 si 70 % pe alte artere , se apreciaza individual in contextul altor caracteristici ale leziunii si ale cineticii miocardului la ventriculaografia de contrast.
2.Alte caracteristici ale stenozei ( lungime , forma lumenului complexitatea leziunii , eventuale imagini de trombi etc ) cu valoare in alegerea eventualelor proceduri de revascularizare.
3.Numarul de artere cu leziuni semnificative ,cu valoare prognostica si in alegerea strategiei de revascularizare .
4.Localizarea stenozelor , proximal sau distal , artera afectata ,cu importanta deosebita fiind trunchiul principal stang si descendenta anterioara stanga, cu leziuni proximale
5.In angina Prinzmetal demonstrarea spasmului coronarian la test de provocare cu ergonovina sau acetilcolina la pacienti cu artere coronare normale sau cu leziuni semnificative (57 )
6. Starea arterei stentate sau a grafturilor la pacienti supusi anterior la proceduri de revascularizare.
7. Masurarea FEVS si a cineticii regionale la cineangiografia de contrast .
7.Valoare prognostica . Combinand gradul stenozei(50 -95 %) , numarul de vase afectate , si interesarea arterei descendente anterioare, mai ales proximal , Smith si colab gasesc la pacientii tratati conservativ , o rata de supravietuire la 5 ani de la 93 % la 59 % Adaugand si criterii ca varsta , date clinice si FEVS autorii obtin o nomograma cu care estimare prognostica este mai exacta (58).
Datele prognostice mentionate ajuta la luarea deciziei de tratament conservativ sau de revaascularizare ( 58 ).
Desavantajele si limitele coronarografiei sunt multiple .
1.Caracterul invaziv al metodei ,care implica riscuri . Desi rare acestea pot fi serioase .
2.Costurile legate de procedura sunt mari . Ele includ echipamentul , logistica speciala , consumabilele ( sonde , substanta de contrast , etc ) pregatirea explorationistilor si a cadrelor medii , etc . Coronarografia este mai scumpa de cat toate explorarile neinvazive uzuale .Aceste metode ,inclusiv cele radioizotopice si ecocardiografia de stres, au raport cost- eficienta favorabil daca prin identificarea cazurilor cu probabilitate mica de CI sau cu risc mic, permit evitarea coronarografiei. Pe de alta parte la pacienti la care examenul clinic si ECG de repaus indica cu mare probabilitate CI si un risc mare , efectuarea coronarografiei ca a 2-a treapta de explorare este eficienta economic doarece explorarea va fi foarte probabil indicata indiferent de rezultatul investigatiilor neinvazive ,aceastea putand fi evitate (59 ).
3. Accesul limitat la coronarografie este consecinta numarului mic de centre in care ea este practicata in raport cu populatia la care metoda ar fi indicata.
4. Semnificatia functionala a unei stenoze coronariene mai ales la limita , nu poate fi apreciata coronarografic , motiv pentru care uneori angiografia trebuie completata cu o explorare izotopica (cercetarea defectelor de perfuzie si de cinetica in teritoriul arterei afectate ) .
5.Coronarografia are sensibilitate redusa in evidentierea trombilor si nu poate identifica placile de aterom nestenozante dar vulnerabile .Majoritatea SCA sunt produse de ruptura unor placi care reduc lumenul coronarian < 50 % ( 60 ) .
Indicatiile coronarografiei pentru stratificarea riscului la pacienti cu angina stabila sunt dupa ghidul ACC/AHA din 2002 si actualizat in 2005(58 ) urmatoarele :
Clasa I
Clasa IIa
1.Pacienti cu disfunctie semnificativa de VS (FE <45 % ) ,
angina clasa CCS I-II,ischemie demonstrabila dar mai putin de cat criteriile de risc inalt la explorarea neinvaziva .( nivel de evidenta C )
2 .Pacienti cu informatii prognostice inadecvate dupa testele neinvazive ( nivel de evidenta : C ).
Clasa IIb
Pacienti cu angina clasa CCS I-II, functie VS pastrata (FEVS > 45% ) , si criterii de risc mai reduse de cat cele de risc inalt la explorarea neinvaziva (nivel de evidcenta C).
Pacienti cu angina clasa CCS III-IV care se amelioreaza sub tratament medical la clasa I-II ( nivel de evidenta C )
Paccienti cu angina clasa CCS I-II dar care sunt intoleranti la terapia medicala corespunzatoare din cauza unor efecte secundare inacceptabile ( nivel de evidenta C) .
Clasa III
1.Pacienti cu angina clasa CCS I sau II ,care raspund la terapia consaervatoare si care nu au semne de ischemie la explorarile neinvazive (nivel de evidenta C )
2.Pacientii care prefera sa nu fie supusi la procedee de revascularizatie miocardica ( nivel de evidenta C )
Din aceste recomandari rezulta ca principala indicatie a metodei este evaluarea necesitatii si a modalitatii de revascularizare miocardica .La aceste recomandari se mai adauga excluderea sau confirmarea existentei CI la 2 categorii de pacienti (57):
La ultima categorie de pacienti, adesea femei , demonstrarea unor artere coronare mari fara leziuni semnificative ,desi nu poate exclude angina microvasculara , are prognostic bun si linisteste unii pacienti la care spitalizarile pentru dureri toracice se reduc sau dispar (61 ).
Evaluarea pacientilor cu durere toracica acuta
Durerea toracica acuta poate fi produsa de ischemie miocardica acuta in cadrul anginei instabile si a SCA , in care intra si IMA , de alte conditii cardiovaculare grave cum este disectia aortica sau embolia pulmonara si de cauze necardiace ( tabelul . . )
Un caracter comun al multora din conditiilor amintite este faptul ca pot avea risc vital sau de afectare cardiaca severa ulterioara .Din acest motiv evaluarea si interventiile rapide si judicioase au consecinte mari asupra prognosticului . Termenii ca "timpul de la usa la ac "( acul pe care se face tromboliza in IMA cu supradenivelare ST ) sau de la " usa la balon " pentru PTCA in SCA cu risc mare , subliniaza ca fiecare minut de intarziere duce la pierdere ireversibila de masa miocárdica si de o evolutie pe termen luna mai defavorabila desi aparent pacientul poate fi stabilizat adesea cu tratament conservativ. Factorul timp are importanta mare si in disectia aortica sau embolia pulmonara .
Ca urmare interventia competenta si rapida a personalului medeical implicat in asistarea durerii toracice acute are un rol decisiv in prognosticul pe termen scurt si lung la acesta categorie de pacienti.
Dupa un studiu efectuat in Scotia,numarul pacientilor cu durere toracica acuta si cu angina prezentati la serviciile de urgenta a crescut dramatic in 15 ani , dar cei cu IMA acut a scazut Asfel, comparativ cu 1986 , in 2000 procentul de barbati cu durere toracica a fost de 47 fata de 28 , pentru angina 22 fata de 13 iar cu IMA 31 comparativ cu 59 Valorile corespunzatoare pentru femei au fost apropiate.Cercetarea mortalitatii la 30 zile a fost redusa pentru angina si "durere toracica " atat in 1986 cat si in 2000 . Riscul de deces pe termen lung a fost insa neasteptat de mare , apropiat de cel pentru IMA atat pentru angina cat si la pacientii etichetati cu "durere toracica (
Aceste observatii care par sa fie valabile si pentru Romania , arata ca numarul pacicentilor cu durere toracica ce solicita asistenta de urgenta este in crestre ,autorii citati vorbind ca in prezent exista o chiar o epidemie . Mai mult , faptul ca prognosticul pe termen lung al pacientilor etichetati ca avand "durere toracica " ,adica durere necoronariana , este apropiat de cel al cazurilor cu IMA , arata ca o parte considerabila din acesta categorie de pacienti au fost de fapt coronarieni .
Datele prezentate subliniaza dificultatile evaluarii la serviciul de urgenta a pacientilor cu durere toracica si necesitatea unei interpretari competente si prudente a pacientilor care nu par sa aiba durere de cauza coronariana .
Fiziopatologia sindromului de ischemie cardiaca acuta este determinata in marea majoritate a cazurilor de evolutia unui proces de aterotromboza dintr-o artera coronara subepicardiaca . Cresterea consumului de O2 (tahiaritmii , tireotoxicoza ) sau scaderea aportului de O2 ca in anemie sau hipotensiune severa asociate cu artere coronare normale sunt rare si se recunosc relativ usor in clinca .
Placile de aterom au un miez moale cu continut bogat in lipide si un acoperis fibros care separa miezul lipidic de lumenul vacular. Aceste placi sunt de 3 tipuri :
1.Placi stabile asimptomatice , care bombeaza putin in lumen producand stenoze < 50 %; ele au un miez lipidic mic, celule inflamatorii putine , continut fibros important si acoperis gros
2 Placi stabile stenozante cu structura similara dar care ingusteaza lumenul arterial > 50 %-70 % ; acest tip de placi produc de regula angina stabila
3.Placi instabile sau "vulnerabile " , cu continut lipidic bogat,celule inflamatoare numeroase si acoperis subtire. Volumul acestor placi nu este mare si nu produc de regula stenoze arteriale semnifivcative dar sub actiune unor factori hemodinamici sau inflamatori se fisureaza , eliberand colagen din miez .Aceste conditii favorizeaza formarea unui tromb , initial predominent trombocitar apoi si fibrinos.Trombul poate fi ocluziv ,producand obstructia completa sau subtotala a arterei.Consecintele clinice ale placii de aterom,in functie de caracteristicile acesteia sunt rezumare in fig ..
,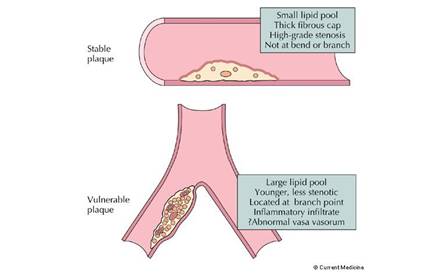
Figura 10. Tipuri de placi de aterom.A.Placa stabila.B.Placa vulnerabila
Consecintele clinice ale placii de aterom in functie de caracteristicele acesteia)
Consecintele formarii trombului intravascular depind pe langa de gradul ocluziei , de circulatia colaterala , de preconditionarea ischemica , starea celorlalte artere si a miocardului si de consumul de O2 in momentul accidentului ( ). Relatia dintre gradul ocluziei , consecintele morfologice in miocard si evolutia permit identificarea a 6 categorii de evenimente .
Obstructia arteriala totala produce de regula necroza ,tablou clinic de IMA si ECG supradenivelare ST iar la o parte din pacienti , fara supradenivelare ST .In absenta supradenivalarii ST riscul de deces este mai mic de cat in IMA cu supradenivelare ST , (o,4% si respectiv 2,2 % la 24 ore ; 3,4% si respectv 4% la 30 zile ) pentru IMA fara si cu supradenivelare ST) , cel de recurenta a IMA mai mare (o,8% vs o,6% la 24 ore si 5,2% vs 4,9% pana la 30 zile ) ( ) in timp ce riscul de insuficienta cardiaca si mortalitatea pe termen lung sunt similare.
Ocluzia totala fara necroza se poate explica prin preexistenta unei circulatii colaterale eficiente .
Figura 12.Ocluzie cronica de artera coronara dreapta cu incarcare colaterala din artera circumflexa.
Aceasta categorie de pacienti au risc mai redus de deces imediat si tardiv si de insuficienta cardiaca .
Ocluzia subtotala poate fi simptomatica sau asimptomatica.Forma simptomatica cu durei la repaus , denivelari ST pe ECG si troponina pozitiva au risc moderat de deces imediat si tardiv si de insuficienta cardiaca .Riscul IMA imediat sau in evolutie este mai mare , fapt explicat de producerea in focarul de tromboza de microtrombi plachetari care produc microembolii si mici infarcte distale
Figura 13.Ocluzia subtotala de artera coronara cu mic tromb trombocitar pe placa de aterom vulnerabila
Forma simptomatica fara denivelari ST are risc foarte redus de deces imediat si de insuficienta cardiaca si un risc moderat de IMA in evolutie si de deces tardiv.
Fisura de placa in forma asimptomatica se asociaza cu un tromb mic care favorizeaza cresterea placii de aterom dar nu are risc imediat . Pe termen lung creste riscul IMA si de deces ( fig 10).
Formele de prezentare si terminologia utilizata in ischemia cardiaca acuta sunt angina instabila, SCA si IMA .Diferentele intre aceste 3 forme nu sunt bine definite mai ales in stadii precoce , ele constituind un continuum clinic care exprima de fapt consecintele unor grade diferite de ischemie.
Pana in anii 80 ischemia miocardica acuta se clasifica in angina instabila si infarct miocardic cu sau fara unda Q dupa crieriile clinice, ECG si enzimatice clasice. Schimbarea terminologiei s-a datorat la 3 factori :
1.Demonstrarea eficientei trombolizei farmacologice numai in IMA cu supradenivelare ST sau in BRS nou instalat Ca urmare IMA s-a clasificat cu si fara supradenivelare ST .
2. Criteriul enzimati reprezentat de CK-MB are o sensibilitate redusa pentru documentarea necrozei mai ales daca aceasta nu este intinsa . Troponina T si I s-au dovedit a avea o sensibilitate mai mare si o relatie mai buna cu prognosticul .Cresteri chiar foarte mici de TC au fost gasite la pacienti cu focare mici si multiple de necroza. Astfel , la multi pacientii cu tablou clinic si ECG sugestiv de ischemie miocardica acuta cu CK-MB normal , care erau incadrarati ca avand angiina instabila , TC crescuta a indicat existenta necrozei si risc crescut .Pe de alta parte TC nu poate fi determinata in majoritatea spitalelor ce interneaza pacienti suspectati de ischemie miocardica acuta ,si chiar in centrele in care este determinat acest biomarker , de la recoltare pana la obtinerea rezultatului poate trece o perioada considerabila de timp.
3.Factorul decizional, in care interventiile trebuie sa se faca rapid , initial dupa un diagnostic provizoriu bazat pe criterii clinice si ECG imediat disponibile si ulterior dupa biomarkerii miocardici si eventual alte metode de diagnostic. Aceasta atitudine este justificata de relatia directa dintre timpul de la debutul simptomelor , masa de miocite care se pierde prin necroza si prognosticul pe termen lung .
Fig
( modificat dupa Antman si colab -)
Figura 14.Sindromul de ischemie miocardica acuta: diagnosticul initial si final ,bazat pe prezentarea clinica ,ECG si biomarkerii miocardici
SCA se clasifica initial cu si fara supradenivelare ST .Aceasta clasificare sugereaza ca ar exista forme de SCA cu supradenivelare ST care nu ajung la infarct. Exista intradevar infarcte "avortate " in reperfuzii terapeutice si poate spontane dar ele sunt rare si pentru practician complica clasificarea .De altfel diferentierea intre SCA cu supradenivelare ST si IMA cu supradenivelare ST nu este facuta explicit nici in ghidurile si materialele in care apare figura cu acesta clasificare. Rezulta ca termenul de SCA se refera doar la pacientii fara supradenivelare ST , cum de altfel se si intampla in practica Ca urmare clasificarea propusa in figura 14 consideram ca este mai simpla si mai apropiata de ce se intalneste in practica .
Diagnosticul initial si final . Initial , pe baza datelor clinice si ECG se stabileste diagnosticul de SCA sau IMA cu supradenivelare ST .La pacientii cu SCA se administreaza aspirina si se recolteaza cat mai repede sange pentru biomarkerii miocardici .In functie de intervalul de timp de la debutul simptomelor pana la admisia intr-un derviciu de urgenta , in IMA cu STEMI se efectuiaza tromboliza farmacologica in absenta contraindicatiilor , sau PTCA Aceste interventii au eficienta maxima in primele 3 ore ( ) .Pacientii cu SCA si cu simptome persistente trebuiesc monitorizati ECG ,cu inregistrari la 10-15 minute deoarece pot desvolta IMA cu supradenivelare ST (indicatie de clasa 1,grad de evidenta C( In SCA care se mentine fara supradenivelare ST se incepe farmacoterapia specifica iar la cazuri selectionate si in functie de accesibilitate , PTCA.
Dupa obtinerea biomarkerilor miocardici pacientii cu SCA fara supradenivelare ST si cu markeri negativi sunt incadrati ca avand angina instabila.Acest diagnostic este justificat doar cand este disponibil si rezultatul negativ al troponinei. In absenta posibilitatii determinarii troponinei ,situatie din pacate frecventa in Romania , la pacientii cu durere prelungita si modificari ECG importante , mentinerea diagnosticului de SCA este probabil mai potrivita.
Pacientii cu fara supradenivelare ST si unda Q dar cu markeri pozitivi , sunt incadrati ca avand IMA fara unda Q .Este de mentionat ca in evolutie ,la aproximativ 25 % din cazuri va apare unda Q.( ).
La pacientii cu STEMI si cu markeri pozitivi , unda Q apare la 75 % din cazuri iar diagnosticul va fi de IMA cu unda Q . La restul pacientilor nu va apare unda Q . Trebuie avut in vedere ca interventiile rapide de revascularizare pot evita necroza , rezultand asa zisul IMA " avortat " ( 67,68,69 ).
Examenul clinic in angina instabila si in infarctul miocardic acut
Angina instabila are urmatoarele forme de prezentare clinica dupa ghidul ACC/AHA 2002 ( 70)
Caracterele durerii toracice in angina instabila au asemanari si deosebiri cu cele din angina stabila
La pacientii prezentati la un serviciu de urgenta din SUA Henrikson si colab au gasit ca raspunsul la NG sublingual a avut , o sensibilitate de 35 % si o specificitate de 59 % pentru natura coronariana a durerii ( Ca urmare ,valoare diagnostica a raspunsului la nitroglicerina sublingual a fost considerata modesta.In editorialul care insoteste articolul , Gibbons explica aceste rezultate prin faptul ca mecanismul durerii in SCA este diferit de cel din angina stabila unde raspunsul la nitroglicerina isi pastreaza valoarea diagnostica( 31 )
Prezentarea atipica este frecventa la varstnici, la femei si diabetici , la care disconfortul/durerile sunt similare cu cele din angina stabila dar de data recenta si frecvent spontane .La aceasta categorie de pacienti accidentul poate fi complet nedureros.
Factori asociati sugestivi pentru angina instabila sunt varsta , peste 60 ani , sexul masculin , istoric frecvent de CI documentata
(IMA, angina stabila ,interventii de revascularizare),factori de risc, mai ales diabet zaharat ) si semne de arteriopatie periferica ( sufluri , puls diminuat sau absent la arterele membrelor inferioare. ( 70)
ECG in angina instabila prezinta subdenivelari ST si negativari de unda T la 50% din cazuri.Subdenivelarile noi ≥ o,5 mm au valoare diagnostica si prognostica mare.La 629 pacienti cu angina instabila din trialulu TRIM, s-a gasit o relatie semnificativa intre subdenivelarile ST la admisie si amplitudinea lor si evenimentele cardiovasculare la 30 zile (deces, IMA si angina refractara) in comparatie cu pacientii fara astfel de modificari . Prezenta numai a unor unde T negative are specificitate mare pentru ischemie acuta si valoare prognostica daca sunt noi si o amplitudine ≥ 3 mm. Aparitia in evolutie a unor unde T negative chiar de amplitudine mai mica are in context valoare diagnostica.Pe de alta parte , unde T negative de fond se pot pozitiva in cursul unui episod ischemic (pseudonormalizarea undelor T ) iar aspectul ECG sa apara normal la un pacient in plina durere. Repetarea ECG dupa cedarea durerii evidentiaza acest aspect si evita nerecunoasterea ischemiei miocardice acute.
Durerea in IMA este de regula foarte intensa, retrosternala ,pe o arie toracica mare si cu iradierile caracteristice durerii ischemice (figura 4).Initial , intensitatea durerii este adesea moderata se accentuiaza progresiv.Acest caracter "crescendo " al durerii este sugestiv pentru IMA Localizarile in umeri, interscapular si epigastric nu sunt frecvente dar pot duce la dignostice eronate .Descrierea durerii este de constrictie, de zdrobire ,mai rar de lovitura de cutit sau arsura .Durerea retrosternala este adesea sociata cu durere pe marginea ulnara a antebratului stang , pumn si degete .
Durata durerii este de regula peste 30 minute ,putand dura ore. La unii pacienti care au avut angina stabila durerea este asemenatoare dar mai prelungita .In cazul evolutiei naturale durerea se atenuiaza treptat in primele 24 -48 ore .Disparitia brusca a durerii este observata in reperfuzie,iar reaparitia ei sugereaza reocluzie si ischemia unei zone de miocard viabil (71 ) .
La femei simptomele de IMA se caracterizeaza prin frecventa mai mare a direrilor dorsale, in umeri, mandibula si epigastru, asocierea mai frecventa a greturilor si varsaturilor si mai rar a transpitatiilor Oboseala extrema ,palpitatiile si dispneea se pot asocia durerii sau constituie adesea simptomul dominant (72) Prezentarea atipica frecventa a IMA explica de ce femeile apeleaza mai tarziu la servicii medicale, IMA este mai des nerecunoscut , iar tromboliza si tratamentele interventionale sunt mai rar utilizate.
Prodroamele in IMA sunt frecvente si se caracterizeaza prin durere /disconfort cu caractere de angina instabila cu 24 ore pana la 4 saptamani inaintea debutului IMA .La alti pacienti prodromul consta dintr-o stare de rau nedefinit si oboseala. In multe cazuri intensitatea suferintei produse de prodroamele IMA nu sunt suficiente pentru ca pacientul sa se adreseze medicului.
Simptomele asociate in IMA sunt frecvente si au valoare diagnostica mare daca sunt interpretate corect . In caz contrar pot duce la diagnostice gresite. Aceste simptome sunt : greturile si varsaturile , dispneea , transpiratiile reci ,palpitatiile , slabiciunea extrema sau senzatie de dezastru iminent.
Greturile si varsaturile apar mai des la femei si in IMA inferior si sunt consecinta unei reactii vagale.Daca se asociaza durere cu caractere coronariene , aceste tulburari digestive au valoare mare pentru diagnosticul de SCA sau IMA .Daca intensitatea maxima sau iradierea durerii este in epigastru aceste sumptome pot fi interpretate eronat ca fiind de cauza gastrica ,biliara sau pancreatica.
Transpiratiile reci, profuze si cu tegumente reci si palide apar mai des la barbati .Ele indica o stimulare simpatica intensa in cadrul unei stari critice si indica necesitatea interventiei de urgenta.
Dispneea , adesea asociata cu raluri la baze sau chiar edem pulmonar apare in IMA cu disfunctie VS importanta .
Frecventa cardiaca este adesea crescuta iar extrasistolele , frecvente in primele ore , pot produce palpitatii .
Modalitati atipice de prezentare a IMA sint frecvente :
ECG in IMA are valoare diagnostica si permite incadrarea pacientului intr-o categorie de risc.
Valoare diagnostica este data de modificarile evolutive clasice ale segmentului ST, ale undei T si ale complexului ORS . In stadii supraacute prima modificare o constituie undele T inalte si simetrice , surprinse rar , urmate de denivelarile ST care pot include si unda T iar dupa cateva ore sau zile de aparitia uneori a undei Q si de undele T negative. Exemple de imagini "directe " si " in oglinda " ,evolutive in functie de localizarea IMA sunt prezentate
Figura15 Aspectul direct in DI si in oglinda in DIII in infarctul miocardic acut anterolateral
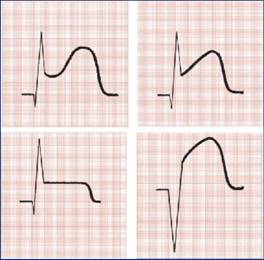
Figura 16.Aspectul supradenivelarii segmentului ST si a undei T in infarctul miocardic acut
Dupa prezenta sau nu a supradenivelarii ST si a undei Q patologice IMA se impart cu sau fara aceste anomalii.(figura 16)
Termenii de STEMI si non STEMI ("ST elevation myocardial infarction " si "non ST elevation myocardial infarction " ) au intrat in limbajul curent al seviciilor de urgenta ce asista pacienti cu SCA deoarece IMA cu supradenivelare ST are indicatie de tromboliza de urgenta in absenta contraindicatiilor(78). O conditie cu indicatie echivalenta este BRS major nou instalat intr-un context compatibil cu IMA .
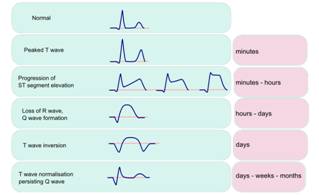
Figura 17. Evolutia modificarilor EGC in infarctul miocardic fara reperfuzie.
Unda Q apare in 75% din IMA cu supradenivelare ST.La restul de 25 % unda Q patologica este absenta dar aplitudinea undei R in derivatiile cu supradenivelare este redusa si adesea crestata (figura 17).
IMA fara unda Q prezinta subdenivelari ample ≥2 mm sau unde T negative ample in mai multe derivatii adiacente. Adesea in evolutie vor apare si undele Q patologice.
IMA fara unda Q si fara supradenivelare ST nu poate fi diferentiat de angina instabila de cat prin pozitivitatea biomarkerilor cardiaci.
Acest aspect explica aparitia termenului de SCA care se foloseste la prezentarea pacientului pana cand rezultatele de laborator indica prezenta sau absenta markerilor cardiaci( 73 ).
Relatia clasica dintre substratul anatomic al IMA si aspectul ECG considera IMA cu unda Q transmural si cel fara unda Q netransmural sau subendocardic.Aceasta interpretare nu mai este acceptata in prezent .Studii necroptice (66)au aratat ca doar in 50 % din cazuri de IMA fara unda Q au fost cu adevarat subendocardice. Pe de alta parte se accepta ca gradul obstuctiei arterei si / sau circulatia colaterala preexistenta , determina intinderea necrozei corelata cu aspectul ECG .Astfel IMA fara unda Q sau fara supradenivelare ST au o necroza mai putin intinsa de cat IMA tipic cu supradenivelare ST si Q patologic .
In evaluarea pacientului cu durere toracica la serviciul de urgenta trebuie tinut cont ca pana la 12 % din cazuri pot avea la prezentare ECG fara modificari evidente ( ) .In prezenta unor manifestari compatibile cu SCA si cu ECG normal repetarea ECG de mai multe ori in urmatoarele 6-12 ore permite evitarea erorii de a nu retine un pacienti cu IMA .
Valoarea ECG in stratificare riscului imediat la pacientii cu IMA a fost demonstrata in trialul GUSTO II b.Astfel decesul sau reinfarctizarea au aparut in primele 24 ore la 2,7 din pacientii cu supradenivelarea ST si de 1,2% la cazurile fara supradenivelare ST , diferenta fiind foarte semnificativa .Dintre aceste evenimente , la parima categorie au fost mai frecventele decesele iar la a 2 categorie reinfarctzarea ( ) .
In ce priveste decesul la 30 zile la pacientii cu IMA cu supradenivelare ST, in trialul HERO 2 s-a gasit ca prezenta undelor Q constituie un factor de prognostic defavorabil mai important de cat timpul pana la reperfuzie.Rata deceselor a fost de 10% la pacientii cu unda Q si de 7% la cei fara unda Q , indiferent de timpul pana la randomizare si reperfuzie ≤ 2 ore sau≥ 4 ore , difereneta fiind foarte semnificativa (82). Biomarkerii cardiaci sunt macromolecule miocardice care se elibereaza din miocite si ajung in circulatie ca urmare a necrozei acestora .Markerii cei mai utilizati sunt creatin kinaza MB (CK-MB ) si troponinele T si I Mioglobina si forme izoforme de CK-MB sunt mai putin utilizate din cauza accesibilitatii reduse .
Curbele cineticii in functie de timp a CK-MB, a troponinelor si a mioglobinei sunt prezentate in figura 18.
Figura 18.Cinetica CK-MB , a troponinelor si a mioglobinei dupa debutul simptomelr in IMA ( modificat dupa BW-carte ; v.si teza Jurcut )
CK-MB este biomarkerul cu care exista cea mai mare experienta. Valori crescute permitand diagnosticul de IMA apar incepand de la 6 ore de la debutul simptomelor , valorile maxime la aproximativ 24 ore iar revenirea la normal se produce la 36 ore.Desavantajele CK-MB constau in faptul ca nu peremite diagnostidul in primele 6 ore motiv pentru care trebuie repetata la 8-12 ore .Metoda nu este specifica miocardului , valori crescute putand fi gasite in leziuni musculare striate , situatie intalnita in practica postchirurgical.
Troponinele T si I cardiace sunt detrminate prin metode imunologice cu ajutorul anticorpilor monoclonali .In practica se folosesc curent una din aceste 2 troponine motiv pentru care ,in limbajul curent sunt denumite "troponine cardiace " (TC).Deoarece la subeictii normali TC nu sunt detectabile in sange ,valoarea de la care se apreciaza ca sunt crescte este foarte putin peste valoare stabilita la metoda de dozare ca fiind " normala ".Ca urmare cresteri chiar mici ale TC , ,≥0,01μg/l sunt considerate anormale ,mai ales in absemta insuficientei cardiace , HVS ,diabet zaharat sau boala cronica de rinichi ,conditii in care valori < o,o3 au fost gasite intr-un studiu populational .( )
TC incep sa creasca incepand de la 6 ore de la debutul simptomelor, nivelul lor atinge un maxim intre ziua 1-a si a 2-a si revin la normal pana in 2 saptamani. Aceasta cinetica reduce valoarea metodei la pacienti suspecti de recidiva de infarct in primele 2 saptamani.
TC au avantajul unei sensibilitati si specificitati mai mari de cat a CK-MB , cresterea lor putand fi detectata la pacienti fara crestere de CK MB . La suspiciune clinica mare si valori negative pana la 6 ore determinarile trebuiesc repetate la 8-12 ore.
Intre troponina T si I nu exista diferente de valoare diagnostica , iar alegerea unei sau a celeilalte tine mai mult de experienta utilizatorului .
Mioglobina nu este specifica miocardului dar fiind eliberata cel mai rapid din miocite poate fi detectata incepand cu 2 ore de la debutul necrozei . Metoda fiind foarte sensibila are valoare intre 2 si 6 ore de la debutul simptomelor ,cand CK-MB si TC sunt normale.Un test negativ in aceasta ferestra de timp exclude cu mare probabilitate IMA.
Timpul de la recoltare pana la obtinerea rezultatului biomarkerilor cardiaci este intre 30 si 60 minute in laboratoarele centrale cu activitate non stop din spitalele cele mai performante (69 ) . Acest interval este considerat prea lung la pacienti suspectati de SCA motiv pentru care au deventi disponibile metode calitative sau semicantitative de determinare mai ales pentru TC , dar si aparate portabile pentru cei 3 markeri mentionati si care dau rezultatul practic imediat.
In Romania echipamentele portabile sunt foarte putine ,ca si spitalele cu laboratoare centrale capabile sa faca determinarile 24 ore din 24 ,7 zile pe saptamana .Ca urmare deciziile privind tratamentul se iau adesea fara acesti biomarkeri , iar pacintii cu diagnostic neclar trebuiesc tinuti sub observatie pana cand se poate determina adesea doar CK-MB .(84)
Modul de interpretare a biomarkerilor cardiacii in contextul simptomelor si a modificarilor ECG la pacientii suspectati de SCA
trebuie sa tina cont de cinetica descrisa a cresterii si descresterii nivelelor plasmatice ale markerilor in raport cu debutul simptomelor , de modificarile ECG si de faptul ca exista o relatie directa intre amplitudinea cresterii markerilor de necroza si intinderea acesteia .
Cresterea CK-MB este un criteriu de dignostic al IMA cu sau fara supradenivelare ST sau unda Q si este precedata de modificari ECG importante. Absenta cresterii CK-MB urmarita in dinamica nu poate exclude necroze mici adesea multiple la pacienti cu tablou clinic si ECG de SCA .In astfel de cazuri cresterea TC la > 6 ore de la debutul simptomelor permite diagnosticul de IMA cu CK-MB normala
Cresterea TC are valoare diagnostica si prognostica . Valoarea diagnostica a unor cresteri evidente este similara cu cea a CK-MB dar cu cinetica diferita mentionatsa mai sus .
Valoare prognostica si a determinarilor calitative a fost demonstrata in SCA in mai multe trialuri .Astfel la pacienti suspectati de SCA ,in comparatie cu cei cu TC negativa ,pacientii cu TC pozitiva au avut un risc relativ mai mare de deces , intre 3,3 si 5 , iar intr-o analiza efectuata la pacienti etichetati cu angina instabila riscul relativ de deces si de IMA a fost intre 3,7 si 5,7 ( ).
Determinarile cantitative ale troponinei I au aratat in SCA o crestere progresiva a riscului de deces la 42 zile de la valoarea de referinta 1 pentru nivele intre o si < o,4 pana la valorile ≥ 9 ng /ml
. Riscul relativ intermediar a fost de 1,7 pentru nivele intre o,4 si < 1 ng / ml , de 3,4-3,7 pentru valori intre 1 si < 5 ng / ml si de 6 pentru valori intre 5 si < 9 ng / ml ( ).
Aceste aspecte legate de determinarile TC au schimbat conceptul asupra modului de etichetare a ischemiei cardiace acute ,respectiv a diferentierii intre angina instabila si IMA si a contribuit la introduderea diagnosticului de SCA .
Studii morfopatologice au demonstrat existenta unor necroze miocardice focale la pacienti cu valori normale ale CK-MB dar cu TC crescuta (70). Riscul crescut la pacientii cu SCA , ECG fara supradenivelare ST, CK-MB normal dar cu TC crescuta se explica prin microembolizarile repetate ce pleaca din trombii neobstructivi formati pe o placa instabila intr-o artera coronara mare .Aceast mecanism mentine o instabilitate si un risc uneori mai mare de cat constituirea unei necroze limitate ca urmare a unei obstructii complete. Se apreciaza ca aproximativ 30% din pacientii cu dureri la repaus , fara supradenivelari ST si cu CK-MB in limite normale au TC crescute fapt ce determina ca diagnosticul de angina instabila sa fie inlocuit de IMA fara supraddenivelare ST si unda Q.
Implicatiile practice ale acestor aspecte il constituie tratamentul mai agresiv al pacientilor cu SCA si cu TC pozitiva chiar in absenta cresterii CK-MB si a modificarilor ECG tipice de IMA
Alte metode de diagnostic la pacientii suspectati de SCA sunt ecocardigrafia si SMP si radiografia toracica .
Ecocardiografia in repaus, la pacient in durere, permite evidentierea tulburarilor de cinetica parietala si are valoare diagnostica la cazuri cu ECG neconcludent si cu markerii biologici de necroza nedisponibili sau normali . Tulburarile de cinetica pot persista si dupa trecerea durerii datorita miocardului siderat . Metoda este utila mai ales la pacienti cu BRS si cu ritm cardiac stimulat , conditii care nu permit o evaluare a ischemiei pe ECG , pentru evidentierea unei valvulopatii ,a disfunctiei VS si a insuficientei cardiace .Metoda are valoare predictiva negativa mare permitand excluderea ischemiei acute, la pacienti la care ECO in durere nu evidentiza tulburari de cinetica ( 85 ).
Prezenta disfunctiei sistolice de VS la pacient cu SCA este un indicator independent de prognostic defavorabil .
ECO transesofagian este indicat in suspiciunea de disectie aortica .
Dezavatajul ECO in urgenta este disponibilitatea mai redusa a metodei .
Radiografia toracica este accesibila in spitale cu servicii de urgenta .Intr-un studiu efectuat la pacienti adresati serviciului de urgenta , radiografia toracica a evidentiat anomalii semnificative cum ar fi cardiomegalie, edem pulmonar , pmeumonie la 25% din SCA (86 ) . In plus examenul radiologic poate oferii semne sugestive pentru embolie pulmonara sau disectie aortica. Pe de alta parte la pacientii cu manifestari de SCA cu STEMI nu este justificata intarzierea adninistrarii de medicament fibrinolitic pentru efectuarea radiografiei toracice si asteptarea rezultatului.
Scintigrafia de perfuzie cu Tc sestamibi ofera informatii similare dar si mai exacte ca ECO . Metoda este creditata cu o sensibilitate intre 74 si 100% , o specificitate intre 60 si 93 % si o putere predictiva negativa intre 95 si 100 % ( 86) Desavantajul metodei este faptul ca este rar accesibila in conditii de urgenta .
Diagnosticul diferential al durerii din SCA
Tabelul 16.Cauze neischemice de dureri toracice
[modificat dupa Erhard si colab. ]
|
Afectiuni |
Carectere esentiale |
|
Cardiovasculare 1.Disectia aortica |
-Durere intensa cu localizare ce se poate modifica -Aspect ECG de IMA prin obstructia a.cor. drepte si insuficienta aortica acuta in tipul A -Largirea mediastinului la ex.radiologic |
|
2.Pericadita |
-Durere ce se poate modifica cu respiratia si pozitia -Frecatura pericardica -ECG: supradenivelari ST concordante |
|
Pleuropulmonare 1.Embolia pulmonara |
-Localizare laterala sau retrosternala -Tahipnee -ECG cu ↑ST in deriv.inferioare sugerand IMA -PaCO2 ↓(hiperventilatie ); Pa O2 normal |
|
2 . Pneumotaraxul |
-Durere laterala accetuata de inspir profund -Dispneea simptom dominant daca este sub presiune -Ex. Radilogic caracteristic |
|
3 . Pleurita / pleurezie |
-Durere laterala pongitiva accentuata de respiratie si tuse -Tuse iritativa ,simptom adesea dominant - Semne fizice sugestive (frecatura pleurala ,etc ) -Ex. Radiologic uneori sugestiv |
|
Digestive 1. Refluxul , spasmul esofagian si hernia hiatala |
-Pirozis adesea asociat -Accentuare in decubit atenuare in pozitie sezanda -ECG fara modificari -Cedeaza la antiacide |
|
2.Ulcerul,pancreatita si colecistita ( dureri in epigastru ,hiponcodrii ) |
-Posibil mod de prezentare a ischemiei inferioare -Examen obiectiv, ECG |
|
Cauze legate de perettele toracic 1 Condrocostale |
-Durere provocata de digitopresiune si de miscarile toracelui |
|
2. Musculoscheletale si vertebrale 3.Zona zoster intercostala (inaintea aparitiei eruptiei ) |
-Dureri moderate de durata lunga -Localizare posterioara ,umar , brat,subclavicular -Parestezie asociata la durere -Durere cu caracter superficial -Fara modificari ECG -Aparitie a eruptiei |
|
Psihogene 1.Hiperventilatia emotionala Anxietatea (sindromul Da Costa ) |
- Dispnee descrisa ca "sufocare -simptomul dominant -Asociere de parestezii le extremitati si periorale -Durere/disconfort toracic atipic -Pacient de regula tanar,mai de femeie -Asociere cu situatii de emotii intense -De regula tulburari cronice ,dar solicita si serv.de urgrenta ( v.diagnosticul diferential al anginei stabile ) |
|
2Depresia Atacurile de panica |
-Senzatie continua de "greutate in piept " -Fara legatura cu efortul fizic -Comportament adesea sugestiv pentru depresie -ECG normal -Durere disconfort toracic , palpitatii,tahicadia -Se asociaza anxietate,hiperventlatie ,sufocare,etc. |
In tabelul 16 sunt prezentate cauzele si parincipalele caracteristici ale durerii toracice in functie de natura acesteia.Multe din conditiile prezentate in acest tabel pot avea caractere care trebuiesc diferentiate dupa caz, atat de angina stabila cat si de durerea acuta din sindroamele de ischemie miocardica acuta . Cauzele durerilor care pun probleme de dignostic diferential cu angina stabila su fost prezentate la capitolul respectiv .
Conditiile care produc durere acuta care trebuie diferentiata de cea coronariana sunt de 2 tipuri :cu risc vital mare cum este disectia de aorta , embolia pulmonara , evetual pneumotoraxul sub presiune si abdomenul actut si restul cauzelor din tabelul 16 care nu au risc vital. La primul contact cu astfel pacienti , medicul trebuie sa recunoasca in primul rand caracteristicile pacientillor din prima categorie si sa ia cat mai rapid masurile corespunzatoare nivelului de asistenta medicala (domiciliu , cabinet , camera de urgenta la spital, etc ).
Disectia aortica consta din aparitia unei mici rupturi a intimei aortice prin care sangele sub presiune patrunde in medie isi formeaza un lumen paralel cu lumenul normal in care se deschde adesea printr-o alta ruptura de regula distal de prima . Disectia aortica apare la pacienti cu leziuni degenerative ale mediei cum se intampla in sindromul Marfan , dar cel mai des la persoane varstnice si cu HTA . Alte asocieri ca bicuspidia aortica ,sau sarcina sunt foarte rare. Clasificarea se face in disectie de tip A, in care este afectata aorta ascendenta si de tip B in care disectia apare pe aorta descendenta , sub emergenta arterei subclaviculare stangi.Disectia de tip A produce adesea si insuficienta aortica acuta prin dilatarea aortei si prin infiltrarea sangelui la radacina aortei si a bazei de insertie a cuspelor cu rezultat indepartarea acestora si regurgitare in diastola.Progresia disectei de tip A poate comprima trunchiul brahiocefalic cu rezultat scaderea pana la disparitie a pulsului la mana dreapta ,scaderea unilaterala a TA si fenomene de ischemie cerebrala care pot merge pana la coma.Disectia de tip B poate produce ischemie medulara , si la membrele inferiare.
Simptomul dominant in aproape 100 % din cazuri este durerea care sugereaza adesea IMA . Caracterele durerii care poate ridica suspiciunea de disectie aortica sunt:
Intensitatea , care este maxima de la inceput si se mentine in timp, ,spre deosebire de IMA in care durerea are cel mai des caracter " crescendo " . Durerea este descrisa ca "sfasietoare" , de rupere ",insuprotabila , etc .,pacientul fiind agitat sau se prabuseste.
Localizarea maxima a durerii migreaza adesea in evolutie , in functie de progresia disectiei.Durerea exclusiva sau mai ales centrala ,in gat sau mandibula se asociaza cu disectie in aorta ascendenta ( tip A) .Durerea interscapulara care poate migra si in abdomen si membrele inferioare apare in disectia de tip B .
Manifestari initiale sau asociate durerii in < 10% din cazuri sunt insuficienta cardiaca, AVC prin compresie de trunchi brahiocefalic si in hemopericard sincopa fara AVC.
Semne fizice .TA este de regula crescuta.Hipotensiunea la bratul drept este de regula pseudohipotensiune datorita compresiunii trunchiului brahocefalic. Acelasi fenomen explica si pulsul slab sau absent la memebul superior drept.
Suflu diastolic de insuficienta aortica asociat cu semnele periferice caracteristice apare la 32 % din cazuri .
Parapareza sau paraplegia poate apare in disectia de tip B .
ECG are mai ales valoare negativa deoarece la 1/3 din cazuri este normala , la alti 1/3 are modificari de HVS datorita HTA preexistenta iar la restul modificarile sunt nespecifice.O problema rara dar grava este aparitia si a unui IMA inferior, cu modificarile ECG specifice ,acesta fiind produs de compresiunea emergentei arterei coronare drepte..
Examenul radiologic evidentiaza in 80 % din cazuri o largire a mediastinului prin dilatarea aortei .Acest semn are specificitate redusa deoarece este intalnit curent la varstnici exceptand situatia in care ectazia nu exista pe un film anterior . Oricum metoda este larg accesibila si in urgente iar prezenta ectaziei aortice intr-un context clinic compatibil cu disectia aortica impune extinderea explorarilor mai ales la pacientii la care se pune problema tratamentului unui IMA cu medicatie fibrinolitica sau anticoagulante . Un alt semn radiologic destul de frecvent in disecatia aortica este revarsatul pleural stang.
Ecocardiografia poate evidentia "flap"-ul ( fragnetul de endoteliu de separa lumenul de falsul lumen ) si cele 2 lumene. ECHO transtoraci are sensibilitate si specificitate redusa pentru diagnostic dar are avantajul unei accesibilitati mai mari in Romania.
Ecocardiografia transesofagiana are sensibilitate si specificitate mare dar are desavantajul accesibilitatii reduse si dificultatea examinarii unui pacient critic.
Alte tehnici imagistice ca tomografia computerizata si RMN au sensibilitate si specificitate mare dar sunt si mai greu accesibile . Ca urmare sunt practicate de regula la pacienti cu suspiciune mare de disectie aortica la care se pune si problema corectiei chirurgicale .
Aortografia si coronarografia sunt necesare adesea mai ales la pacientii la care se pune problema interventiei chirurgicale .
Diagnosticul disectiei aortice este dificil .Si in centre specializate diagnosticul initial se stabileste la doar 62 % din cazuri.
Pe de alta parte , trebuie tinut cont ca in absenta unui tratament corespunzator ,mortalitatea este de 1 % /ora ,iar instituirea unui tratament trobmolitic sau anticoagulant pentru un presupus ,sau chiar asociat IMA are o mortalitate de peste 70 % . Ca urmare practicienii trebuie sa aiba in vedere posibilitatea disectiei aortice in diagnosticul durerii toracice si in prezenta unor elemente de suspiciune sa adreseze rapid pacintul in centre cu facilitati de diagnostic si tratament corespunzatoare.
Embolia pulmonara este consecinta obstructiei unei parti a patului arterial pulmonar cu trombi mobilizati din venele profunde ale membrelor inferioare , ale bazinului si rar din inima
dreapta sau vena axilara .
Embolia grasoasa ce poate apare in fracturi ale oaselor lungi ,embolia tumorala si embolia amniotica la nastere , sunt cauze foarteb rare de embolie pumonara.
Consecintele emboliei pulmonare depind de marimea trombului .Embolii mici /medii obstruiaza o artera pulmonara periferica cu rezultat aparitia unui infarct pulmonar cu sau fara reactie pleurala ,presiunea arteriala pulmonara ramanand normala .Emboliile mici recurente reduc progresiv patul vascular pulmonar si duc in timp la hipertensiune pulmonara si cord pulmonar vascular cu disfunctie de ventricul drept.La aceste tulburai se poate aocia un grad de hipoxemie ca rezultat a cresterii spatiului mort ( zone ventilate dar neperfuzate ).
Emboliile mari sau masive sunt de regula bilaterale si reduc cu peste 50% patul vascular pulmonar . Rezultatul este cresterea brusca a presiunii arteriale pulmonare , disfunctie acuta de ventricul drept cu efect retrograd hipertensiune venoasa sistemica si anterograd scaderea debitului cardiac cu hipotensiune care poate merge pana la soc cardiogen si deces.
Tabloul clinic difera in cele 3 forme de embolii pulmonare ca si simptomele care pun problema diferentierii de cele produse de ischemia miocardica acuta.
Emboliile mici/medii care produc infarct pulmonar si afectare pleurala debuteaza acut cu junghi toracic lateral , adesea cu caracter pleural si dispnee moderata . Starea generala si hemodinamica nu sunt alterate .In evolutie apare febra ,focar de raluri alveolare sau revarsat pleural de regula hemoragic.
Emboliilei recurente au un istoric de saptamani sau luni cu dispnee,oboseala, atacuri sincopale si dureri care pot avea caracter de angina. In astfel de cazuri aspectul ECG cu unde T negative din V1 la V4 poate sugera CI , dar analiza completa a ECG arata alte semne de hipertrofie ventriculara dreapta. Ca urmare nici aceasta forma de embolie pulmonara nu pune de regula probleme de diferentiere de un SCA .
Embolia mare/ masiva apare brusc cu dispnee intensa disconfort toracic sau durere centrala , slabiciune sau chiar sincopa .La examenul fizic pacientul apare palid ,cu cianoza rece (vasoconstrictie periferica intensa) , tahipneic, cu hipotensiune si tahicardie . Jugularele sunt destinse , iar galopul vetricular drept este adesea prezent .
Modificarile ECG caracteristice sunt QRS de tip S1 Q3 cu T negativ in D3 ,D2 si aVF , bloc de ramura dreapta incomplet sau complet nou aparut , deviatie axiala dreapta si unde T negative in precordialele drepte.Aceste aspecte au sensibiltate redusa dar specificitate mare . Aspectul de Q3 si T 3 negativ poate sugera un IMA inferior .Undele P inalte in D2 sunt adesea asociate la modificarile mentionate.Tahicardia sinusala este intalnita in toate cazurile la care nu apare fibrilatie sau flutter atrial.
Diagnosticul diferential al emboliei pulmonare mari cu IMA la pacientii cu durere toracica acuta .Cele 2 afectiuni au o serie de manifestari comune ca debutul brusc , manifestari hemodinamice si generale indicand un accident serios ( tahicardie , hipotensiune , transpiratii , paloare ,etc ) . Asa cum s-a mentionat mai sus si ECG poate prezenta modificari compatibile cu IMA inferior.
Pentru diagnosticul diferential se tine cont de datele clinice sugestive pentru embolie pulmonara iar in etapa 2-a se apeleaza la examene paraclinice specifice emboliei pulmonare si IMA .
La examenul clinic posibilitatea emboliei pulmonare trebuie avuta in vedere in fata unui pacient cu dispnee intensa , tahicardie si cu semnele amintite de disfunctie VD care nu sunt obisnuite in IMA .
Embolia pulmonara odata suspectata trebuiesc cautate sursele posibile si factorii de risc de tromboembolism .Tromboza venoassa profunda a membrelor inferioare si pelvina fiind de departe sursa cea mai frecventa de trombi anamneza, examenul atent al membrelor inferioare (edem tipic sau asimetric , durerile semnul Homans ,etc) si tuseul vaginal pot da informatii utile.In practica semnele clasice de tromboflebita a membrelor inferioare sunt rar asociate cu manifestarile emboliei pulmonare deoarece stadiul cel mai emboligen al trombozei venoase este asimptomatic .
Ca urmare se cauta conditiile favorizante pentru tromboembolism venos, conditii rezumate in tabelul 17. Existenta unia sau a mai multor factori de risc creste probabilitatea emboliei pulmonare si justifica orientarea explorarilor in aceasta directie.
TABELUL 17
Factorii de risc pentru tromboembolism venos
(modificat dupa )
Varice la membrele inferioare ,mai ales asociate cu insuficienta venoasa cronica
Obezitatea
Imobilizare la pat > 4 zile
Sarcina sau stare postpartum
Antecedente de tromboza venoasa si de embolie pulmonara
Calatorie lunga in avion
Traumatisme sau chirurgie interesand articulatia coxofemurala, membrele inferioare sau bazinul
Tumori maligne
Insuficienta cardiaca
IMA recent
Trombocitemia
Examenele paraclinice de diagnostic ale emboliei pulmonare pe langa ECG ,sunt numeroase dar cu accesibilitate diferita .
Radiografia toracica este examenul cel mai accesibil dar si cel mai putin sensibil ,aspectul putand fi normal si in embolii mari .Pe de alta parte o radiografie normala sau cu modificari minime la un pacienti cu dispnee intensa , tahipnee si alterare hemodinamica este sugestiva pentru embolie pulmonara (89) .
In infarctul pulmonar se evidentiaza o opacitate bine delimitata deasupra diafragmului ,asociata adesea cu un mic revarsat pleural .Alte semne sunt atelectaziile lamelare si asecensiunea unui hemidiafragm .
In emboliile mari ramurile arterei pulmonare pulmonare sunt dilatate in hil si se subtiaza sau dispar brusc spre periferie .Asocierea unor zone avasculare asociate modificarilor arterelor pulmonare amintite sunt semnele cele mai sugestive.
Ecocardiografia transtoracica permite evientierea dilatarii si hipokineziei VD care are un aspect particular deoarece afecteaza baza si peretele liber in timp ce zona apicala a VD se contracta normal.Acest tip de hipokinezie diferentiaza tulburarea de cinetica din embolia pulmonara de alterarea VD din alte afectiuni in care hipokinezia este globala ( 87).
Alte semne ecocardiografice sunt miscarea paradoxala a septului
interventricular, regurgitarea tricuspidiana , dilatarea arterei pulmonare si absenta modificarilor respiratorii ale venei cave inferioare .
Cand examenul transtoracic este neconcludent ecocardiografia transesofagiana permite obtinerea semnelor mentionate.
Scintigrafia pulmonara de perfuzie si de ventilatie se face cu tehnetiu si respectiv cu xenon marcat .Metoda evidentiaza zonele neperfuzate ,care nu fixeaza technetiul dar care sunt ventilate Metoda are limite iar rezultatul este formulat ca probabilitate mare intermediara sau redusa de embolie pulmonara.Daca este disponibila numai scintigrafia de perfuzie, trebuie tinut cont ca zone neperfuzate pot apare si arii de fibroza care insa nu sunt ventilate .Ca urmare interpretarea rezultatului se face in functie de contextul clinic coroborat si cu aspectul radiologic .
Tomografia computerizata spirala cu substanta de contrast permite evidentierea trombilor medii si mari si are o sensibilitate si specificitate mare .
Rezonanta megnetica nucleara ofera informatii similare dar are avantajul ca nu necesita substanta de contrast si permite o evaluare si a VD .
Ultrasonografia venoasa a membrelor inferioare poate evidentia aspecte sugestive de flebotromboza.Metoda are avantajul ca se poate face imediat daca este accesibila si desavantajul ca la 50% din cazurile de embolie pulmonara da rezultate normale (88) .Ca urmare un rezultat normal in contextul unei suspiciuni clinice mari impune continuarea explorarilor.
Angiografia pulmonara consta in plasarea unui cateter in trunchiul sau arterele pulmonare si injectarea de substanta de contrast.Metoda are valoarea diagnostica cea mai mare deoarece permite evidentierea directa a arterei trombozate unde substanta de constrast este oprita brusc.Desavantajul metodei consta din caracterul ei invaziv si accesibilitatea redusa . Angiografia pulmonara este indicata in embolii mari in care se tenteaza suctiunea trombului, injectarea directa de fibrinolitice sau se face o evaluare exacta in vederea unei trombectomii chirurgicale.
Examene de laborator.D-Dimer-ul plasmatic ,in mod normal nedetectabil , este produs in embolia pulmonara de fibrinoliza latenta ce are loc in embol si evidentiat cu ajutorul anticorpilor monoclonali disponibili in kit-uri comerciale.Sensibilitatea D-Dimer-ului plasmatic fiind peste 90 % un rezultat negativ exclude practic diagnosticul de embolie pulmonara . Specificitatea este insa scazuta , substanta fiind crescuta in infarctul miocardic si in alte boli sistemice .Ca urmarea valoarea metodei in diagnosticul diferential intre embolia pulmonara si SCA este limitata .
Determinarea gazelor in sangle arteriali indica in emboliile pulmonare mari hipoxemie si hipocapnie ,anomalii care in context au valoare diagnostica .
Modul de utilizare a procedurilor de diagnostic la pacientii cu suspiciune de embolie pulmonara depinde de gravitate , de disponibilitatea metodelor de diagnostic , de competenta si experienta medicilor care le utilizeaza . Trebuie avut in vedere ca in embolia pulmonara mortalitatea creste rapid cu intarzierea dignosticului ,ea fiind in medie de 15 % ( 89) iar instituirea rapida a tratamentului anticoagulant si suportiv amelioreaza substantial prognosticul .
In practica prezentarea unui pacient care ridica problema diagnosticului de embolie pulmonara sau de SCA este in mare de 2 tipuri :
1. Pacienti care pot fi stabilizati hemodinamic in servicii de terapie intensiva si la care diferentierea intre SCA fara supradenivelare ST si embolia pulmonara se poate face " la rece " dupa instituirea tratamentului anticoagulant indicat in ambele conditii .In absenta semnelor de SCA cu risc mare si care ar impune PTCA de urgenta,
examenele ECG repetate , radiografia toracica , ecocardiografia pot fi facute practic in orice spital de urgenta .In cazurile la care embolia pulmonara nu poate fi exclusa , pacientul este adresat serviciilor care efectuiaza TC spirala sau RMN care vor transa diagnosticul in marea majoritate a cazurilor. Aceasta conduita este justificata de necesitatea anticoagularii de durata datorita riscului mare de recurenta a emboliei.
2.Pacientii care nu pot fi stabilizati hemodinamic si care au risc vital mare trebuiesc adresati cat mai rapid serviciilor de asistenta tertiara capabile sa efectuieze de urgenta explorarile neinvazive si invazive necesare diagnosticului si tratamentului paralel cu un tratament suportiv intensiv.
Pericardita acuta "uscata "sau exudativa la debut , poate produce dureri precordiale ca simptom dominant .Pe de alta parte aparitia unei frecaturi pericardice sau chiar a unui pericardite nu este rara in IMA anterior transmural . Ca urmare , in practica diferentierea intre durerea pericardica si cea din IMA la prezentarea pacientului este necesara in 2 conditii:
La pacientii din prima categorie diferentierea intre pericardita acuta si IMA se face dupa caracterele durerii , contextul clinic ,modificarile ECG si ecocardiografia .Examenele de laborator pot produce confuzie deoarece CK-MB si troponina pot fi crescute si in pericardita acuta din cauza asocierii frecvente si a unei miocardite. Este de mentionat ca mioglobina se mentine normala in pericardite (90).
Pricarditele acute debuteaza in plina sanatate sau pe fondul unei afectiuni generale ( colagenoza , infectie ca tuberculoza, etc ) . Cele mai frecvente pericardite care apar ca boala primitiva sunt cele idiopatice ,ele fiind precedate adesea de o infectie de cai respiratorii superioare de tip viral .Caracterele durerii pericardice sunt adesea sugestive: debutul brusc ,calitate mai ascutita , localizare mai ales in hemitoracele stang ,dar si centrala , iradiere in gat umeri si spate , dureaza ore ,sunt accentuate de respiratie si de unele pozitii in pat si atenuate in pozitie sezanda si aplecat inainte.Un aspect considerat aproape patognomonic este iradierea in regiunea cervicala , pe marginea anterioara a trapezului ,unilateral sau bilateral , iradiere care nu apare nici o data in IMA (90). Aceasta localizare se datoreaza iritatiei nervilor frenici ce pot fi afectati de procesul inflamator . Frecatura pericardica este adesea prezenta sau apare in evolutie.Uneori caracterele durererii nu permit diferentierea de cea din SCA .
ECG poate fi normala sau evidentiaza modificari care pot fi confundate cu cele din IMA .In prima faza pot apare supradenivelari cu convexitatea in sus in derivatiile anterioare si inferioare (concordante ) sau in numai in unele din acestea , dar fara subdenivelari in derivatriile opuse .(figura 19) Supradenivelarile pleaca de la punctul "J" si acesta nai sus situat si se continua cu o unda T pozitiva
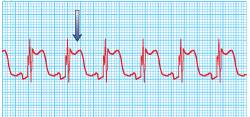
Figura 19. Aspectul ECG in pericardita acuta
O modificare frecvent asociata si caracteristica este subdenivelarea segmentului PR in derivatiile standard . In evolutie supradenivelarea ST dispare in cateva zile sau pot apare inversari de unda T in derivatiile anterioare si inferioare ,modificare explicata prin afectarea si a miocardului adiacent inflamatiei pericardice .(figura 20)
Figura 20.Aspectul ECG in revarsatul pericardic.
Aceste modificari pot persista timp mai indelungat. In pericardite acute nu apar unde Q patologice , exceptand cazurile in care pericardita complica un IMA.
Se considera ca pana la 1/3 din cazurile de pericardita acuta , ECG nu poate fi diferentiata de cea din CI ( )
Ecocardiogradia evidentiaza o cantitate minima de revarsat pericardic chiar si in pericarditele clinic "uscate ".La exudat se asociaza adesea depozite de fibrina.
In practica durerea precordiala acuta asociata cu supradenivelari ST poate fi confundate cu IMA si sa se efectuieze tromboliza .In astfel de cazuri se produce hemopericard care poate evolua spre paricardita constrictiva (90 ). Evitarea unor astfel de erori citate si dupa trombolizele efectuate in timpul transportului ca urmare a interpretarii incorecte a ECG se poate face daca se tine cont de contextul clinic , de interpretarea minutioasa a ECG si in caz de dubiu retinere de la tromboliza sau anticoagulare pana la efectuarea unei ecocardigrafii .
Pneumotoraxul spontan debuteaza adesea cu durere acuta si dispnee. Caracterele durerii si examenul clinic sunt suficient de diferite de cele din SCA incat problemele de diferentiere intre cele 2 afectiuni apar rar in practica.In pneumotorax durerea este laterala si are caracter pleural fiind accentuata de miscarile respiratorii si de tuse si are caracter de junghi.. Suspiciunea ridicata de caracterele durerii si de examenul fizic al toracelui este confirmata de examenul radiologic. In pneumotoraxul sub presiune , durerea acuta fiind urmata de alterare hemodinamica (hipotensiune, tahicardie ) , dispnee intensa si de insuficienta respiratorie cu cianoza , diferentierea de IMA poate fi necesara . Caracterele durerii si examenul clinic care ridica de regula suspiciunea unei cauze respitatorii a manifestarilor, determina efeectuarea unei radiografii pulmonare care transeaza diagnosticul.
Durerea acuta din boli digestive ca ulcerul peptic ,colecistita si pancreatita acuta au localizare epigastrica si pot pune probleme de dignostic diferential cu IMA inferior cu durere localizata exclusiv sau iradiata in epigastru .Sunt cunoscute cazuri de IMA la care s-a efectuat laparatomie de urgenta pentru diagnosticul gresit de abdomen acut produs de afectiunile amintite.
Teoretic anamneza si un examen fizic competent permite diferentiarea .Palparea accentuiaza durerea epigastrica numai in afectiunile abdominale.In practica afectiunile digestive care produc durere si sensibilitate epigastica la palpare fiind frevcvente, prezenta lor la un pacient cu IMA inferior si cu durere iradiata in epigastru nu este o raritate. ECG permite diferentierea motiv pentru care acest examen trebuie efectuat la toti pacientii cu dureri epigastrice acute ,mai ales daca au factori de risc si istoric compatibil cu CI.
Cauze psihogene ale durerii toracice acute . Diferentierea dintre durerea coronariana in general si cea psihogena a fost prezentata la diagnosticul anginei stabile.
Atacurile de panica si anxietatea asociate adesea cu crize de hiperventilatie pot pune probleme de diferentiere de SCA . Durere cu caractere de angina atipica a fost gasita pana la 40% din cazuri,iar la unii pacienti durerea poate avea caractere de durere ischemica tipica O analiza a prevalentei atacurilor de panica la camera de urgenta efectuata de Haterndahl a gasit un procentaj intre 18 % si 26% iar asocierea cu CI la 6% din cazuri (47). Ca urmare manifestarile sugestive pentru un atac de panica ca si caracterele demografice la care acesta are prevalenta crescuta ( varste tinere , femei ) nu trebuie sa excluda dela inceput un SCA in prezenta unei dureri toracice acute si ECG fara modificari concludente.
In practica diferentierea dintre un SCA si durere toracica acuta de cauza psihogena trebuie facuta in urgenta la 3 categorii de pacienti cu probabilitate diferita de SCA .
1.Pacient , adesesa femeie , care a solicitat asistenta medicala in repetate randuri , inclusiv de urgenta ( ambulanta ,spital ), rezultatul examinarilor fiind negativ pentru CI .Daca si la consultul actual ECG este normal probabilitatea unui SCA este practic nula .
Trebuie avut insa in vedere ca nu rareori la anxietatea pacientului a contribuit si un factor iatrogen constand in stabilirea nedocumentata a diagnosticului de CI si prescrierea unui tratament specific.La astfel de cazuri adresarea pacientului pentru o evaluare neinvaziva cat mai completa " la rece" , face adesea ca anxietatea si atacurile de panica sa dispara in cazul in care rezultatele sunt negative.
2. Pacient , adesea tot femeie ,fara antecedente de asistenta medicala repetata pentru probleme cardiace , care se prezinta de urgenta cu durere toracica, hiperventilatie si anxietate in urma unui
stress emotional negativ intens .Excluderea unui SCA la un astfel de caz trebuie facuta cu prudenta , mai ales daca exista si factori de risc asociati . Stimularea simpatica intensa ,care determina tahicardie si cresterea TA poate favoriza ruptura unei placi de aterom anterior stabila. Ca urmare aceasta categorie de pacienti se tine in observatie si diagnosticul de durere psihogena se stabileste dupa ECG repetate si markeri cardiaci normali si eventual un test de efort
3.Pacienti cu antecedente de IMA , PTCA sau alte forme de CI documentata , care sub tratament prezinta dureri /disconfort precordial asociat cu anxietate si adesea hiperventilatie . Anxietatea si chiar depresia este reactiva la aceasta categorie de pacienti care adesea se documenteaza asupra riscurilor lagate de CI . Diferentierea intre un episod ischemic nou si manifestari psihogene este foarte dificila si pana la proba contrarie astfel de cazuri trebuiesc considerate SCA posibile. O modalitate uneori eficienta de a reduce episoadele de anxietate si durere necoronariana este de a discuta deschis cu pacientul aspectele legate de anxietatea si depresia reactiva si de a-l face sa rememoreze caracterele durerii coronariene pe care pacientul a avut-o si de a le diferentia de disconfortul si durerile care s-au dovedit a fi necoronariene .
Refluxul esofagian si spasmul esofagian au de regula istoric mai vechi si pun probleme de diagnostic mai ales cu angina stabila ,capitol la care posibilitatile de diferentiere de durerea coronariana au fost disculate pe larg.. Aparitia pentru prima oara a suferintei esofagiene poate aduce pacientul la camera de urgenta . Calitatea durerii ,dar mai ales ECG repetat normal ,permite dupa o supraveghiere de cateva ore excluderea SCA .
Durerile costocondrale pun rar probleme de diferentiere de SCA deoarece au caracteristici tipice si ECG normal .
Triajul pacientilor cu durere toracica acuta
Un caracter comun al SCA,disectiei de aorta , emboliei pulmonare este faptul ca pot avea risc vital de la debut sau de afectare cardiovaasculara severa ulterioara .Din acest motiv evaluarea si interventiile rapide si judicioase au consecinte mari asupra prognosticului .
In IMA 50% din decese survin in afara spitalului ele fiind produse in majoritatea cazurilor de fibrilatia ventriculara primara al carei varf de incidenta este in primele 2 ore de la debutul simptomelor(91 ).
In IMA pierderea de miocite prin necroza cresete de asemenea pe masura ce trece timpul de la debutul simptomelor cu rezultat risc crescut de aparitie pe termen mediu/lung a insuficientei cardiace chiar daca sub tratament conservativ clasic , pacientul poate fi adesea stabilizat .Ca urmare a importantei factorului timp , au aparut termenii ca "timpul de la usa la ac " sau timpul de la " apel la ac "( acul pe care se face tromboliza in IMA cu supradenivelare ST ) sau de la " usa la balon " pentru PTCA in SCA cu risc mare . (fig gersh EHJ )
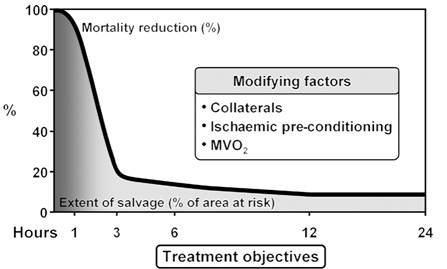
Figura 21.Relatia ipotetica dintre timpul de la debutul simptomelor si instituirea tratamentului de reperfuzie ( tromboliza , PTCA ) ,mortalitate si masa miocardului salvat .
Timpul castigat prin intetrventie rapida dupa apel are valoare diferita in raport cu debutul simptomelor , interventia ideala fiind in primele 1-2 ore .Dupa 3 ore beneficiul desi se mentine in urmatoarele 24 ore , este mult mai mic ( ) Timpul pana la stabilirea diagnosticului si instituirea tratamentului are valoare mare si in disectia aortica si adesea , in embolia pulmonara ,dar aceste conditii sunt mult mai rare de cat SCA .
In studii multicentrice din SUA timpul mediu de la debutul simptomelor pana la solicitarea de asistenta medicala a fost de 2 ore la pacienti cu STEMI si doar 41 % din acesta au ajuns la spital pana in 2 ore ( )
Evaluarea si primele masuri de tratament la pacientii suspectati de ischemie miocadica acuta sau de alte conditii cu risc vital se iau in conditii diferite , dar cel mai des la serviciile de urgenta ale spitalelor .
Dificultatile cu care se confrunta medicii din aceste servicii sunt legate de presiunile care se fac asupra lor de a nu face internari nejustificate si de riscul de a trimita acasa pacienti care aveau de fapt ischemie cardiaca acuta.Date care ilustreaza aceste aspecte sunt prezentate in alt paragraf .
Triajul pacientilor cu durere toracica acuta se face in functie de primul serviciu medical la care pacientul se adreseaza initial (tabelul ..19)
TABELUL 19
Locul si forma serviciului medical la care se adreseaza initial pacientul cu durere toracica acuta
|
1.Domiciliu |
|
Medic de familie sau specialist ( consultatie , telefon ) |
|
Apel direct la ambulanta (tel. :112 ) |
|
2.In afara domiciliului ( mediu profesional , pe strada ,etc ) |
|
3.Cabinet medic de familie/specialist |
|
4.Camera de urgenta -spital |
Conform Ghidului SEC pentru durerea toracica acuta timpul pana la actiuni corespunzatoare depinde de modul de reactie a 5 factori implicati in activarea si functionarea "caii rapide " de interventie: 1. pacientul ; 2 . medicul care ia primul contact cu pacientul ,direct sau prin telefon ; 3 dispeceratul care primeste apelul de urgenta ;4. ambulanta care il transporta ;5 .medicul de la camera de urgenta a spitalului care primeste pacientul.
Medicii din teren care vad primii pacientii si cei din serviciile de urgenta din spitale sunt in general informati si in functie de disponibilitatea mijloacelor de interventie ,iau adesea masurile corespunzatoare , Factorii care determina frecvent intarzierea aplicarii masurilor corespunzatoare sunt pacientii , dispeceratele de urgenta si asistenta in timpul transportului cu ambulanta.
Pacientii au raspuns foarte diferit la aparitia simptomelor produse de SCA ,el depinzand de urmatorii factori :
In tarile desvoltate cea mai mare parte a intarzierii instituirii tratamentului corespunzator al IMA tine de pacienti . Campaniile de informare-educare a pacientilor asupra conduitei in caz de simptome de SCA a dat rezultate modeste (73).Analiza cauzelor acestor rezultate a permis urmatoarele observatii . Descrierea simptomului dominant in SCA ca "durere toracica " nu este perceputa ca atare de o parte mare din pacienti,iar pacientii afirma dupa eveniment ca manifestarile au fost diferite de cele pe care si le imaginau .Ca urmare in descrierea manifestarilor SCA cu scop educativ sau interpreatrea lor cand sunt prezentate de catre pacient direct sau la telefon , trebuie sa se tina cont de heterogenitatea simptomelor . Acestea sunt adesea de intensitate redusa initial si se intensifica progresiv, se manifesta ca durere sau apasre/presiune neplacuta precordiala "greutate pe piept " sau la respiratie .Iradierea durerii dar si a celorlalte senzatii , au valoare diagnostica.
Pacientul trebuie sa fie informat ca aparitia unor simptome "in piept "care il obliga sa-si intrerupa activitatea uzuala este asociata de regula cu un accident serios, mai ales daca sunt prezente unul sau mai multe din urmatoarele simptome : transpiratii reci, greata si varsaturi , lipotimie si anxietate.In aceste cazuri nu trebuie asteptat ca simptomele sa dispara spontan si se apeleaza imediat la asistenta medicala Este de asemenea necesara o informare a populatiei asupra importantei interventiei cat mai rapide in SCA .
Pe langa masurile generale de informare-educare a populatiei , pacientii cu risc crescut de SCA ( pacienti cu CI cunoscuta, cumul de factori de risc ,etc ) si care sunt in evidenta medicilor de familie si a specilistilor, trebuiesc instruiti de acesti medici asupra posibilitatii aparitiei unui accident coronarian, manifestarile acestuia si necesitatea de a solicita imediat asistenta de urgenta.
Aceasta informare trebuie facuta cu mult tact si adaptata structurii psihice a pacientului ; in caz contrar ea poate produce efecte negative la pacienti anxiosi si cu tendinta la depresie .
2.Medicul de familie sau specialistul ( internist, cardiolog ) trebuie sa decida daca pacientul are un SCA sau o alta suferinta cardiovasculara acuta care necestita masuri de urgenta si sa recurga la "calea rapida " pentru diagnostic si tratament optim.
Medicul de familie este chemat la domiciliul pacientului sau acesta se prezinta la cabinet.Specialistii vad de regula pacientii la cabinet.Atat medicul de familie cat si specialistul sunt adesea consultati la telefon .
Consultatia la domiciliu se face de regula cu medic dotat doar cu un stetoscop si tensiometru .Unii medici de familie dispun si de un electrocardiograf portabil .
In absenta electrocardiografului , o anamneza rapida dar tintita pe caracterele durerii/disconfortului toracic si pe antecedentele cardiovasculare si fractorii de risc, pe care medicul de familie adesea le si cunoaste, permite de regula diferentierea durerii posibil coronariene sau de alta cauza cardiovasaculara de o durere parietocostala sau de un atac de panica. Medicul trebuie insa sa aiba in vedere ca SCA se poate asocia cu tulburari reactive de panica . Examenul fizic se face de asemenea rapid si tintit cercetandu-se mai ales aspectele prezentate in tabelul 20. Culegerea acestor date se face si de catre personalul salvarii si la admisia la serviciul de urgenta din spital
TABELUL.20..
Evaluarea rapida a pacientului examinat pentru durere toracica
modificat dupa .. ghid ACC/AHA 2004 )
|
|
|
|
|
|
|
|
|
Manifestari ca transpiratii reci, greturi si varsaturi , tahicardie sau bradicardie si hipotensiune sunt semne de gravitate . Ele impun solicitarea imediata a ambulantei cu informatii asupra conditiei pacientului pentru un eventual transport la spital cu ambulanta dotata cu echipamente de suport cardiorespirator . La suspiciune mare de IMA se recurge la aceleasi masuri si in absenta tulburarilor mentionate mai sus , tinandu-se cont ca riscul maxim de fibrilatie ventriculara este in primele ore de la debutul simptomelor. Medicul trebuie sa ramana langa pacient cel putin pana la sosirea ambulantei si ii poate administra aspirina si un analgezic .
Rezulta ca obiectivele interventiei medicului la domiciliu nu este stabilirea uunui diagnostic ci identificarea conditiilor care impun
aplicarea "caii rapide " de ingrijire .
Daca medicul de familie dispune de un electrocardiograf portabil, inregistrsrea ECG poate fi extrem de utila in conditiile in care competenta in interpretarea ei este corespunzatoare.Problema cea mai delicata apare in cazul in care medicul considera ca exista modificari ECG de IMA cu supradenivelare ST si cu indicatie de tromboliza. Existenta in prezent a unor medicamente fibrinolitice cu administrare simpla ( ), permite teoretic efectuarea acestui tratament si la domiciliu, pana la sosirea ambulantei .Avantajul acestei interventii este ca reduce mult timpul de la debutul somptomelor pana la reperfuzie. O metaanaliza a 3 studii in care s-a practicat tromboliza prespital a aratat o reducere a moratiltatii cu 17% (91 ) . Pe de alta parte administrarea de medicamente fibrinolitice in absenta unui IMA cu supradenivelare ST poate avea consecinte grave . Ca urmare , pentru cazurile la care durata transportului risca sa depaseasca timpul optim de maximul 3 ore de la debutul simptomelor, se cerceteaza in prezent 2 solutii :
Utilizarea telemetriei pentru transmiterea si interpretarea de catre un specialist a ECG efectuata la domiciliu sau chiar pe ambulanta ; decizia asupra oportunitatii trombolizei este luata de specialist pe baza ECG si a datelor clinice. Aceasta metoda care s-a dovedit utila ( 91 ) este foarte rar aplicabila in Romania .
Programe de instuire a medicilor de familie pentru interpretarea ECG si alcatuirea de protocoale pentru obtinrea competentei pentru tromboliza la domiciliu si suport , cel putin prin telefon , de asistenta a medicilor generalisti asupra deciziei si a modului de efectuare a trombolizi la domiciliu. Astfel de programe trebuiesc alcatuite pe plan local si necesita ajutorul cardiologilor locali .
3.Dispeceratul care primeste apelul de urgenta este un releu important in functionarea "caii rapide " .Organizarea acestei unitati ca si performantele ei sunt foarte diferite si in tarile desvoltate .Astfel ele pot fi servicii independente ,cum era in Romania "Salvarea " sau asociaza toate urgentele care pot fi apelate la numarul 112 ( politie , pompieri, personal medical ,etc.) , apelul fiind distribuit serviciilor respective .
Peresonalul care primeste apelul pentru durere toracica acuta are calificare foarte diferita : simplu dispecer ,fara pregatire medicala , care dupa obtinerea adresei transmite mesajul unei ambulante sau este un asistent medical cu sau fara instruire in medicina de urgenta care poate sau nu stabili o legatura rapida intre persoana care face apelul si un medic .
Personalul medical bine instruit dupa ce obtine informatiile de la apelant si identifica problema decide nivelul de prioritate ,respectiv gradul urgentei , decide trimiterea urgenta a unei ambulante , dupa caz dotata cu ECG , echipamente de resuscitare si cu personal calificat si poate face recomandari pentru inceperea resuscitarii daca se suspecteaza un stop cardiac. In dialogul cu apelantul se cauta identificarea problemei si gradul ei de urgenta si nu un diagnostic.
In absenta unui dispecer cu pregatire specifica in unele centre se utilizeaza protocoale si algoritme dupa care se pun intrebari tintite apelantului si in fuunctie de raspunsuri se iau deciziile de interventie.Calitatea interventiilor dupa protocoale a fost gasita insa inferioara celor bazate pe deciziile unui personal bine instruit(68)
Dificultatile in luarea deciziei de catre dispeceri tin de caracteristicile apelantului , de pregatirea si abilitatea dispecerului de a obtine informatiile dorite si timpul pe care il are la dispozitie.
Apelantul poate fi pacientul ,apartinatori,medicul de familie sau un martori intamplatori . Pacientii si apartinatorii dau adesea informatii confuze din cauza emotiei iar o persoana necunoscuta ofera informatii restranse.Cele mai bune informatii se obtin de la medic ,dar aceasta situatie este mai rara.
Personalul dispeceratelor aglomerate are adesea putin timp disponibil pentru a culege informatii de la apelant si ia uneori decizii pe baza unor date incoplete.
Performanta dispeceratelor in trierea apelurilor se apreciaza dupa raportul dintre interventiile justificate si nejustificate.Includerea in sistem a medicilor generalisti sau a specialistilor in urgente poate reduce interventiile nejustificate.
In Romania numarul de dispecerate cu personal instruit este in crestere dar raportat la intreg teritoriul tarii predomina dispeceratele de "salvare "care fac doar oficiul de a trimite o ambulanta cu un cadru medical mediu si mai rar un medic.
Serviciile oferite de ambulanta depind de calificarea personalului care o insoteste si de echipamentele disponibile.
In absenta unui personal instruit obiectivul principal este transportul cat mai rapid al pacientului . Telefonia mobila permite si cadrelor medii neinstruite in urgente sa ia legatura cu medici care in urma informatiilor primite pot recomanda administrarea unor medicamente si alegerea spitalului unde sa
fie internat pacientul .Acest tip de servicii ar putea fi oferite pe tot teritoriul Romaniei .Daca transportul dureaza putin ,cum se intampla in mediu urban , pentru pacientii care necesita' calea rapida ' intarzierea datorita transportului nu este de regula importanta nici pentru pacientii care ar necesita tromboliza. Intarzierea are insa consecinte importante pentru pacientii din mediu rural la care timpul de la primirea apelului pana la admisia in spital poate dura 4-6 ore .
In prezent se urmareste imbunatatirea asistentei prespital a pacientilor cu SCA prin urmatoarele tipuri de interventii:
1.Resuscitare in caz de stop cardiac ; acest obiectiv poate fi realizat de personal antrenat si dotat cu defibrilator, echipament de asistare a ventilatiei si medicamente corespunzatoare admiinistrabile intravenos
2.Echilibrare -stabilizare hemodinamica la pacienti cu hipotensiune sau edem pulmonar)
3.Tromboliza prespital in STEMI daca durata transportului la spital prelungeste timpul de la debutul simptomelor pana la interventie peste 2-3 ore.
Daca pentru primele 2 tipuri de interventii exista consens si protocoale acceptate in conditiile unei dotari corespunzatoare a ambulantei , pentru tromboliza prespital exista controverse in ce priveste indicatiile si conditiile in care ea poate fi efectuata.
Argumentele pentru tromboliza prespital sunt rezultatele metaanalizei mentionate mai sus si datele din subgrupul de pacienti trombolizati in primele 2 ore din studiul CAPTIM in care s-a gasit o mortalitate la 30 zile de 2,2 % fata de cea de 5,7 % la pacientii la care s-a practicat PTCA ,diferenta fiind la limita semnificatiei (p=0,056 ) . Analiza unui registru de IMA francez a aratat ca in STEMI mortalitatea a fost de 6 % la pacientii trombolizati prespital si de 11% daca tromboliza sau PTCA s-au facut in spital ( 32a ) .Un studiu din Marea Britanie a aratat ca efectuarea prespital a trombolizei reduce timpul de la "apel la ac " cu 73 minute in mediu rural si cu 28 minute im mediu urban ( 22) . Exista de asemenea date care arata ca pe masura ce timpul de la debutul simptomelor pana la tromboliza creste , trombul devine mai rezistent la fibrinoliza
Retinerile legate de acest procedeu tin de dificultatiile selectiei pacientilor deoarece administrarea de fibrinolitice cu indicatie gresita are implicatii medicale, juritice si economice. importante . In plus incidenta STEMI cu indicatie de tromboliza din totalul pacientilor care solicita asistenta pentru durere toracica este de doar 5-10 % .
O metaanaliza recenta a grupului de studiu care a comparat datele a 6763 pacienti cu STEMI din 22 trialuri randomizati pentru tratament fibrinolitic sau PTCA a demonstrat o mortalitate mai redusa cu PTCA la 30 zile indiferent de intarzierea procedurii (Boersma EHJ) .Aceasta observatie ar pleda pentru transportul al pacientului cu STEMI la centre cu facilitati de PTCA . In editorialul care insoteste articolul , Gersh admite superioritatea PTCA dar considera ca factorul timp de la simptom la balon sau ac nu reiese clar din metaanaliza si aduce argumente in favoarea trombolizei eventual urmata de PTCA in cazul in care transportul creste acest timp peste fereastra de 2 ore ,dupa care curba de scadere a mortalitatii scade abrupt. In plus date din registrul national de IMA din SUA arata ca 54 % din spitalele din SUA nu aveau in 1999 conditii pentru efectuarea PTCA . In general accesul la PTCA primara in timp util, este apreciat la sub 30% in SUA si sub 20% in Europa
Ca urmare tromboliza isi mentine valoare iar aplicarea ei prespital trebuie facuta cand exista conditii de triere a pacientilor si de aplicare corespunzatoare a tratamentului. In Romania unde PTCA de urgenta se face la un numar extrem de mic din pacienti care ar beneficia de ea, reducerea morbiditatii si mortaltatii in IMA in general si in STEMI in particular ar putea fi ameliorata prin cresterea numarului de unitati capabile sa intervina in teren cu ambulante dotate corespunzator.
Dupa ghidul ACC/AHA pentru STEMI din 2004, fibrinoliza prespital are indicatie de clasa IIa cu grad de evidenta B :
"Aplicarea unui protocol de fibrinoliza prespital este acceptabila cand 1.un medic insoteste ambulanta sau 2 , exista servicii medicale de urgenta bine organizate cu personal mediu (paramedical ) permanent , dotat cu un electrocardiograf cu 12 derivatii disponibil la locul unde este gasit pacientul ,cu facilitati de transmitere a ECG ,cadre medii (paramedici ) cu pregatire initiala si curenta in interpretarea ECG si pentru tratamentul STEMI ,centru de comanda medical accesibil prin comunicare radio sau telefonie ("on line " ), un medic coordonator cu pregatire/experienta in tratamentul STEMI si existenta unor programe in derulare si permanente de cresterea calitatii asistentei ( prespital ) "
Departamentul de urgenta din spital poate oferi servicii in functie de categoria si dotarea institutiei .Pe de alta parte trierea rapida si judicioasa a pacientilor este dificila si in spitale din tari desvoltate.Medicii de la serviciile de urgenta sunt supusi presiunii generate de evitarea internari inutile si a riscului de a nu retine pacienti cu SCA . Date din SUA pot ilustra aceste aspecte.Anual sunt internati 1,7 milioane pacienti suspectati de ischemie cardiaca acuta; intre 2 % si 8% din pacientii cu IMA sunt trimisi acasa , iar 20 % din banii platiti pentru "malpractice " sunt suportati de medicii din departamentele de urgenta pentru nediagnosticarea si netratarea corespunzatoare a SCA .Riscul de deces la 30 zile la pacienti neinternati raportat la cei spitalizati a fost gasit de aproape de 2 ori mai mare (1,9 la IMA si 1,7 la angina instabila ( 80 ) . Rezultatul acestei situatii este faptul ca doar la 30 % din pacientii internati cu suspiciune de SCA se confirma diagnosticul iar costurile legate de internarile potential nejustificate ajung la 5 miliarde dolari anual ( ).
Aceste aspecte demonstrea dificutatile legate de interpretarea durerii toracice acute suspectate de fi de natura ischemica si importanta modului de evaluare si de triere a acestei categorii de pacienti .
Intr-un studiu multicentric ,din peste 10000 pacienti care s-au prezentat la servicii de urgenta din SUA pentru suspiciune de ischemie miocardica acuta , doar la 17 % ,aceasta a fost confirmata( 8 % IMA ,9 % angina instabila ), La restul cazurilor , 6% au avut angina stabila ,21 % alte probleme cardiace iar la 55% cauza simptomelor a fost necardiaca ( ) .
In general raportul intre urgentele cardiovasculare reale si cazurile benigne care vin la serviciul de urgenta este mai mare daca pacientii sunt triati prespital la nivelele prezentate in paragrafele de mai sus si mai mic daca pacientii se prezinta singuri sau chiar cu ambulanta dar neconsultati de medic.
Pentru reducerea riscului de conduita necorespunzatoare a medicilor de la serviciul de urgenta , s-a propus utilizare de protocoale adaptate conditiilor locale dar bazate pe ghidurile actuale de SCA ,IMA si de durere toracica(84) .Recomandarile acestor ghiduri pot fi rezumate astfel .
1.Examen clinic tintit si ECG interpretat competent in primele 5- 10 minute de la admisie ,recoltare de sange pentru examene de laborator, inclusiv pentru biomarkerii cardiaci .Pe baza datelor clinice,ECG si de laborator pacientul este incadrat ca avand probabilitate mare ,intermediara sau mica de SCA ,asa cum este rezumat in tabelulPacientii cu probabilitate mare sunt retinuti si tratati in UC ,pacientii cu probabilitate intermediara trebuiesc tinuti in observatie , dupa posibilitati in UC sau in " unitati de durere toracica ( vezi mai jos ), iar pacientii cu probabiliate mica pot fi externati daca se exclude si o alta cauza potential periculoasa a durerii toracice , urmand sa fie revazuti si eventual supusi unui test de efort ergomeric sau asociat unei scintigrafii de perfuzie.
TABELUL.21..
Probabilitatea ca simptomele si semnele pacientului sa fie produse de un SCA secundar cardiopatiei ischemice
|
Manifestari |
Probabilitate mare Oricare din urmatoarele |
Probabilitate intermediara Absenta .prob mari si oricare din urmatoarele |
Probabilitate mica Absenta crit.de probabilitate mare/intermediara dar posibil prezente urmatoarele |
|
`Anamneza |
-Durere precord.sau brat stang similara cu angina anterioara ca simptom dominant -antec.ce CI /IMA |
-Durere sau disconfort toracic ca simptom dominant -Varsta > 70 ani -Barbat - Diabet zaharat |
-Simptome probabil ischemice in absenta caracteristicilor probabilitatii intermediare -Consum recent de cocaina |
|
Ex.fizic |
Insuf.mitrala tranzit.,transpiratii,hipotensiune, edem pulmonar sau raluri |
Boala vasculara extracardiaca |
Disconfort toracic produs de palpare |
|
ECG |
Denivelari trazitorii ST≥ o,5 mm noi sau presupuse noi , sau T negativ ≥2 mm asociate cu simptome |
-unde Q stabile -Anomalii ST T nedocumentate ca fiind noi |
-Unde T aplatisate sau negativate in derivatii cu unda R dominanta -Normala |
|
Markeri cardiaci |
Cresterea troponinei I ,T Sau CK-MB |
Normali |
Normali |
2.Interventie imediata in edem pulmonar acut , soc cardiogen aritmii ventriculare maligne sau supraventiculare asociate cu destabilizare hemodinamica
3.In STEMI trmboliza in primele 30 minute in absenta contraindicatiilor si daca pacientul este in ferestra de timp corespunzatoare sau PTCA in 90 minute daca unitatea dispune de facilitatile necesare .Pentru tromboliza nu se asteapta rezultatele determinarilor bimarkerilor cardiaci
4.La pacienti cu simptome de SCA si modificari ECG de SCA nonSTEMI se incepe tratamentul dupa internare in unitatea coronariana , iar daca makerii cardiaci sunt initial negativi pentru IMA se repeta pana la 10 ore de la debutul simptomelor .Daca rezultatul este negativ diagnosticul este de angina instabila , se evaluiaza riscul imediat si se trateaza corespunzator.Evaluarea riscului se face incadrand pacicentul ca avand risc mare ,interemediar sau mic dupa Gibler si colab ( tabelul .21) sau dupa scorul de risc TIMI propus de Antman ( tabelul )
TABELUL 22
Riscul pe termen scurt (30 zile ) de deces sau de IMA nonfatal la pacienti cu AI sau non STEMI IMA
|
Caracteristici |
Risc mare sau cel putin unul din urmatoarele caractere |
Risc intermediar fara caracteristici de risc mare, dar trebuie sa aiba unul din urmatoarele caractere |
Risc mic Fara caractere de risc mare sau intermediar, poate avea oricare din urmatoarele |
|
Istoric |
agravarea continua a simpt.ischemice in ultimele 48 h |
antec.de IMA,b.vasc.perif., AVC bypass aortocoronarian, tratament cu aspirina | |
|
Caracteristicile durerii |
angina de repaus prelungita > 20 min. |
angina de repaus prelungita > 20 min., in prezent disparuta, sau ameliorata |
angina de novo prelungita(> 20 min.); sau progresiva CCS casa III-IV |
|
Manififestari clinice |
edem pulm probabil ischemic insuficienta cardiaca agravarea insuf.mitrale , S3 sau raluri noi/intensificate Hipotensiune, bradicardie tahicardie varsta > 75 ani |
varsta >70 ani | |
|
ECG |
angina de repaus asoc cu mod.ST-T > o,o5 mV tranzitorii bloc de ramura nou sau tahicardie ventric .sustinuta |
Inversari de T > 0,2 mV Q patologic |
ECG normala sau nemodificata in episodul de disconfort toracic |
|
Markerii cardiaci |
Crescuti (ex: troponina T >o,1 ng/ml) |
Usor crescuti ex :troponina T >0,01 ,dar < 0,1 ng?ml |
normali |
TABELUL23
Scorul de risc TIMI in angina instabila/IMA fara supradenivelare ST
Antman JAMA,2000
|
Scor Risc de deces ,IMA nou /recurent ,nevoie de |
|
revascularizatie (% ) |
|
4,7 |
|
8,3 |
|
13,2 |
|
19,9 |
|
26,2 |
|
40,9 |
Elementele scorului pentru care se acorda 1 punct :
varsta >65 ani ,≥3 factori de risc coronarian , ,stenoza coronariana ≥ 50 % cunoscute si preexistenta ,denivalari ST pe ECG la admisie , ≥2 episoade angina in ultimele 24 ore , utilizare de aspirina in ultimele 7 zile si cresterea biomarkerilor cardiaci
5.La pacientii cu durere toracica, cu stare clinica alterata si cu suspiciune de disectie aortica , embolie pulmonara , sau pericardita ca si la cei suspectati de pneumotorax se fac cat mai repede examenele paraclinice de diagnostic disponibile prezntate mai sus la afectiunile respective (radiografie toracica, ECO transtoracic si transesofagian, etc ) . Si aceasta categorie de pacienti se interneaza in sectie de terapie intensiva coronariana .
6.Pacientii la care cauza durerii este evident necardiaca si benigna
cum este de exemplu durerea musculoscheletala iar ECG normal, pot fi externati .Exceptie fac pacientii cu probabilitate mare de CI ( factori de risc , antecedente coronariene ) care trebuiesc externati numai dupa 6-12 ore de observatie si repetarea ECG
7.Pacientii care au probabilitate mica de SCA sau cu SCA cu risc redus la 30 zile ( < 2% deces sau IMA nonfatal ) ( 82 ) sunt tinuti in observatie 6-12 ore cu ECG repetate. Reaparitia simptomelor si /sau modificari ECG noi impun revizuirea categoriei de risc ,internarea in terapia intensiva coronariana si tratament corespunzator . Daca incadrarea initiala se mentine si dupa acest interval pacientul este supus la o proba de efort sau este lasat la domiciliu urmand sa revina dupa 24 -72 ore pentru acest test. Daca testul este negativ este tratat in ambulator .iar daca este pozitiv se reevaluiaza riscul si se trateaza corespunzator.
8.Pacientii cu SCA si risc intermediar pe termen scurt (tabelul.. ( sunt retinuti in spital , urmariti clinic si monitorizati ECG de regula in sectia de terapie intensiva coronariana sau in "unitati de durere toracica "
9.Dupa Schaer si colab exista o categorie de pacienti cu durere toracica acuta , cu ECG normal sau cu modificari discrete preexsitente , cu antecedente coronariene documentate sau cu cumul de factori de risc la care urmarirea timp de 6 ore nu indica modificari ECG noi sau pozitivare biomarkerilor cardiaci .Conduita optima la aceasta categorie de pacienti nefiind prezentata explicit in ghiduri , autorii au propus un algoritm simplu de triaj constand dintr-o proba de efort in primele 24 ore sau in prima luni daca pacientul s-a prezentat in weekend .La pacientii cu proba negativa testul s-a repetat dupa 30 zile .Pacientii cu test pozitiv au fost explorati prin SMP sau coronarografie .Puterea predicitva negativa a testului de efort a fost de 96 % .Majoritatea pacientlor au putut fi externati in primele 24 ore. Testul de efort si externarea precoce s-a dovedit fara riscuri( 79 )
Posibilitatile aplicarii in Romania a recomandarilor ghidurilor de evaluare si tratament a durerii toracice acute si a SCA tin de dotarea materiala a spitalului si a serviciului de urgenta , de calificarea medicilor si a personalului care asista urgente cardiovasculare si de timpul in care un pacient cu risc mare sau diagnostic neclar , poate fi transportat intr-un serviciu capabil sa efectuieze proceduri de diagnostic si tratament corespunzatoare ( ECO transesofagian ,CT, RMN pentru suspiciune de disectie aortica , coronarografie si PTCA ,etc ) .
Spitalul .Incepand cu spitalele orasenesti , orice institutie acreditata sa asiste urgente cardiovasculare trebuie sa dispuna de servicul de urgenta cu activitate permanenta , de echipamentul necesar resuscitarii ( electrocardiograf , defibrilator , oxigen , trusa pentru asistarea ventilatiei , medicamentele corespunzatoare ) si tratamentul tahiaritmiilor cu afectare hemodinamica severa . Asa cum s-a artat mai sus inregistrarea si interpretarea corecta a ECG in primele 5-10 minute si tromboliza in STEMI daca este indicata trebuiesc efectuate in orice spital care primeste urgente cardiovascularel.Exceptie fac conditiile in care transportul la un centru tretiar capabil se efctuieze PTCA este foarte scurt ,mai ales la pacienti cu risc mare Aceasata conduita este indicata si la pacientii cu SCA non STEMI si cu risc mare ,dar dupa stabilizare hemodinamica , ameliorarea unui edem pulmonar acut si a durerii si de asemenea la pacienti cu diagnostic incert si care necesita proceduri de diagnsotic complexe .
Pacientii cu durere toracica cu probabilitate mare sau intermediara de SCA sau de alta conditie cardiovasculara severa se interneaza in terapia intensiva coronariana .La pacientii cu SCA si in durere la prezentare ,mortalitatea la 30 zile a fost gasita semnificativ mai mica la pacientii internati in terapia intensiva coronariana de cat in sectie obisnuita (6,8 % vs 10,9 % ) (91 ) .
Probleme mai dificile apar la pacientii cu SCA cu risc intermediar sau cu diagnostic nesigur de SCA care desi nu necesita conditii de unitate coronariana , trebuiesc urmariti mai atent de cat in sectie obisnuita. Mai mult , la peste 50 % din acesti pacienti cauza durerii toracice este necoronariana , adesea benigna si nu necesita internare .Pentru aceasta categorie de pacienti au fost gasite foarte eficiente clinic si economic " centrele de durere toracica " (21 ).
Centrele de durere toracica sunt organizate langa serviciul de urgenta si au o structura flexibila in functie de solicitari .Centrul consta din paturi cu facilitati de monitorizare a ECG si a TA, supraveghiate de o asistenta calificata a carei prezenta permanenta nu este necesara in conditiile in care pacientul si/sau monitorul ECG poate da alarma la nevoie. Urmarirea pacientilor este facuta de un specialist cardiolog sau internist cu experienta in ingrijirea SCA.Eficienta avestei unitati creste daca in perioada de observatie se pot determina biomarkerii cardiaci si efectua explorari imagistice neinvazive(80 )
Pacientii care in cursul urmaririi trec in categoria de risc crescut sunt transferati in UC .Pacientii asimptomatici 6-10 ore si cu ECG stabil pot fi supusi la un test de efort , si externati daca testul este negativ.Dupa externare pacientii sunt preluati de medicul de familie si revazuti dupa 48-72 ore de catre specialist. Testul de efort se poate face si dupa externare .
Utilitatea acestor centre a fost demonstrata in trialul multicentric CHEER. Evolutia clinica nu a fost diferita de cea a pacientilor spitalizati in UC dar costurile au fost mai mici cu 61 % ( 92 ) .
Avantajul principal al centrului de durere toracica este evitarea internarii pacientiilor la care ea nu este necesara.
In conditiile actuale din Romania astfel de centre pot fi organizate
cu 1-2 paturi monitorizate pe langa serviciul de urgenta al spitalelor mari , sub supravegherea personalului de la urgenta supervizat de specialistii cardiologi sau internisti din sectiile spitalului .In spitalele mici ,1-2 paturi din UC pot fi utilizate la nevoie in acest scop.
Dificultatile in organizarea acestor centre sunt legate de aspecte administrative deoarece costurile legate de urmarirea 10-12 ore a pacientilor in astfel de centre , medicatia si procedurile de diagnostic intra doar partia in serviciile acoperite de Casa Nationala de Asigurari de Sanatate.
In Romania exista o categorie de pacienti cu probabilitate redusa de SCA sau SCA cu risc redus , care nu necesita monitorizare , dar cu probleme logistice ,deoarece locuiesc in zone departate de spitale care pot sa le asigure o asistenta corespunzatoare. Ca urmare recomandarea de a fi reevaluati dupa cateva zile dupa plecarea de la serviciul de urgenta nu este adesea respectata, cu rezultat riscul crescut al unor evenimente cardiovasculare majore. Solutia practica la acesti pacienti ar fi tinerea lor sub observatie 12-24 ore in sectie obisnuita de spital, reevaluare inclusiv ergometrica dupa acest interval si externare in caz de infirmare a diagnosticului de SCA . Acesti pacienti sunt internati adesea 2 zile (internare intr-o zi si externare a 2-a zi ) . Stabilirea unui protocol acoperit de casa de asigurari ar permite retinerea si mai scurta in spital a acestor pacienti ,cu costuri mai reduse .
Medicii care acorda asistenta pacientilor cu durere toracica acuta la spital sunt specialistii in urgente, internistii si cardiologii.
Medicii specialisti in urgente. In spitalele mari exista serviciu comun de urgenta in care triajul si primele interventii sunt efectuate de medici specialisti in urgente. Acestia sunt pregatiti ca pe langa efectuarea primelor interventii in starile critice cardiovasculare sa faca un triaj al pacientilor cu durere toracica dupa date clinice si ECG . Pacientii cu indicatie de internare sau mentinere in observatie estre predat specialistului cardiolog sau in lipsa acestuia, specialistului de medicina interna de garda .
Medicii cardiologi sunt cei mai bine pregatiti pentru aplicarea masurilor de evaluare si tratament al pacientilor cu durere toracica acuta Garzi acoperite permanent cu cardiologi exista insa doar la centre teretiare de cardiologie si la unele spitale clinice sau judetene cu sectii mari de cardiologie
Medicii specialisti internisti.In majoritatea spitalelor orasenesti , municipale si adesea chiar judetene , asistenta de urgenta a acestei categorii de pacienti este asigurata de specialisti internisti . In lipsa serviciului comun de urgenta cum se intampla in spitalele orasenesti sau municipale mai mici, specialistii internisti primesc si asista de la inceput urgentele cardiovasculare. Aplicarea conform ghidurilor actuale a masurilor corespunzatoare de evaluare si tratament a pacientilor cu durere toracica acuta impune pregatirea corespunzatoare a acestei categorii de medici .Aceasta se poate realiza prin cursuri organizate pe plan national,regional sau chiar local si prin elaborarea de protocoale adaptate la conditiile locale . Sunt vizate mai ales recunoasterea si efectuarea tratamentului fibrinolitic in STEMI la pacientii cu indicatie, celelalte interventii farmacologice in SCA si selectia corespunzatoare a pacientilor cu SCA si cu risc mare ,chiar dupa tromboliza si de asemenea a cazurilor cu diagnostic neclar , care necesita mijloace complexe de diagnostic si care trebuiesc adresati unui centru de asistenta tertiara de cardiologie .
Laborator si mijloace de diagnostic imagistic disponibile permanent exista doar in unele institute de cardiologie , clinici si spitale judetene.In Romania determinarea de urgenta a biomarkerilor cardiaci este limitata in marea majoritate a spitalelor la CK-MB care poate fi efectuata permanent alaturi de examene biochimice uzuale doar in spitale judetene si municipale mari.Acelasi lucru este valabil si pentru testele de monitorizare a terapiei antirombinice . Ca urmare diagnosticul precoce de SCA si de STEMI se face de regula dupa criterii clinice si ECG , iar tratamentul antitrombinic dupa fibrinoliza poate fi facut la pacienti < 75 ani si cu creatinina serica < 2,5 mg /dl cu heparina fractionata care nu necesita monitorizare ( recomandare de clasa 2b, ghidul ACC/AHA pentru STEMI ). Si in SCA non STEMI tratamentul antitrombinic poate fi facut cu heparina cu greutate moleculara mica cu conditia ca preparatul sa fie enoxaparina(78). Urmarirea ulterioara a parametrilor de laborator se poate face in functie de disponibilitati , in laboratorul spitalului sau chiar in laboratoare private. Daca enoxaparina nu este indicata sau disponibila ,in absenta posibilitatii de urmarire corespunzatoare a aPTT ,este de preferat inceperea tratamentului cu heparina nefractionata si transferul pacientului intr-un spital cu facilitati corespunzatoare.Aceasta conduita este probabil preferabila neefectuarii trombolizei si transferul pacientului daca timpul pana inceperea fibrinolizei este mai mare de 2 ore sau depaseste timpul optim pentru reperfuzie.
Cu exceptia radiografiei toracice , posibilitatea efectuarii permanente a unor examene imagistice lipseste in majoritatea spitalelor care asista urgente cardiovasculare. Daca exista cardiolog de garda si ecocardiograf disponibil o ecocardiografie trantoracica poate fi efectuata in unele spitale.Radiografia toracica si mai ales ECO permite obtinerea unor informatii utile pentru suspiciunea de disectie aortica ,embolie pulmonara , revarsat pericardic si de asemenea pentru evaluarea functionala a cordului (FEVS,volume VS ,etc )
In absenta facilitatilor pentru explorari imagistice si a altor metode de diagnostic , pacientii suspectati de disectie aortica si embolie pulmonara trebuiesc adresat cat mai rapid unui serviciu capabil sa efectuieze procedurile de diagnostic necesare. Transferul se face insa numai daca exista ,sau se obtine , o stare hemodinamica stabila care sa permita transportul.
Erori de evaluare si tratament la serviciul de urgenta sunt: 1.Nerecunoasterea SCA si trimiterea acasa a pacientului cu durere toracica ,2. neefectuarea trombolizei cand ea este indicata si invers, tromboliza neindicata sau chiar contraindicata si 3 ,durata nepermis de mare pana la efectuarea si interpretarea ECG, si /sau a trombolizei.
Trimiterea acasa a pacientilor cu SCA de la servicul de urgenta a avut o incidenta intre 2 si 8 % in 2 studii prospective multicentrice din SUA (79,80) .Analiza caracteristicilor pacientilor cu SCA nerecunoscut a aratat ca riscul este mai mare la pacienti tineri , mai ales femei sub 55 ani , simptome necaracteristice ca durere atipica si dispnee , absenta antecedentelor coronariene si ECG interpretata ca neavand modificari sugestive de ischemie acuta .
Prezenta unor manifestari sugestive de anxietate si hiperventilatie ,care se pot asocia la ishemie coronariana acuta in 6 % din cazuri
( 47 ) pot fi de asemenea o cauza de eroare de diagnostic .
Riscul de deces la pacientii neinternati a fost de aproape 2 ori mai mare in IMA si respectiv AI (79 ).In alta analiza din pacientii cu SCA nerecunoscut si neinternati 25 % au desvoltat IMA ,iar din acestia 25 % au decedat sau au avut complicatii potential letale (v.Lee ).
In Romania lipsesc studii asupra acestui aspect dar observatii asupra unor pacienti cu SCA respinsi initial de la internare nu sunt rare iar cauza cea mai frecventa este aspectul ECG ,considerat normal sau fara modificari de ischemie .Intr-un studiu multicentric reanalizarea independenta a caracteruluim durerii si a ECG a pacientilor cu IMA nerecunoscut si neinternati a aratat ca la 45% din cazuri eroarea ar fi putut fi evitata daca analiza ECG ar fi fost mai buna , sau pacientii cu durere persistenta ar fi fost mentinuti in observatie (Lee si colab.) In studiul lui Pope ,ECG normal a fost intalnit doar la 12 % din cazuri .La restul de pacienti revederea ECG a aratat ca interpretarile eronate au fost tulburari secundare ST-T in hipertrofii VS sau de BRS , pericardita ,repolarizare precoce , denivelari ST<1 mm ,anomalii nespecifice de unda T si infarct vechi ) .Incidenta mare a absentei unor modificari ECG caracateristice in obstructia arterei circumflexe stangi este bine cunoscuta (80 )
Reducerea numarului de pacienti cu SCA trimisi acasa de la camera de urgenta poate fi obtinuta prin urmatoarele masuri
Pacientii cu durere persistenta chiar cu ECG normala se tin in observatie pana cauza durerii este lamurita si evident necoronariana si benigna iar ECG repetata de mai multe ori in decurs de 6-12 ore este fara modificari. In aceasta categorie intra si cazurile care la prima vedere au o cauza psihogena a durerii , dar la care ,asa cum s-a aratat mai sus, manifestarile de acest tip pot fi asociate cu un SCA ( ) ,.
Anamneza detaliata a caractrului durerii si retinere maxima in a trimite pacientul acasa daca durerea are elemente de durere coronariana si daca este persistenta dupa nitroglicerina . Rezistenta la nitroglicerina a fost gasita la peste jumatate din pacientii cu SCA (
La pacientii cu modificari ECG minime si nespecifice ,constand mai ales in subdenivelari ST< 1mm sau inversari de unde T ,sau cu modificari de repolarizare de tip secundar in BRS sai HVS , sunt foarte utile ECG mai vechi care arata daca modificarile actuale sunt noi sau vechi . ECG seriate in urmatoarele ore permit incadrarea modificarilor ca fiind stabile sau evolutive .
Daca natura coronariana a durerii nu poate fi exclusa este de preferat retinerea pacientului 12-24 ore de cat trimiterea lui acasa.
Pacientii cu probabiliate mica de SCA ( tabelul .. ) ,chiar cu cauza neclara a durerii , sunt lasati la domiciliu dupa un trest de efort efectuat dupa 6-12 ore de observatie sau dupa 24 -48 ore cand sunt rechemati la spital .Revederea pacientilor dupa acest interval este indicata si in cazul in care nu s-a efectuat proba de efort .Daca proba de efort si reevaluarea clinica -ECG este tot negative pentru sindrom de ischemie acuta , pacientul este adresat medicului de familie , care il va urmari in continuare.
Neefectuarea trombolizei in absenta contraindicatiilor nu este justificata de cat de posibilitatea PTCA cu o intarziere minima.
Alte cauze tin de medic , care nu recunoaste indicatiile si de lipsa de experienta a medicului de garda care are retinere in a aplica acest tratament . Lipsa unui medicament fibrinolitic poate fi de asemenea o cauza.Corectarea acestor situatii se face prin analiza modului de ingrijire a fiecarui caz de STEMI internat , verificarea pregatirii medicului cardiolog sau internist care face garzi, asigurarea medicatiei fibrinolitice si existenta de protocoale si fisa pentru fibrinoliza cu indicatii si contraindicatii care se completeaza in fiecare caz de IMA .
In absenta masurilor de corectie , acreditarea spitalului pentru a primi pacienti cu SCA ar trebuie revizuita .
Invers , efctuarea fibrinolizei la pacienti fara indicatie impune reevaluarea competentei medicului care efectuiaza garzi si masuri de corectie corespunzatoare .
Durata nepermis de mare,> 10 minute pana la efectuarea si interpretarea EGC si > 30 minute pana la inceperea trombolizei ,cand aceasta este indicata, impune dupa ghidurile actuale, revizuirea acreditarii spitalului de a primi pacienti cu SCA ( ). Acumularea de dovezi asupra importantei pe termen lung , a reducerii la minimum a timpului de "la usa la ac " justifica aceste recomandar riguroase.
Totusi orice spital orasenesc, municipal sau judetean care dispune de serviciu de urgenta trebuie ca la admisia unui pacient cu durere toracica suspectata de a fi produsa de SCA, sa fie capabil sa efctuieze si sa interpreteze corect o ECG in primele 5-10 minute de la admisie, pe langa un examen clinic rapid. Daca ECG indica STEMI si pacientul este in fereastra optima de timp si nu are contraindicatii, tromboliza trebuie efectuata in primele 30 minute (timpul de la usa la ac) fara sa se astepte rezultatul markerilor biologici( 91 ). Aceste interventii constituie in prezent criteriu de calitate indispensabile pentru acreditarea unui spital de a acorda asistenta in urgente cardiovasculare( 69 ).
Bibliografie (DT)
1 Erhard L, Herlitz J ,et al. Task Force Report on the Management of Chest Pain. Eur Heart J 2002 , 23,1153-1178
2 Poole-Wilson PA, Jacques A , Lyon A .Treatment of angina: a commentary on new therapeutic approaches . Eur Heart J. 2006,8,(Suppl A) A 20-A 25
3 Kattainen A ,Salomaa V et al.Coronary heart disease : from a disease of middle-aged men in the late 1970s to a disease of elderly women in the 2000s. Eur Heart J .,2006,27, 296-301
4 .Fox K et al .Guideline on the management of stable angina pectoris:executive summary.Eur.Heart J, 2006,27,1341-1381
5 Carp C.Istoricul bolnavului cardiovascular , In Tratat de Cardiologie, Vol 1. C.Carp Ed.Editura Medicala Nationala Bucuresti ,2002.
6 .Cecil ?
7. Braunwald E. Examination of the patient.The history. In Heart Disease 6 th Ed. E.Braunwald, DP Zipes P.Libby Eds WB Saunders Co.Philadelphia 2001, p 27.
8 Carp C Boala arterelor coronare .In Tratat de Cardiologie vol 2, C.Carp Ed., capitolele 39-45 , Ed. Medicala Nationala Bucuresti , 2003 .
9 Gersh BJ , Braunwald E ,Bonow RO . Chronic coronary artery disease .In Heart Disease 6 th Ed. E.Braunwald, DP Zipes P.Libby Eds WB Saunders Co.Philadelphia 2001, p 1272
10 Cannon CP, Braunwald E .Unstable angina . In Heart Disease 6 th Ed. E.Braunwald, DP Zipes P.Libby Eds WB Saunders Co.Philadelphia 2001, p 1232
11 Antman EM, Braunwald E. Acute myocardial infarction. In Heart Disease 6 th Ed. E.Braunwald, DP Zipes P.Libby Eds WB Saunders Co.Philadelphia 2001, p 1114
12. Gibbons RJ, et al . ACC/AHA/ACP/ASIM Guideline for the management of patients with chronic stable angina .J Am Coll Cardiol 1999 ,33,2092-2197
13. Gibbons RJ et al.ACC/AHA 2002 Guideleine update for the management of patients with chronic stable angina .J Am Coll Cardiol ,2003,41,159-168 .
14. Snow V ,Berry P , et al. Evaluation of primary care patients with chronuic stable angina :Guideline from the American College of P)hysicians .Ann Intern Med 2004, 141,57-64
15. Braunwald E, Antman EM, et al.ACC/AHA 2002 guideline update for the management of patients with unstable angina and non-ST segment elevation myocardial infarction .J Am Coll Cardiol 2002,40,1366-1374
16.Antman EM et al. ACC/AHA Guideline for the Management of Patients with ST-Elevation Myocardial Infarction . J Am Coll Cardiol , 2004,44,671-719.
17. Bertrand ME, Simoons MA et al.Ghid de evaluare si tratament al sindroamelor coronariene acute fara supradenivelare perisistenta de ST.Eur.Heart J, 2002,23, 1809-1840 ( material tradus si publicat in Rev.Rom Cardiol, 2003, 18, 5-40 )
18 .Van de Werf F , Ardissino D si altii .Managementul infarctului miocardic acut la pacientii cu supradenivelare ST .Recomandari pentru managementul infarctului miocardic acut ale Societatii Europene de Cardiologie . Eur Heart J,2003,24,28-60 ( material trades si publicat in Rev Rom .Cardiol 2006 ,21,49-81
19 . Kavasak P, MacRae AR et al.The impact of the ESC/ACC redefinition of myocardial infarction and new sensitive troponin assay on the frequency of acute myocardial infarction .Am Heart J, 2006,152,118-125
20. Abildstom SZ , Rasmunssen S , Madsen M . Changes in hospitalization rate and mortality after acute myocardial infarction in Denmark after diagnostic criteria and method changed. Eur Heart J, 2005, 26, 990-995.
21. Murphy N, MacIntyre K , et al. The chest pain epidemic: a new clinical challenge for health care system . Eur Heart J, 2003,24, Abstract suppl. 572 .
22 .Daly CA, Clemens F, et al , on the behalf of the Euro Heart Survey Investigators.The clinical characteristics and investigations planned in patients with stable angina presenting to cardiologists
In Europe: from the Euro Heart Survey of Stable Angina . Eur Heart J, 2005, 26 996-1010.
23. Daly C, Clemens F, et al . on the behalf of the Euro Heart Survey Investigsators . Gender differences in the management and clinical outcome of stable angina .Circulation, 2006 ,113, 490-498 .
MacIntyre K , Murphy N et al. Short-term adn long term outcomes in 133429 emergency patients admitted with angina or myocardial infarction in Scotland, 1990-2000:population-based cohort study.Heart. 2006;92(11):1563-70
Hendrix KH, Mayhan S et al. Prevalence, treatment, and control of chest pain syndromes and associated risk factors in hypertensive patients. Am J Hypertens.2005, 18,1026-1032 .( extenso !)
Hemingway H, McCallum A et al. Incidence and prognostic implications of stable angina pectotis among women and men .JAMA,2006,295 ,1404-1411.( in extenso ! )
Bayés de Luna A. Clinical electrocardiography : a textbook .
Futura Publshing Co Inc, Mount Kisco NY,1993 .
Chun AA, McGee SR.Bedside diagnosis of coronary artery disease: a systematic review . Am J Med. 2004,117, 334-343.(extenso biblioteca !)
Ascoop CAPI, van Zeijl LGPM, Poool J, Simoons ML Cardiac exercise testing-1.Indications,staff, equipment, conduct and procedure .Guideline in Cardiology 1994. (Previously published in Netherlands J Cardiol, 1989,2 ,63-72 ) (tabelul cu probabilitatea ! )
Chaitman BR. Exercise stress testing. In Heart Disease 6 th Ed. E.Braunwald, DP Zipes P.Libby Eds WB Saunders Co.Philadelphia 2001,p 129.
Wackers FJTh, Soufer R, Zaret BL.Nuclear cardiology. In Heart Disease 6 th Ed. E.Braunwald, DP Zipes P.Libby Eds WB Saunders Co.Philadelphia 2001, p 273
Popma JJ, Bittl J .Coronary angiography and intravascular ultrasonography. In Heart Disease 6 th Ed. E.Braunwald, DP Zipes P.Libby Eds WB Saunders Co.Philadelphia 2001 p 387
Beller GA.Relative merits of cardiovascular diagnostic techniques In Heart Disease 6 th Ed. E.Braunwald, DP Zipes P.Libby Eds WB Saunders Co.Philadelphia 2001. p 422
Feigenbaum Echocardiography ???? (editie mai noua !!)
Pt diagnostic si eco-stress !)
Ganz P ,Ganz W .Coronary blood flow and myocardial ischemia In Heart Disease 6 th Ed. E.Braunwald, DP Zipes P.Libby Eds WB Saunders Co.Philadelphia 2001. p 1087
Husser D, Bollmann A , et al. Evaluation of noncardiac chest pain: diagnostic approach,coping strategies and quality of life . Eur J Pain .2006, 10, 51-56 .( de cautat extenso , dar in lipsa bun si abstractul !)
Florica Pascu Carte CI femei SUA
Douglas P. Coronary artery diseasae in women. In Heart Disease 6 th Ed. E.Braunwald, DP Zipes P.Libby Eds WB Saunders Co.Philadelphia 2001, p 2038 .
Editorial (Vaccario ) , articol cu ECG + editorial in acelas numar din Circulation (no 4/31 1 , 2006 (de gasit revista - dr. Rugina )
Milner KA, Funk M, et al .Tipical symptoms are predicitive of acute coronary syndrome in women .Am Heart J, 143,283-288.
Mant J, MacManus RJ et al. Systematic review and modeling of the investigation of acute and chronic chest pain presenting in primary care .Health Technol Assess ,2004, 8 1-158 (abstract medline de vazut modul de notare !)
Wiencke H, Zander C , et al. Non -invasive characterization of cardiac microvascular disease by nuclear medicine using single-photon emission tomography . Herz ,1999,24,515-521.(de cautat extenso!)
Marroquin OC, Hoolubkov R , et al. Heterogeneity of microvascular dysfunction in women with chest pain not attributable to coronary artery disease . Am Heart J 2003,145 , 628-635
Schmieder RL,Hypertensive heart disease.In The ABSs of Antihypertensive Therapy, FH Messerly Ed.Lippincott Williams & Williams, Philadelphia,2000,
Beltrame JF, Sananand L, Horowitz JD , The Coronary slow flow fenomenon-a new coronary microcirculation disorder.Cardiology, 2002,97,197-202 (original ?)
Beltrame JF, Sananand L et al. Coronary hemodynamic and metabolic studies on the coronary slow flow phenomenon .Am Heart J . 2003 146, 84-90 (extenso ?)
Kaski JC. Pathophysiology and management of patients with chest pain and normal coronary arteriograms (cardiac syndrome X) .Circulation 2004,109, 568-572 .
Crea F , Lanza G. Angina pectoris and normal coronary arteries : cardiac syndrome X . Heart, 2004 , 90, 457- 463 .( v. artic. !)
Jadav ST, Ferrell WR et al. Microvascular function,metabolic syndrome ,and novel risk factor status in women with sindrome X .
Am J Cardiol,2006, 97,1727-1731. ( de cautat extenso )
Humphries K ,Thompson CR, et al. , Angina with normal coronary arteries : sex differences in outcome . Eur Heart J , 2005 ,26 , (Abstract suppl) 573 . (Stockholm )
Day,S, Fox KAA , et al . Apparent gender bias in the reatment of women with acute coronary syndrome . The global registry of acute coronary events. Eur Heart J , 2005 ,26 , (Abstract suppl) .216 (Stockholm )
Steg PG, Bhatt DL et al.Undertreatment of women with atherothrombosis : results from the worldwide REACH registry.
Eur Heart J . ,2005 , 26, (abstract suppl ) 245 .
Silber S, Albertsson P et al.on the behalf of the Task Force for Percutaneous Coronary Interventions of the European Society of Cardiology . Eur Heart J, 2005,26,804-847 ,
Gibbons RJ, Hodge DO , et al.Long-term outcome of patients with intermediate-risk exercise electrocardiograms who do not have myocardial perfusion defects on radionuclide imaging .Circulation,1999 ,100,2140-2145
Panting J, Gatehouse PD et al . Abnormal subendocardial perfusion in cardiac syndrome X detected by cardiovascular magnetic resonance imaging.N Engl J Med 2002, 346,1946-1953 (v.tot articolul !)
Christodorescu Ruxandra . Ventriculografia izotopica, imaginea de faza si scintigrafia de perfuzie pentru evaluarea pacientilor cu cardiopatie ischemica .Studiu comparative cu metode invasive. Teza de doctorat .UMF Timisoara, 1999 .
Christodorescu RM . 1-2 articole in Rev Rom Cardiol si in Elvetia (MIBI Validirung !)
Christodorescu RM . 1-2 articole in Rev Rom Cardiol si in Elvetia (MIBI Validirung !)
Kontos MC, Schmidt KL,et al. A comprehensive strategy for the evaluation and triage of the chest pain patient: a cost comparoson study. J NuclCardiol 2003,10,284-290 (de citit!)
Elyhendy A , Schinkel A et al. Long -term prognosis after normal exercise stress Tc-99m sestamibi SPECT study .J Nucl Cardiol 2003, 10, 261-266 .
Pascu F, Christodorescu RM si colab.Scintigrafia miocardica de perfuzie asociata cu stress ergometric sau farmacologic pentru evaluarea suspiciunii de carfdiopatie ischemica la femei sub 60 ani.
Cerc Exp & Med Chir. 2004,11,90-97
Gibbons RJ et al.ACC/AHA 2002 guideline update for exercise testing :summary article . Circulation , 2002 , 106, 1663-???
Johnson BD ,Shaw LJ ,et al.Persistent chest pain predicts cardiovascular events in women without obstructive coronary artery disease :results from the NIH-NHLBI-sponsored Women's Ischaemia Syndrome Evaluation (WISE ) study .Eur Heart J, 2006,27,1408-1415 .
Bugiardini R.Women,"non-specific " chest pain , and normal or near -normal coronary angiograms are not synonymous with favourable outcome . Eur Heart J . 2006 ,27 ,1387-1389.
Scholtz M, Wegener K, et al. (Long- term outcome in patients with angina-like chest pain and normal coronary angiograms ) .Herz,2003 ,28, 413-420 (extenso ! -paranteza semnifica probabil ca articolul este in germana !)
Gersh BJ, Antman EA .Selection of the optimal reperfusion strategy for STEMI: does time matter ? Eur Heart J .2006 , 27 ,761-763 .
Haterndahl D . Panic disorders and coronary artery disease in patients with chest pain . J Am Board Fam Pract ., 2004 , 17, 114-126 .
Antman E, Bassand J-P, et al. Myocardial infarction redefined-a consensus document of the Joint European Society of Cardiology/American College of Cardiology committee for the redefinition of myocardial infarction : The Joint European Society of Cardiology/American College of Cardiology Commeettee. J Am Coll Cardiol,2000 , 36,959-969
Boersma E and The Primary Coronary Angioplasty vs.Trombolysis (PCAT) Trialists . Does time matter? A pooled analysis of randomized clinical trials comparing primary percutaneous coronary intervention and in-hospital fibrinolysis in acute myocardial infarction patients . Eur Heart J. ,2006, 27,779-788
Rosengren A , Wallentin L, et al. Age , clinical presentation,and outcome of acute coronary syndromes in the Euroheart acute coronary syndrome survey. Eur.Heart J , 2006 , 27, 789-795 .
Gomberg-Maitland M, Murphy SA, et al . Are we appropiately triaging patients with unstable angina ? .Am Heart J,2005, 149, 613-618 ,
Antman EM ,Cohen M ,et al.The TIMI risk scorefor unstable angina /non- ST elevation myocardial infarction for pronosticationand decision making .JAMA.2000,107,835-842
Bartos D, Vatasescu RG. Evaluarea actuala a bonavului cu durere toracica acuta in departamentul de urgenta.In Actualitati in Infarctul miocardic Acut , Maria Dorobantu Ed., Editura Academiei Romane, Bucuresti ,2003 p 53 .
Schaer BA, Jenni D, et al. Long -term performance of a simple algorithm for early discharge after ruling out acute coronary syndrome: a prospective trial . Chest , 2005,127,1364-1370 (extenso in arhiva E !)
Swap CJ, Nagurney JT . Value and limitation of chest pain history
In the evaluation of patients with suspected acute coronary syndromes . JAMA, 2005, 294 2623-2629 .( de cautat articolul : la nevoie bun si abstract-ul )
Conti A , Paladini B , et al. Effectiveness of a multidisciplinary chest pain unit for the assessement of coronary syndromes and risc stratification inb the Florence area . Am Heart J 2002,144,630-635 .( extenso ,de cautat !- )
Eslick GD . Usefulness of chest pain character and location as indicators of an acte coronary syndrome . Am J Cardiol . 2005,95, 1228-1231 (extenso !!, de cautat )
Shoyeb A , Bokhari S, et al .Value of definitive diagnostic testing in the evaluation of patients resenting to the emergency department with chest pain. Am J Cardiol 2003, 91, 1410-1414 ( de cautat extenso !)
Udelson JE, Beshanski JR, et al.Myocardial perfusion imaging for evaluation and triage of patients with suspected acute cardiac ischemia: a randomized controlled trial. JAMA ,2002, 288 , 2693-2700 . ( extenso !)
Kleiman NS, Granger CB et al. Death and nonfatal reinfarction within the first 24 hours after presentation with acute coronary syndrome : experience from GUSTO-IIb .Am Heart J, 1999, 137,12-23 .(extenso ?)
Holmvang L, Clemmensen P ,et al. On behalf of the TRIM substudy.Admission standard electrocardiogram for early risk stratification in patients with unstable coronary artery disease not eligible for acute revascularization therapy: A TRIM substudy.
Am.Heart J, 1999,137,24-33 .
Savonitto S , Ardissino D et al. Prognostic value of admission electrocardiogram in acute coronary syndromes .JAMA,1999 ,
Diderholm E , Andrén B et al. ST depression in ECG at entry indicates severe coronary lesions and large benefits of an early invasive treatment strategy in unstable CORONARY DISEASE . The FRISC II ECG substudy. Eur Heart J, 2002 23, 41-49 .
Mahadevan VS, Adgey AAJ . ST depression in ECG indicates severe coronary lesions and large benefits of an early invasive treatment strategy in undtable coronary artery disease - the FRISC II ECG substudy. Eur Heart J . , 2002 ,23 , 3-5 ( de revazut in extenso artic.si editorialul !)
Savonitto S , Cohen MC, et al. Extend of ST-segment depression and cardiac events in non-ST- segment elevated acute coronary syndrome . Eur Heart J, 2005, 26,2106-2113
(analiza mat GUSTO IIb -suma deniv. ST !)
Bugiardini R, Manfrini O, De Ferrari GM. Risk stratification of patients with minimal disease or normal finding on coronary angiography .Arch Intern Med 2006,166,1391-1395 .
Hurst T, Olson TH, Olson LE, et al.Cardiac sindrome X and endotelial dysfunction : new concept in prognosis and treatment
Am J Med,2006,119.560-566
vMering GO,Arant CB, Wessel TR et al. Abnormal coronary vasomotion as a prognostic indicator of cardiovascular events in women.Circulation, 2004,109,722-725
Gibler WB , Cannon CP et al . Practical implementation of the guideline for unstable angina/ non-ST-segment elevation myocardial infacrction in the emergency department . Circulation ,2005,111,2699-2710 .
Verheugt FWA, Gersh BJ, Armstrong PW. Aborted myocardial infarction: a new target for reperfusion therapy . Eur Heart J., 2006,27, 901-904
Reyes E , Underwood SR .Myocardial perfusion scintigraphy : an important step between clinical assessement and coronary angiography in patients with stable chest pain. Eur Heart J , 2006,27, 3-4 .
Høilund-Carlsen PF , Johansen A , et al. Usefulness of the
exercise electrocardiogram in diagnosing ischemic or corornary heart disease in patients with chest pain . Am J Cardiol .2005, 95,96-99 .( de cautat extenso ; f.important !)
Høilund -Carlsen PF et al. For the Myocardial Ischemia Logistic Evaluation Study (MILES ) Group. Potential impact of myocardial perfusion scintigraphy as gatekeeper for invasive examination and treatment in patients with stable angina pectoris: observational study without post-test referral bias .Eur Heart J., 2006, 27 ,29-34
Danchin N. Should intravenous thrombolysis keep a placein the treatment of acute ST -elevation myocardial infarction ?Eur Heart J. 2006,271131-1133
Björklund E ,Stenestrand U, et al. on the behalf of the RIKS-HIA investigators .Pre-hospital thrombolysis delivered by paramedics is associated with reduced time delay and mortality in ambulance-transported real-life patients with ST-elevation myocardial infarction.Eur Heart J., 2006 ,27,1146-1152
DeTorbal A ,Boersma E ., et al. Incidence of recognized and unrecognized myocardial infarction in men and women aged 55 and older :the Rotterdam Study . Eur Heart J. , 2006,27 ,729-736
Lee TH,Rouan GW,et al.Clinical characteristics and natural history of patients with acute myocardial infarction sent home from the emergency room. Am J Cardiol ., 1987, 60, 219-224 ( extenso ?)
Lee TH, Goldman L. Evaluation of the patient with acute chest pain .N Engl J Med, 2000,342,1187-1195 ( de revazut ful text )
Pope JH, Aufderheide TP ,et al. Missed diegnoses of acute cardiac ischemia in the emergency department .N Engl J Med , 2000 ,342 ,1163-1170
Mehta RH, Eagle KA. Missed diagnosisi of acute coronary syndrome in the emergency room-continuuing challenges .N Engl J Med ,2000 ,342 ,1207-1210 .
Golman L, Kirtame AJ Triage of patients with acute chest pain and possible cardiac ischemia:the elusive search for a diagnostic perfection.Ann Intern Med 2003, 987-995 ! !!! (de revazut )
van't Hof AWJ,van de Wetering H, et al an the behalf of the On-Time study group .A quantitative analysis on the benefits of pre-hospital infarct angioplasty triage on outcome in patients undergoing primary angioplasty for acute myocardial infarction.
Eur Heart J, 2005, 7, (suppl K) K36- K40
Di Chiara A , Fresco C, et al on the behalf of the BLITZ-2 Investigators. Epidemiology of non-St elevation acute coronary syndromes in the Italian cardiology network: the BLITZ-2 study.
Eur Heart J , 2006 , 27, 393-405 .
( avatajele PTCA in Killip >1 si marginal pt spitale cu cateterism )
Armstrong PW ,West Steering Committee .A comparison of pharmacologic therapy with/without timely coronary intervention vs .primary percutaneous intervention early after ST-elevation myocardial infarction : the WEST( Which Early ST-elevation myocardial Therapy ) study .Eur Heart J , 2006, 27, 1530-1538 .
(de revazut !)
Steg PG, Danchin N .WEST :new data on the integration of early thrombolysis and mechanical intervention in the early management on STEMI. Eur Heart J. , 2006 , 27, 1511-1512 . (de revazut !)
Alter DA, Ko DT , et al. Factors explaining the under -use of reperfusion therapy among ideal patients with ST-Segment elevation myocardial infarction .Eur Heart J, 2006, 27 , 1539-1549
( de revazut !)
Rajagopal V, Bhatt DL . Gaps in myocardial infarction care : how might we best EFFECT change ? Eur Heart J, 2006 , 27, 1513-1514. (de revazut !)
Ortolani P , Marzocchi A, et al .Clinical impact of direct referral to primary percuaneous coronary intervention following pre-hospitaol diagnosis of ST-elevation myocardial infaction. Eur Heart J, 27 1550-1557 . (de revazut )
Walsh SJ, Owens CG, Adgey AAJ . Pre-hospital diagnosis of myocardial infarction: an opportunity to improve outcomes ?
Eur Heart J, 2006, 27,1515-1516
Comparison of very early treatment with either fibrinolysis or percutaneous coronary intervention facilitated by abciximab with respect to ST recovery and infarct related artery epicardial flow in patients with acute ST-segment elevation myocardial infarction:The Swedish Early Decision (SWEDES) reperfusion trial .Am Hert J 2006,151 798 e 1-798 e 7
Henrikson CA, Howell EE , et al .Chest pain relief by nitroglycerin doees not predict active coronary artery disease .Ann Intern Med 2003, 139,979-986
Gibbons RJ . Nitroglicerin :should we still ask ? Ann Intern Med 2003,139 ,1036-1037.
Aroney CN , Dunlevie HL , Bett JHN .Use of an accelerated chest pain assessement protocol in patients at intermediate risk of adverse cardiac events . MJA, 2003, 370-374 ( de revazut )
Amsterdam E, Kirk JD, et al. Immediate exercise testing to evaluate low-risk patients presenting to the emergency department with chest pain . J Am Coll Cardiol . 2002, 40,251-256
( de cautat extenso ! dar bun si abstract-ul) .
Januzzi J, Newby LK, et al. Predicting a late positive serum troponin in initially troponin -negative patients with non-ST -elevation acute coronary syndrome: clinical predictor and validated risk score results from the TIMI IIIB and GUSTO IIA studies.
Am heart J 2006,151,360-366.
Van de Werf F, Gore JM et al.Acces to catheterization facilities in patients admitted with acute coronary symdrome : multinational registry study . BMJ, 2005,330, 441- ? (a fost on line, de cautat pg ultima ! )
Wallace TW ,Abdullah SH,et al .Prevalence and determiants of troponin T elevation in the general population . Circulation , 2006,113,1958-1965 .
Gheeraert PJ, Henriques JPS et al .Out-of- hospital ventricular fibrillation in patients with acute myocardial infarction.Coronary angiographyc determinants .J Am Coll Cardiol. 2000,35,144-150
Brush JE, Brand DA et al. Use of the initial electrocardiogram to predict in-hospital complication of acute myocardial infarction .
N Engl J Med, 1985,312,1137-1141
De Winter RJ , Windhausen F et al. for the Invasive versus Conservative treatment in Unstable Coronary Syndrome (ICTUS) investigators . Early invasive versus selectively invasive management for acute coronary syndrome.N Engl J Med., 2005,353,1095-1104
White HD, Gersh BJ, Opie LH . Antithrombotic agents: platelet inhibitors, anticoagulants , and fibrinolytics . In Drugs for the Heart 6 th Ed. LH Opie , Gersh BJ Eds.Elsevier Saunders, Philadelphia, 2005, p 275 .
Dierks DB, Peacock WF, et al .Frecvency and consequences of recording an electrocardiogram > minutes after arrival in an emergency room in non- ST-elevation acute coronary syndromes (from the CRUSADE Initiative ) Am J Cardiol,2006 ,473-442
( de cautat extenso dar date utilizabile rezumat the Heart Org !)
Krumholz HM ,Anderson JL, Brooks NH, Fesmire FM ,Lambrew CT, Landrum MB Weaver WD,White J . ACC/AHA clinical performance measures for adults with ST-elevation and non -ST-elevation myocardial infarction : a report from of the ACC/AHA Task Force on Performance Measures (ST-elevation and Non -ST-
Elevation Myocardial Infarction Performance Writing Commeettee) .J am.Coll Cardiol 2006 , 47,236-265
( Recomandarea autorilor pentru formulrea referinte3i ;de cautat si la celelalte ghiduri !!!)
Copyright © 2025 - Toate drepturile rezervate