 | Alimentatie | Asistenta sociala | Frumusete | Medicina | Medicina veterinara | Retete |
DIABETUL ZAHARAT- GHID TERAPEUTIC PENTRU MEDICUL DE FAMILIE
Suport de curs oferit de Comisia de Specialitate a MSP Diabet si Endocrinologie
CUPRINS:
1. Definitie- Clasificare
2. Screening si diagnostic
3. Educatie terapeutica
4. Managementul stilului de viata
5. Tinte terapeutice actuale
6. Automonitorizarea
7. Protocol terapeutic in diabetul zaharat tip2
8. Controlul tensiunii arteriale
9. Diminuarea riscului cardiovascular
10. Hipoglicemia
11. Screeningul complicatiilor cronice - afectarea oculara
12. Afectarea renala in diabetul zaharat
13. Neuropatia diabetica
14. Ingrijirea piciorului
15. Arteriopatia
16. Sarcina la pacienta cu diabet zaharat.
Diabetul zaharat defineste o tulburare metabolica care poate avea etiopatogenie multipla, caracterizata prin modificari ale metabolismului glucidic, lipidic si proteic, rezultate din deficienta in insulinosecretie, insulinorezistenta sau ambele si care are ca element de definire pana in prezent valoarea glicemiei. (OMS-1999)
(1, 3)
Clasificarea etiologica a diabetului zaharat (DZ)
|
Diabet Zaharat tip1 ● autoimun ● idiopatic |
|
Diabet Zaharat tip2 ● cu predominanta insulinorezistentei asociata cu deficit relativ de insulina ● cu predominanta deficitului secretor asociat cu insulinorezistenta |
|
Alte tipuri specifice de diabet zaharat (rare) |
|
Diabet Gestational (cu debut sau diagnosticat in cursul sarcinii) |
Modificari etiologice, stadii evolutive
|
Stadii evolutive |
Normoglicemie |
Hiperglicemie |
|||||
|
Tipuri de diabet |
Glicoreglare normala |
Alterarea tolerantei la gluc. Glicemie bazala modificata |
Diabet zaharat |
||||
|
Nu necesita insulina |
Necesita insulina pentru control |
Necesita insulina pentru supravietuire |
|||||
|
DZ tip 1 DZ tip 2 Alte tipuri specifice Diabet gestational |
| ||||||
Intreaga lume se confrunta cu o pandemie de diabet zaharat tip 2, datorata occidentalizarii modului de viata, imbatranirii populatiei, urbanizarii, care au drept consecinte modificari ale alimentatiei, adoptarea unui stil de viata sedentar si dezvoltarea obezitatii.
Prevalenta DZ difera semnificativ in functie de populatia studiata, varsta, sex, statutul socio-economic si stilul de viata. Predictiile pentru anul 2025 sunt ingrijoratoare si conform aprecierilor ADA, prevalenta DZ va atinge 9%. Un element important, care a dus in ultimii ani la cresterea incidentei bolii, a fost reprezentat de urmarirea mai atenta a populatiei si de imbunatatirea metodelor de diagnostic. Cu toate acestea, exista cel putin 30% din cazuri cu DZ tip 2 nediagnosticat (2,6). DZ tip 2 reprezinta 80-90% din totalitatea cazurilor de diabet zaharat si este mai frecvent intalnit la persoanele supraponderale sau obeze. Are de multe ori o perioada lunga asimptomatica in care pacientii nu sunt diagnosticati. Exista studii care arata ca la momentul diagnosticului, mai mult de jumatate din pacienti aveau una sau mai multe complicatii cronice ale diabetului zaharat.
Diabetul zaharat este asociat cu un numar mare de complicatii cronice al caror rezultat final este diminuarea calitatii vietii si mortalitate prematura. Diagnosticarea si tratamentul precoce reprezinta strategia propusa pentru minimalizarea acestor efecte.
Principii standard:
Fiecare serviciu de sanatate publica trebuie sa analizeze necesitatea unui program de depistare activa a persoanelor diabetice nediagnosticate, in functie de prevalenta acestora si de resursele disponibile. Screening-ul se adreseaza unor categorii de persoane care asociaza o serie de factori de risc diabetogeni(2).
Categoriile de persoane la risc propuse pentru screening
Persoanele obeze, mai ales cele cu obezitate abdominala;
Persoanele cu antecedente heredocolaterale de diabet zaharat;
Varsta peste 50 ani;
Persoane cu afectare coronariana preexistenta, afectare cerebrovasculara, boala arteriala periferica
Persoanele hipertensive
Persoane cu dislipidemie; mai ales persoanele cu trigliceride >250 mg/dl si cu HDL-colesterol <40 mg/dl pt barbati si <50 mg/dl pt femei
Persoane sedentare
Femei cu istoric de diabet gestational sau macrosomie;
Femei obeze cu boala ovarelor polichistice;
Persoane cunoscute anterior cu IGT/IFG.
Pentru screening se poate folosi urmatorul scor de risc pentru DZ de tip 2, scor care este usor de folosit deoarece se bazeaza doar pe date anamnestice si pe examenul clinic.
|
1. Ereditate |
rude de gradul 1 cu DZ |
3p |
|
2 rude de gradul 2 cu DZ |
2p |
|
|
o singura ruda de gradul 2 cu DZ |
1p |
|
|
2. Varsta |
>55 ani |
2p |
|
intre 45-55 ani |
1p |
|
|
3. Sex |
masculin |
2p |
|
antecedente de DZ gestational sau nastere de feti macrosomi (peste 4000 gr) |
2p |
|
|
4. Talie |
>102 cm pt barbati |
1p |
|
>88 cm pt femei |
1p |
|
|
5. IMC |
>30 |
2p |
|
intre 26-30 |
1p |
|
|
6. Hipertensiune |
TA>140/90 |
1p |
|
7. Obezitate abdominala persistenta de mai mult de 10 ani |
1p |
|
Daca totalul de puncte este intre 6 si 12 riscul de DZ tip 2 este mare.
Daca totalul de puncte este intre 2 si 5 riscul de DZ tip 2 este mediu.
Daca totalul de puncte este intre 0 si 2 riscul de DZ tip 2 este mic.
In plus fata de riscul conferit de scorul calculat comform tabelului de mai sus se adauga datele paraclinice anterioare de tipul IFG (glicemie a jeun alterata = 100-126mg/dl) sau IGT (test de toleranta la glucoza modificat) analize care amplifica acest risc.
La pacientii ce apartin unei grupe de risc se recomanda efectuarea screeningului la un interval de 3 ani.
Prediabetul reprezinta o stare intermediara intre normalitate si diabet. Caracteristic pentru prediabet sunt alterarea valorilor glicemiei á jeun (IFG) si/sau a glicemiei la 2 ore in cursul unui test de toleranta la glucoza (IGT), fara insa a atinge valorile din DZ tip 2.
De cele mai multe ori cei ce au prediabet (IFG sau IGT ) in timp vor ajunge la valorile glicemiei care definesc DZ motiv pentru care la acesti pacienti se va repeta glicemia à jeun la un interval de 3-6 luni.
Se recomanda ca screening-ul sa se efectueze prin determinarea glicemiei bazale din plasma venoasa.
Daca glicemia bazala este ≥ 100mg/dl si < 126mg/dl, se recomanda efectuarea TTGO.
Conform recomandarilor OMS (1999), pentru stabilirea diagnosticului de diabet zaharat sunt necesare cel putin doua determinari ale glicemiei bazale cu valori ≥ 126 mg/dl in absenta simptomatologiei sau se efectueaza TTGO.
Interpretarea TTGO:
Glicemie bazala < 100mg/dl; la 2h < 140mg/dl NORMAL
100-126 ; < 140 IFG
100-126 ; 140-199 IFG+IGT
si/sau ≥ 126 ≥200 Diabet Zaharat
TTGO se efectueaza dimineata, in repaus, dupa minim 8 ore de repaus caloric (post nocturn) si in conditiile in care persoana a consumat cel putin 250g hidrati de carbon/zi in cele 3 zile precedente. Procedura consta in recoltarea unei glicemii bazale si apoi, ingestia in 3-5min. a 75g glucoza anhidra dizolvata in 300ml apa. La 2 ore dupa aceasta se recolteaza a doua glicemie.
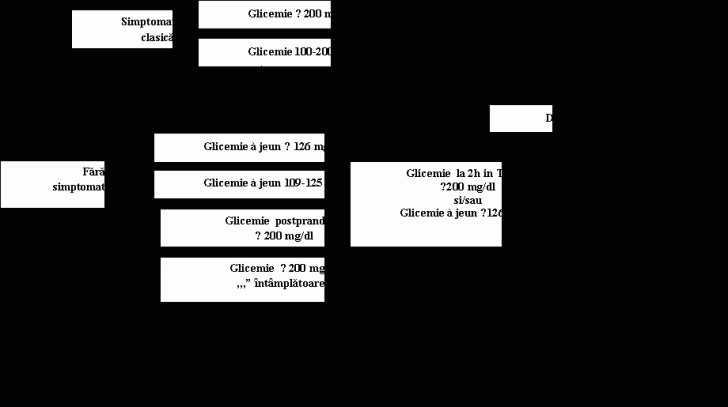 Fig.1 Algoritm pentru
diagnosticul diabetului zaharat
Fig.1 Algoritm pentru
diagnosticul diabetului zaharat
Pacientii diagnosticati cu diabet zaharat sunt inclusi intr-un program special de urmarire si tratament. O urmarire corecta a pacientului cu diabet se poate realiza doar intr-o echipa multidisciplinara. In cadrul evaluarii initiale si reevaluarii anuale sunt vizate urmatoarele aspecte:
- Educatia;
- Managementul stilului de viata;
- Suportul psihologic;
- Automonitorizarea;
- Controlul glicemiei si monitorizarea clinica;
- Controlul tensiunii arteriale;
- Evaluarea cardiovasculara;
- Screening-ul oftalmologic;
- Afectarea renala;
- Ingrijirea picioarelor;
- Afectarea nervoasa;
Educarea terapeutica a pacientului face parte integranta din managementul diabetului zaharat. Se face la momentul diagnosticarii, anual sau la cerere. De fapt, acest proces educational se desfasoara continuu, sub diferite forme si este absolut necesar pentru obtinerea unui bun control metabolic si ameliorarea calitatii vietii. Scopul acestui efort este acela de a ajuta persoana cu diabet sa se adapteze cat mai bine la noua sa conditie de viata si de a impiedica aparitia complicatiillor.
Educatia poate fi individuala sau in grup si este sustinuta de persoane special instruite (diabetologul, asistente medicale educatoare, dieteticiana, cadrul medical antrenat in ingrijirea piciorului, eventual psihologul).
Trebuie sa ne asiguram ca educatia terapeutica este accesibila tuturor pacientilor cu diabet zaharat, tinand cont de apartenenta culturala, etnica, psihosociala etc.
La fiecare vizita medicala trebuie reluata educatia medicala. Daca pacientul are carente importante de exemplu in domeniul dietei, el trebuie trimis la un dietician.
Pacientii cu DZ 2 sunt in majoritate supraponderali sau obezi si au, in general, un stil de viata nesanatos (obiceiuri alimentare nesanatoase, sedentarism) care a contribuit, alaturi de alti factori, la aparitia afectiunii. De aceea, se impune ca imediat dupa diagnosticare sa se identifice modalitatile de interventie asupra stilului de viata. Prin ameliorarea stilului de viata se urmareste atingerea si mentinerea greutatii corporale ideale, scaderea valorilor glicemice, normalizarea valorilor lipidelor serice si a acidului uric (sau aducerea cat mai aproape de normal), mentinerea unor valori optime ale tensiunii arteriale, uneori in asociere cu medicatia specifica. Fumatul reprezinta un factor de risc cardiovascular independent, de aceea se va insista pentru renuntare la fumat si la consumul de etanol.
Principii standard:
● se recomanda modificarea obiceiurilor alimentare anterioare si se asigura
accesul la un dietetician;
● se individualizeaza dieta in functie de varsta, sex, inaltime, greutate, gradul
de efort fizic, preferinte, traditia locala, nivelul de cultura;
● se restrictioneaza consumul de alcool si alimentele cu un continut bogat in
zaharuri, grasimi si sare;
● pacientii sunt informati asupra continutului in hidrati de carbon al
diverselor alimente si a modalitatii de calcul;
● sunt instruiti pentru prevenirea si corectarea hipoglicemiilor;
● exercitiul fizic se introduce treptat, in functie de abilitatile individuale;
● se incurajeaza prelungirea duratei si cresterea frecventei activitatii fizice
(acolo unde este necesar) pana la 30-45 min./zi, 3-5 zile/saptamana sau
150 min./saptamana;
● in cazul efortului fizic sustinut, pacientul tratat cu insulina sau medicatie
orala, este instruit sa-si ajusteze medicatia sau dozele de insulina, ori sa
suplimenteze hidratii de carbon;
●la pacientii obezi se pot lua in considerare, ca terapie adjuvanta si medicamentele specifice ce ajuta la scaderea in greutate.ex: Xenical, Reductil
Mentinerea valorilor glicemice in limite cat mai apropiate de persoanele nondiabetice a avut un impact pozitiv demonstrat asupra complicatiilor cronice ale diabetului zaharat.
Echilibrarea metabolica urmareste valorile glicemiei bazale, glicemia postprandiala, hemoglobina glicozilata, valorile lipidelor serice, acidului uric dar si optimizarea valorilor tensiunii arteriale (2,6).
Principii standard:
●mentinerea HbA1c < 6,5% reduce semnificativ riscul de aparitie a
complicatiilor cronice;
●se insista pentru asigurarea suportului educational si terapeutic ce permite
pacientului cu diabet zaharat sa atinga tinta terapeutica HbA1c<7% sau chiar <6,5%(conform recomandarilor IDF);
●se monitorizeaza controlul glicemic cu ajutorul HbA1c efectuata la fiecare
3-6 luni, individualizat;
●uneori, atingerea tintei terapeutice la pacientii cu diabet zaharat
insulinotratat sau cu sulfonilureice poate creste riscul de aparitie a
episoadelor hipoglicemice, ceea ce reprezinta o adevarata problema pentru
persoanele varstnice sau cu tulburari psihice;
●nivelele tinta echivalente pentru glucoza plasmatica sunt < 6mmol/l (110mg/dl) preprandial si <8mmol/l (<145mg/dl) la 1-2 ore dupa masa;
Un control adecvat al DZ corespunde unei glicemii capilare(masurata cu ajutorul glucometrului) à jeun intre 80-120 mg/dl si unei glicemii postprandiale <160 mg/dl
●se recomanda valori ale
Colesterolului seric < 185 mg/dl;
LDL-colesterol < 100 mg/dl;
HDL-colesterol > 40 mg/dl la barbati si >55 mg/dl la femei;
Trigliceride < 150 mg/dl;
●mentinerea tensiunii arteriale < 130/80 mm Hg;
●IMC < 25 kg/m².
Tintele terapeutice prezentate pot fi modificate in functie de prezenta diversilor factori de risc cardiovascular cunoscuti, de asocierea altor afectiuni si de speranta de viata.
6. Autocontrolul
Autocontrolul glicemiei face parte integranta din strategia de tratament atat a pacientului cu diabet zaharat insulinotratat cat si al celui cu tratament oral.
In cadrul procesului de educatie terapeutica, automonitorizarea este esentiala pentru adaptarea corespunzatoare a dozelor de insulina in diferite situatii, pentru gradarea efortului fizic sau a aportului alimentar, toate acestea in scopul atingerii si mentinerii tintelor terapeutice.
Principii standard:
● autocontrolul glicemiei (folosind glucometrul) este indispensabil si ar trebui sa fie accesibil tuturor pacientilor cu diabet zaharat insulinotratati;
● ar fi util ca pacientii cu DZ 2 nou diagnosticat sa beneficieze de
autocontrol;
● autocontrolul la pacientii cu DZ 2 tratati cu ADO poate fi util pentru a da
informatii despre hipoglicemie, poate evidentia variatiile glicemice
datorate modifictrilor de medicatie sau ale stilului de viata si poate
monitoriza schimbarile survenite in cursul afectiunilor intercurente.
Automonitorizarea este foarte benefica daca persoanele cu diabet sunt instruite sa efectueze autotestarea, sa inregistreze datele, sa inteleaga semnificatia acestora si sa intervina in schema terapeutica sau sa se adreseze unui specialist.
Testarea glicozuriei este mult mai accesibila din punct de vedere financiar, insa este o metoda limitata. Absenta glucozei din urina spontana indica doar faptul ca nivelul glicemiei este sub pragul renal (~180 mg/dl). Rezultatele pozitive nu fac diferenta intre nivele moderat si mult crescute ale glicemiei, iar rezultatele negative nu deosebesc normoglicemia de hipoglicemie.
Masurarea corpilor cetonici in sange sau urina este utilizata ca indicator al deficientei insulinice exprimata prin dezechilibrul metabolic important. Determinarea urinara a corpilor cetonici se realizeaza cu ajutorul nitroprusiatului care insa evidentiaza doar acetoacetatul si acetona nu si
β-hidroxibutiratul. Testarea corpilor cetonici urinari este recomandata cand apar afectiuni intercurente, in sarcina, cand exista simptome sugestive pentru cetoacidoza si in general, cand se constata glicemii peste 250 mg/dl.
7. Protocolul terapeutic in diabetul zaharat tip 2
Ghidurile terapeutice elaborate de diverse organizatii internationale si algoritmul urmator au la baza numeroase studii clinice (4...) care au urmarit diferite modalitati de tratament in DZ 2, avandu-se in vedere atingerea tintelor terapeutice.
Tratamentul diabetului zaharat tip 2 poate cuprinde tratament nefarmacologic si tratamentul medicamentos.
Tratamentul nefarmacologic se refera la modificarea stilului de viata, vizand in principal recomandarile dietetice si exercitiul fizic.
Programul de educatie a pacientilor cu DZ 1 plaseaza exercitiul fizic ca modalitate terapeutica, dupa tratamentul insulinic si dieta. In cazul pacientilor cu DZ 2, importanta si ponderea mijloacelor terapeutice este esalonata astfel: dieta, exercitiu fizic, medicatie orala. S-a demonstrat ca prin dieta controlata si exercitiu fizic sustinut se poate reduce riscul de aparitie a diabetului zaharat tip 2, in randul persoanelor cu alterarea tolerantei la glucoza cu 60%. (2)
Utilizarea tratamentului nefarmacologic ca modalitate unica a terapiei este indicat in diabetul zaharat tip 2 nou descoperit cu valori usor sau moderat crescute ale glicemiei: glicemie < 180 mg/dl, HbA1c < 8%.
Eficienta terapiei este evaluata dupa 2-3 luni de tratament iar atitudinea terapeutica se mentine nemodificata daca se ating tintele glicemice.
In cazul in care obiectivele nu sunt atinse prin lipsa compliantei, se reia procesul de educatie terapeutica. Daca nu se obtin rezultatele dorite din lipsa eficiensei terapiei, se recurge la asocierea tratamentului medicamentos (medicatie orala sau insulinoterapie).
Medicatia orala
Alegerea medicatiei se face in functie de valoarea glicemiei à jeun, a HbA1c, de durata diabetului, medicatia anterioara si alti factori individuali.
Initierea monoterapiei se efectueaza cu ajutorul unor preparate mai potente in scaderea glicemiei daca HbA1c > 8,5% (4).
In cazul In care HbA1c < 7,5% se opteaza pentru preparate cu un potential mai scazut in reducerea glicemiei .De obicei, alegerea preparatului trebuie individualizat, tinand cont de eficienta preparatului asupra scaderii glicemiei, de reactiile adverse, comorbiditati, tolerabilitate, aderenta la tratament, pretul de cost si efectele nonglicemice ale medicatiei.
Diabetul zaharat tip 2 este o afectiune cronica cu evolutie progresiva care inregistreaza in timp o deteriorare a echilibrului glicemic. De aceea, terapia orala combinata este frecvent utilizata in scopul mentinerii tintelor terapeutice.
1.Monoterapia: se instituie in lipsa echilibrarii la nivelul tintelor propuse exclusiv prin modificarea stilului de viata sau la pacientii cu diabet zaharat nou descoperit, cu glicemia > 180 mg/dl si/sau HbA1c > 8% dar < 9%.
Medicatia se va alege in functie de prezenta comorbiditatilor si IMC, respectand contraindicatiile.
Biguanidele sunt prima optiune la pacienti cu IMC ≥25 kg/m²iar secretagogele sunt prima optiune la cei cu IMC <25 Kg/ m². Initial dozele vor fi mai mici, cu posibilitatea cresterii ulterioare a dozajului in functie de toleranta si raspuns, iar titrarea se face la 5-7 zile. Daca nu se ating tintele terapeutice, in conditii de complianta la tratament, se poate trece la terapie combinata prin adaugarea unui secretagog insulinic.
Metforminul.Metforminul este cea mai utilizata biguanida in intreaga lume. Actioneaza in principal prin inhibarea gluconeogenezei hepatice si scaderea glicemiei bazale. Dupa studii recente (4), monoterapia cu metformin poate induce o scadere a HbA1c cu 1,5 procente. In general este bine tolerat, cele mai comune efecte adverse fiind cele gastrointestinale. Cel mai redutabil efect advers al terapiei cu metformin este acidoza lactica insa este foarte rar intalnita (mai putin de 1 caz la 100000 pacienti tratati) (). Monoterapia cu metformin nu se insoteste de episoade hipoglicemice si a fost utilizata cu succes chiar la pacienti cu alte tulburari de glicoreglare. Un efect nonglicemic important al terapiei cu metformin este acela de stabilitate a greutatii corporale sau chiar moderata scadere ponderala, in comparatie cu alti agenti hipoglicemianti. Studiul UKPDS a demonstrat beneficiile tratamentului cu metformin in prevenirea evenimentelor cardiovasculare (5)
Tratamentul cu metformin este contraindicat la cei cu transaminaze >3 x Normal, la femeile cu creatinina>1.4 mg/dl si la barbatii cu creatinina>1.5 mg/dl, la cei cu virsta >80 de ani si la cei cu Insuficienta cardiaca congestiva.
Sulfonilureicele. Sulfonilureicele au prima optiune la pacienti cu IMC <25kg/m². Se recomanda initierea tratamentului cu doze minime respectandu-se posologia (administrare in priza unica sau multiple) cu titrare la 5-7 zile.
Efectul hipoglicemiant al sulfonilureelor se datoreaza, in principal, cresterii secretiei de insulina. Se pare ca au un efect similar metforminului asupra scaderii HbA1c cu ~ 1,5 procente. Efectul advers cel mai important in cadrul tratamentului cu sulfonilureice il reprezinta hipoglicemia, insa episoadele de hipoglicemie severa (coma) sunt rare. O atentie deosebita trebuie acordata varstnicilor cu acest tip de tratament deoarece episoadele hipoglicemice pot fi prelungite si amenintatoare de viata. Exista insa sulfonilureice de generatie mai noua cu un risc scazut de hipoglicemie cum ar fi Diaprel MR sau Amaryl (4).
Pacientii tratati cu sulfonilureice pot inregistra o crestere ponderala moderata ~ 2 kg, cu impact negativ asupra riscului cardiovascular.
Sulfonilureicele sunt contraindicate la pacientii cu transaminaze >3 x Normal si la cei cu creatinina >2 mg/dl
Glinide. Glinidele stimuleaza secretia de insulina ca si sulfonilureicele, desi au situs-uri de legare diferita la nivel de receptor. Au timp de injumatatire plasmatica mai redus decat sulfonilureicele si necesita administrare mai frecventa. Efectul asupra scaderii HbA1c este similar celorlalte preparate, de ~1,5 procente. Glinidele au acelasi efect asupra cresterii ponderale ca si sulfonilureicele insa hipoglicemia este mai rara datorita efectului de scurta durata. Repaglinid-ul este reprezentantul de clasa accesibil in tara noastra.
Inhibitorii de alfa glicozidaza Inhibitorii de alfaglicozidaza reduc rata de digestie a polizaharidelor la nivelul portiunii proximale a intestinului subtire cu limitarea hiperglicemiei postprandiale, fara sa produca hipoglicemie. Sunt mai putin eficienti asupra scaderii HbA1c cu ~ 0.5-0,8 procente. Cele mai fecvente reactii adverse sunt cele gastrointestinale si acestea au condus la intreruperea medicatiei la 25-45% din participantii la studii clinice.
Tiazolidindionele Tiazolidindionele (sau glitazonele) sunt modulatori ai PPRγ receptor si cresc sensibilitatea la insulina la nivelul tesutului muscular, adipos si hepatic ("insulin sensitisers"). Efectul acestora in monoterapie asupra scaderii HbAc a fost de doar 0,5-1,4%. Efectele adverse cele mai des intalnite sunt cresterea ponderala si retentia hidrica. Se produce o redistribuire a tesutului adipos din depozitele viscerale in tesutul subcutanat, cu ameliorare evidenta a insulinorezistentei.
Insulina. Insulinoterapia in monoterapie la pacientul cu diabet zaharat tip 2 are o eficienta dovedita. In functie de comorbiditati, de anumite stari fiziologice (sarcina, lactatie), de contraindicatiile de administrare a medicatiei orale sau de intoleranta la medicatia orala, de acceptarea pacientului, se poate opta de la inceput pentru tratamentul cu insulina. Optiunile obisnuite de initiere a insulinoterapiei sunt: insulina bazala, cu durata de actiune prelungita, in administrare unica sau in asociere cu medicatia orala si insulina premixata in doua prize zilnic.
Insulinoterapia determina episoade hipoglicemice mai frecvente decat alte medicamente hipoglicemiante.
Controlul glicemic se imbunatateste, iar riscul de hipoglicemie scade la pacientii obezi cu insulinoterapie la care se administreaza metformin.
Exista situatii clinice in care tratamentul cu insulina este obligatoriu :
-DZ tip 1
-Sarcina
-Hepatita cronica virala activa cu virus B sau C
-Insuficienta hepatica cronica
-Interventii chirurgicale
-Accidente cerebrale acute si infarctul acut de miocard
-Insuficienta renala cronica (se poate folosi si glurenormul)
2.Terapia orala combinata
●Se instituie in lipsa echilibrarii metabolice corespunzatoare, la nivelul tintelor propuse, exclusiv prin monoterapie.
●Se poate utiliza la pacienti cu diabet zaharat tip 2 nou descoperit, cu glicemie à jeun ≥240 mg/dl, dar < 300 mg/dl (corpi cetonici urinari absenti) si/sau HbA1c ≥9,0% dar <10,5%. Cea mai frecvent utilizata combinatie este asocierea de biguanide cu sulfonilureice
●Glicemia à jeun ≥ 300mg/dl si/sau HbA1c >10,5%. In aceasta situatie de obicei spitalizarea este necesara si cel putin initial, se impune tratamentul cu insulina.
Tabel 1
Eficienta medicatiei orale in monoterapie
|
Interventie |
Scaderea HbA1c |
Avantaje |
Dezavantaje |
|
Treapta 1. Modificare stil viata |
Cost scazut Beneficii mari |
Esec in primul an |
|
|
Treapta 2. Metformin |
Necostisitor Nu influenteaza curba ponderala |
Reactii adverse gastrointestinale, Rar acidoza lact. |
|
|
Sulfoniluree |
Necostisitor |
Crestere ponderala Hipoglicemie. |
|
|
Tiazolidindione |
Imbunatatesc profilul lipidic |
Retentie hidrica Crestere pond. Costisitor |
|
|
Inh.α-glucosidase |
Nu influenteaza curba ponderala |
Reactii adverse gastrointestinale, Costisitor |
|
|
Glinide |
Durata scurta de actiune Flexibilitate orar mese |
3 doze zilnic, Costisitoare |
Prima etapa de tratament o reprezinta modificarea stilului de viata. Din pacate pentru cei mai multi pacienti cu DZ 2 aceasta interventie este insuficienta, fie datorita compliantei reduse a pacientilor, fie datorita progresiei bolii sau ambelor.
Sunt autori (2, 14) care recomanda terapia cu metformin inca de la debut, alaturi de dieta si exercitiu fizic. Metforminul este recomandat ca medicatie initiala, daca nu exista contraindicatii, pentru efectul de scadere a glicemiei, absenta riscului de crestere ponderala si a hipoglicemiei, numarul redus de reactii adverse, acceptabilitate crescuta si pret de cost scazut. Tratamentul cu metformin ar trebui titrat la doza maximala eficienta in interval de 1-2 luni, functie de toleranta individuala.
Tabel 2. Titrarea dozei de metformin
|
1. Initial doze mici de metformin (500 mg) 1-2 ori pe zi la mese |
|
2. Dupa 5-7 zile, daca nu au aparut efecte adverse GI, se administreaza 850 sau 1000mg x 2 ori pe zi (dimineata si seara) |
|
3. Daca dupa majorare apar reactii adverse GI, se revine la doza anterioara si se mai incearca ulterior. |
|
4. Doza maximala, uzual eficienta este de 850mg x 2/zi, cu o eficientaa moderat crescuta la doze 3g/zi. |
|
5. Metformin este considerat prima treapta de tratament prin prisma raportului cost/eficienta. |
Etapa a 2a de tratament: medicatie combinata
Daca in urma modificarii stilului de viata si terapie maximala cu metformin nu se ating tintele terapeutice, dupa 2-3 luni se recomanda asocierea unui alt preparat. Pot fi utilizate in asociere cu sulfonilureice, glitazone sau insulina bazala.
Etapa a 3 a de tratament
In conditii de ineficienta a combinatiilor anterioare se propune initierea insulinoterapiei sau intensificarea acesteia. In rare cazuri se accepta tripla asociere de preparate orale datorita unei eficiente dovedite mai scazute comparativ cu insulinoterapia, in paralel cu un pret de cost ridicat.
Concluzii
. Pacientul va fi monitorizat, eficienta schemei terapeutice va fi apreciata pe baza glicemiei à jeun si postprandiala iar in cazuri selectionate cu ajutorul HbA1c.
. Schemele terapeutice initiate vor fi mentinute doar daca au condus la atingerea tintelor terapeutice si se insista asupra modificarii stilului de viata.
3. Asocierile medicamentoase si trecerea la o treapta superioara de tratament sunt necesare atunci cand nu se ating tintele glicemice.
4. Insulinoterapia poate fi initiata la pacientul cu DZ 2 in urmatoarele conditii: sarcina si lactatie, interventii chirurgicale, infectii severe, infarct miocardic, accident vascular cerebral, afectiuni hepatice si renale intr-o faza evolutiva avansata, sau cand nu se poate obtine echilibrarea metabolica cu ajutorul medicatiei orale.
8. Controlul tensiunii arteriale
Hipertensiunea arteriala (HTA) este o afectiune deosebit de frecventa, complicatiile pe care le poate determina sunt multiple si grave, iar tratamentul dificil de condus si de urmat, in ciuda existentei unui numar impresionant de medicamente antihipertensive.
Hipertensiunea arteriala este intalnita la 30-50% din pacientii cu DZ 2 si este frecvent asociata cu alte complicatii macro si microvasculare. In studiul UKPDS, peste 40% dintre pacienti erau deja sub tratament hipotensor in momentul descoperirii DZ (5, 9). HTA este asociata cu insulinorezistenta si alte elemente ale sindromului metabolic (obezitate abdominala, dislipidemie, boli cardiovasculare). HTA este considerata unul dintre cei mai importanti factori de risc cardiovascular, iar prezenta DZ ii agraveaza prognosticul si riscul de deces prin evenimente cardiovasculare.
Masurarea tensiunii arteriale se efectueaza standard dupa repaus de minim 5 minute, de preferat cu un sfingomanometru cu mercur, cel putin odata pe an sau la fiecare vizita de rutina, daca valoarea este crescuta sau pacientul se afla sub tratament.
Controlul tensiunii arteriale, cu mentinerea valorilor TA < 130/80 mmHg reprezinta una din tintele terapeutice urmarite la pacientul cu DZ 2;
●Modificarea stilului de viata (scadere ponderala, dieta hiposodata, reducerea consumului de alcool, combaterea sedentarismului) contribuie la scaderea TA sistolice cu 4-10mmHg;
●Initierea terapiei hipotensoare cu IEC sau antagonisti angiotensina II;
Blocantele canalelor de calciu din clasa dihidropiridinelor reprezinta linia a doua de medicamente ce trebuiesc folosite la pacientii diabetici urmate de diuretice de tipul indapamidului.
●La pacientii cu angina sau cu cardiopatie ischemica se prefera administrare de β blocante cardioselective, la cei cu antecedente de infarct miocardic β blocante sau IEC, la persoanele cu insuficienta cardiaca se prefera IEC sau diuretic; o alternativa la β blocantele cardioselective o reprezinta carvedilolul care este indicat in insuficienta cardiaca post infarct.
●Cel mai frecvent, un control optim se obtine cu ajutorul unor asocieri medicamentoase. Mai mult de 2/3 din pacientii cu DZ necesita doua sau mai multe droguri antihipertensive pentru echilibrare. Controlul optim al tensiunii arteriale reprezinta cea mai eficienta metoda de prevenire a complicatiilor vasculare la pacientul cu diabet zaharat tip 2 (rezultateUKPDS).
Atentie: nu se asociaza β blocante cardioselective cu verapamilul deoarece exista riscul de bloc atrio-ventricular total.
Nu se recomanda asocierea a 2 clase diferite de blocante ale canalelor de calciu.
9. Diminuarea riscului cardiovascular
Pacientii cu diabet zaharat au un risc cardiovascular crescut de 2-4 ori comparativ cu populatia generala si este comparabil cu riscul pe care il au persoanele fara diabet, ce au avut deja un infarct miocardic. Bolile cardiovasculare omoara ~ 75% din pacientii cu diabet zaharat.
Aprecierea riscului cardiovascular trebuie efectuata in momentul diagnosticului si ulterior anual.
Abordarea riscului cardiovascular global cuprinde in practica clinica mai multe etape:
- identificarea factorilor de risc, a cardiopatiei ischemice si a bolilor considerate echivalente de risc ale cardiopatiei ischemice;
- evaluarea riscului global in functie de care se decide strategia profilactica primara sau secundara si obiectivele lor;
- interventia pentru factorii de risc majori identificati: hiperglicemia, hipertensiunea arteriala, dislipidemiile, supraponderea/ obezitatea, sindromul protrombotic.
O notiune noua in contextul riscului cardiovascular global este cea a ,,echivalentelor de risc ale cardiopatiei ischemice (12). Ea cuprinde boli aterosclerotice cu manifestare clinica care confera un risc crescut pentru aparitia evenimentelor coronariene. Acestea sunt: boala carotidiana simptomatica, arteriopatia obliteranta periferica, anevrismul aortic abdominal, la care se adauga si diabetul zaharat. In prezent, diabetul zaharat este considerat ca un echivalent de risc coronarian avand riscul cuantificat >20% la 10 ani, iar aceasta se datoreaza asocierii lui frecvente cu multiplii factori de risc.
In concluzie, riscul global din diabet, mai ales cel de tip 2 trebuie abordat precoce si intensiv, cu mijloacele profilaxiei secundare, adica acelea ce se aplica bolnavilor coronarieni cunoscuti.
●Se intervine terapeutic pentru normalizarea glicemiei si controlul tensiunii arteriale;
● Fumatorilor li se recomanda reducerea sau intreruperea fumatului;
● Se recomanda administrarea la toti pacientii cu DZ tip 2 cu varsta >40 de ani de 75-100mg aspirina sau plavix (clopidogrel) la cei cu alergie la aspirina
● Se asigura managementul profilului lipidic:
- statina in doza standard pentru toti pacientii > 40 ani sau la toti cei cu boli cardiovasculare;
- statina in doza standard pentru toti pacientii > 20 ani cu microalbuminurie sau cu risc inalt;
- statina + fenofibrat daca trigliceridele > 200mg/dl;
- alte hipolipemiante (ezetimib, acizi omega3, acid nicotinic) in cazul esecului/intolerantei la medicamentele conventionale;
Indicatia tratamentului hipolipemiant in dislipidemia diabetica in functie de triglyceride si LDL cholesterol
|
Trigliceride |
LDL-colesterol<100mg/dl |
LDL-colesterol>100mg/dl |
|
Fibrati (fenofibrat) |
Statine |
|
|
Fibrati (fenofibrat) |
Statine in doze mari sau asociere |
|
|
>400 |
Fibrati |
Asociere (Fibrati+Statine)* |
*Asocierea are risc de miopatie
●Se ia in considerare revascularizarea la pacientii cu boala arteriala periferica simptomatica, boli coronariene si ale carotidei.
Obiectivele controlului riscului cardiovascular global in diabetul zaharat, conform recomandarilor ADA sunt urmatoarele:
Tabel 3.
|
Factori de risc |
Nivelele riscului | |||
|
Scazut |
Moderat |
Crescut |
||
|
Colesterol seric total mg/dl |
< 185 |
> 230 |
||
|
Colesterol LDH seric mg/dl |
< 100 |
|
> 130 |
|
|
Colesterol HDL seric mg/dl |
> 46 |
< 39 |
||
|
Trigliceride serice mg/dl |
< 150 |
> 200 |
||
|
Tensiune arteriala mmgHg |
< 130/80 |
> 140/90 |
||
|
IMC kg/m² |
< 25 sau | |||
|
si | ||||
|
Talia ( cm ): barbati |
< 94 | |||
|
femei |
< 80 | |||
|
Excretia de albumina mg/zi |
< 30 | |||
|
Fumatul (nr. tigari/zi) |
nefumator |
1 la 10 |
> 10 |
|
|
Istoric de boli cardiovasculare |
absent |
Istorie familiala |
Istorie personala |
|
|
pozitiva |
pozitiva |
|||
|
Infarct miocardic, accident |
||||
|
vascular cerebral, arteriopatie periferica |
||||
10.Hipoglicemia
Hipoglicemia reprezinta cea mai frecventa reactie adversa a tratamentului hipoglicemiant oral sau cu insulina.
Principalele cauze de hipoglicemie la pacientul cu DZ tip2 sunt:
Biguanidele sau tiazolidinele nu dau decit exceptional hipoglicemie
Pacintii trebuiesc educati sa recunoasca simptomele hipoglicemiei si sa intervina prompt pentru a corecta hipoglicemia.
Principalele simptome ale hipoglicemiei sunt :
|
Autonome |
Neuroglicopenice |
Neurologice |
|
Transpiratii reci,profuze |
Ameteala |
Vedere dubla(diplopie) |
|
Tremuraturi |
Slabiciune |
Incetosarea vederii |
|
Anxietate |
Somnolenta |
Tulburari de vorbire |
|
Palpitatii |
Cefalee |
Instabilitate |
|
Confuzie |
Coordonare proasta |
|
|
Tulburari de concentrare |
Convulsii,coma |
Daca pacientul nu poate sa-si corecteze singur hipoglicemia prin aport de zahar sau alte glucide sau daca pacientul este inconstient in contextul unei glicemii < 50 mg/dl, se poate pune diagnosticul de hipoglicemie severa respectiv coma hipoglicemica, complicatie grava care trebuie rapid combatuta prin administrarea de glucoza intravenos.In acest caz trebuie solicitat de urgenta serviciul de ambulanta.
La pacientii cu DZ tip 2 sub tratament cu sulfonilureice in special cele cu durata lunga de actiune de tipul glibenclamidului coma hipoglicemica se repeta in urmatoarele 24-48 de ore si de aceea se recomanda internarea intr-un serviciu de specialitate.
Pacientii virstnici au risc crescut de coma hipoglicemica datorita absentei simptomelor de hipoglicemie.
Tratamentul hipoglicemiei usoare :
Pacientii trebuie instruiti sa-si administreze la primele simptome de hipoglicemie 20 de grame de glucide (10 grame glucide cu absorbtie rapida/zahar si 10 grame cu absorbtie lenta) si eventual sa repete administrarea de glucide daca simptomele persista.
11. Screeningul complicatiilor cronice
Complicatiile cronice microvasculare sunt specifice diabetului zaharat si apar ca urmare a expunerii indelungate la hiperglicemie dar si a unor factori genetici recunoscuti. Aceste complicatii includ retinopatia, nefropatia si neuropatia diabetica. Complicatiile microvasculare pot aparea atat la pacientii cu DZ 1 cat si la cei cu DZ 2, desi acestia au in principal, afectare macrovasculara, cauza principala de deces fiind infarctul miocardic sau accidentul vascular cerebral. Durata de evolutie a diabetului zaharat si nivelul controlului glicemic sunt elementele determinante in aparitia si progresia complicatiilor cronice.
Afectarea oculara in diabetul zaharat
Importanta evidentierii precoce si tratamentul afectiunilor oculare la pacienti cu diabet zaharat rezulta din urmatoarele constatari:
- Retinopatia diabetica reprezinta cea mai frecventa cauza de orbire la adulti cu varsta 20-74 ani, dupa 20 de ani de evolutie a diabetului zaharat (9);
- Aproape toti pacientii cu DZ 1 dezvolta o forma de retinopatie si >60% din cei cu DZ 2 au asemenea modificari;
- ~20% din pacientii cu DZ 2 au retinopatie in momentul diagnosticului;
- Pierderea vederii datorata retinopatiei proliferative si edemului macular poate fi redusa la 50% prin fotocoagulare laser, daca evidentierea si tratamentul se fac la momentul optim.
Afectarea oculara in diabet cuprinde urmatoarele:
Retinopatia background caracterizata prin dilatatii ale capilarelor , ocluzii capilare, microanevrisme, microhemoragii, exudate dure;
Retinopatia preproliferativa asociaza exudate moi, anomalii venoase si arteriale;
Retinopatia proliferativa este caracterizata de aparitia neovaselor, a tesutului fibros, uneori cu retractii si hemoragii in vitros sau dezlipire de retina;
Maculopatia este mai frecvent intalnita la pacientii cu DZ 2 si poate determina scadere marcata a vederii;
Glaucomul trombotic secundar se datoreaza vaselor de neoformatie si tesutului fibros ce prolifereaza in unghiul anterior. Se asociaza cu ,,rubeosis iridis" (neovascularizatie a irisului) ce poate provoca durere si orbire.
Prezenta diabetului accelereaza dezvoltarea cataractei senile care este de 2-3 ori mai frecventa la pacienti cu varsta 50-60 ani (3).
Screening oftalmologic
Principii standard:
●Examinarea oftalmologica se efectueaza tuturor pacientilor cu DZ la momentul diagnosticarii;
●Ulterior, se efectueaza anual pacientilor cu DZ 2 si consta in: masurarea acuitatii vizuale si examinarea fundului de ochi;
●Frecventa examinarii se stabileste functie de natura leziunilor:
- la 12 luni in absenta leziunilor sau cand se deceleaza modificari minimale;
- la 3- 6 luni cand se constata agravarea leziunilor fata de examinarea anterioara;
- mai frecvent in timpul sarcinii;
●Examinare de urgenta la medicul specialist in urmatoarele situatii:
- in aceeasi zi - in cazul pierderii vederii brusc instalata;
- cand se suspicioneaza dezlipire de retina;
- in prima saptamana - cand se banuieste hemoragie preretiniana;
- formare de neovase sau ,,rubeosis iridis'';
- in 1-2 luni - degradare inexplicabila a acuitatii vizuale;
- edem macular;
- cataracta;
●Se va insista pentru obtinerea unui bun control glicemic, optimizarea tensiunii arteriale si normalizarea lipidelor serice;
●Retinopatia diabetica nu contraindica utilizarea aspirinei pentru preventia evenimentelor cardiovasculare;
●Se recomanda determinarea periodica si a tensiunii intraoculare.
12. Afectarea renala in diabetul zaharat
Boala renala diabetica (BRD) este prezenta la 20-40% din pacientii cu o durata de evolutie a diabetului >15 ani (16) si reprezinta cauza principala de deces in DZ 1. S-a constatat ca mai mult de 40% din cazurile noi de IRC evidentiate anual sunt datorate diabetului.
Dezvoltarea initiala a nefropatiei diabetice este asimptomatica si evidentierea sa se poate face strict prin screening de laborator.
Clasificarea Mogensen a BRD cuprinde 5 stadii care sunt caracterizate astfel:
Tabel 4.
|
Stadiul BRD |
Hiperfunctie- hiperfiltrare |
Silentios (normoalbuminuric) |
BRD incipienta |
BRD clinica |
IRC terminala |
|
caracteristica |
↑RFG |
REA normala |
microalb. |
proteinurie |
↓RFG |
|
REA |
normala |
normala |
30-300 (mg/24h) 20-200 (µg/min) |
>300 mg/24h >200 µg/min |
variabila |
|
RFG |
Hiperfiltrare >150ml/min |
hiperfiltrare |
normal |
scadere |
scazut |
|
TA |
normala |
normala |
in crestere |
HTA |
HTA |
|
mec.patogen. |
↑presiunea ↑vol.glomerul |
idem |
prolif. mesangiu; proc. inflam;depunere material glicoproteic |
distructie progresiva a masei renale |
distructie avansata a masei renale |
|
leziuni structurale |
Hipertrofie glomerulara |
ingrosare MB |
idem |
scleroza glomerulara progresiva |
distructie avansata |
Exista o serie de elemente ce pot precipita instalarea sau progresia nefropatiei diabetice:
hipertensiunea poate influenta aparitia sau agravarea insuficientei renale;
vezica neurogena predispune la retentie acuta de urina sau obstructie moderata dar persistenta care accelereaza degradarea functiei renale;
infectiile urinare asociate cu elemente obstructive cresc riscul de pielonefrita si necroza papilara care se finalizeaza cu agravarea insuficientei renale;
medicatia nefrotoxica, precum antiinflamatorii nesteroidiene, consum cronic de analgezice, substantele de contrast, aminoglicozidele, au fost asociate cu cresterea incidentei si accelerarea degradarii functiei renale.
Studiile DCCT si UKPDS au demonstrat o reducere a incidentei microalbuminuriei si diferitelor stadii de afectare renala odata cu imbunatatirea controlului metabolic si al tensiunii arteriale.
Eliminarea urinara a albuminei prezinta variatii importante de-a lungul zilei, deci cea mai fiabila (reproductibila) metoda de screening pentru microalbuminurie ar trebui sa fie determinarea acesteia din urina colectata in 24 ore. Prin consens international, s-a decis ca limita inferioara pentru normalitate sa fie de 30mg/24h (20µg/min) ( ). Deoarece aceasta colectare este dificila, in ultimii ani sunt general acceptate alte doua metode: raportul albumina/creatinina (RAC) dintr-o emisie spontana de urina si colectarea fractionata (nocturna). Determinarea raportului albumina/creatinina din urina spontana este metoda cea mai simpla si pozitiv predictiva. O valoare a raportului >30mg/g (3,5mg/mmol) este considerata anormala.
Principii standard:
●Screeningul microalbuminuriei va fi efectuat tuturor pacientilor nou diagnosticati, alaturi de sumar de urina si determinarea creatininei serice;
●Anual va fi determinata creatinina serica si se va calcula rata filtrarii glomerulre (RFG);
●In prezenta unei infectii urinare se va efectua initial tratamentul acesteia si ulterior, se masoara microalbuminuria;
●Daca se constata o crestere a RAC se repeta doua determinari in urmatoarele 4 luni.
- rezultate pozitive la doua- trei determinari confirma diagnosticul;
- daca urmatoarele testari nu sunt pozitive se repeta anual;
●Abordarea terapeutica a pacientilor cu ↑RCA, proteinurie sau ↓RFG cuprinde:
- utilizarea IECA sau antagonisti angiotensina II la doza maxima tolerata. Ambele preparate scad progresia de la micro - la macroalbuminurie
- se intensifica controlul TA (valoare optima < 130/80mmHg);
- se monitorizeaza controlul optim glicemic (HbA1c <6,5%);
- daca este prezenta proteinuria, se face restrictie proteica (0,8g/kgC/zi);
- se intensifica alte masuri de protectie renala sau cardiovasculara (oprirea fumatului, terapie cu aspirina, hipolipemiante);
- se monitorizeaza evolutia RAC, nivelul creatininei serice si al potasiului, se calculeaza RFG.
●Daca RFG <60ml/min/1,73m² sau exista retentie lichidiana, se va apela la un nefrolog.
Pacientii cu nefropatie diabetica au o incidenta crescuta a retinopatiei si un risc de zece ori mai mare pentru deces prin boli cardiovasculare comparative cu cei fara afectare renala (2, 9).
Desi insuficienta renala se poate trata cu ajutorul dializei sau al transplantului renal, costurile ridicate le limiteaza utilizarea pe plan global. De aceea, este mult mai importanta preventia acestei complicatii redutabile. S-a estimat ca, in medie, timpul necesar aparitiei insuficientei renale, de la un test dipstick pozitiv, este de aproximativ 9 ani. Acest interval se poate insa dubla printr-un tratament adecvat al tensiunii arteriale si un control optim al glicemiei (2).
13. Neuropatia diabetica
Afectarea sistemului nervos periferic, somatic si vegetativ, este una dintre cele mai frecvente complicatii cronice ale diabetului zaharat. Forma cea mai comuna de neuropatie diabetica este polineuropatia diabetica periferica simetrica, senzitivo-motorie. Consecintele clinice majore ale polineuropatiei se refera la o simptomatologie tipica in cadrul careia formele hiperalgice pot fi uneori invalidante pentru pacient, pe de o parte, iar pierderea sensibilitatii protective a picioarelor creste riscul pentru ulceratii si amputatii. Aproximativ 60-70% din pacientii cu diabet zaharat prezinta forme medii sau severe de neuropatie.
Clasificarea neuropatiei diabetice:
Neuropatie simetrica: - polineuropatie sensitiva -motorie;
- senzitiv distala (de regula la membrele inferioare; rareori la membrele superioare);
Neuropatie focala/multifocala
1- mononeuropatie craniala;
2-radiculopatie toracoabdominala;
3- neuropatie focala a membrelor/trunchi;
4-neuropatie motorie asimetrica proximala a membrelor pelvine (amiotrofie)
Evidentierea afectarii nervoase periferice se realizeaza prin anamneza, examen obiectiv si masuratori electrofiziologice (viteza de conducere nervoasa), determinarea sensibilitatii vibratorii, termice si protective.
Formele cele mai comune de manifestare ale neuropatiei diabetice vegetative (autonome) sunt:
- neuropatie cardiovasculara (tahicardie ,,fixa", hipotensiune ortostatica);
- neuropatie vegetativa digestiva (gastropareza, diaree, uneori constipatie, diskinezie biliara de tip hipoton)
- vezica urinara neurogena (incontinenta urinara, retentie de urina, infectii recurente);
- disfunctie erectila;
- tulburari de sudoratie.
-ulceratii trofice plantare
-osteoartropatie Charcot
Screening-ul se face la evaluarea initiala si la evaluarile anuale.
●Diagnosticul de neuropatie sensitivo-motorie se stabileste uzual cu ajutorul anamnezei, inspectia picioarelor si evaluarii sensibilitatii tactile, termice, dureroase si vibratorii (reflexe osteotendinoase, monofilament, ,,pin-prick" test, diapazon).
●Diagnosticul de neuropatie diabetica simptomatica - dureroasa- se face excluzand alte cauze posibile.
In tratamentul oricarei forme de neuropatie diabetica, optimizarea echilibrului metabolic este primul deziderat. In cazul in care terapia analgezica simpla nu da rezultate, se utilizeaza antidepresive triciclice. Alte optiuni terapeutice includ: pregabalin/gabapentin si valproat, apoi tramadol, duloxetine si oxycodone. De asemenea, trebuie avut in vedere impactul psihologic al simptomatologiei continue, mai ales cand este perturbat somnul.
●Disfunctia erectila se diagnosticheaza cu ajutorul istoricului (inclusiv istoricul medicamentos), dupa excluderea unor probleme endocrine (se masoara prolactina si testosteronul);
●Diagnosticul de neuropatie autonoma cardiovasculara se stabileste folosind raspunsul frecventei cardiace la testele de provocare si masurarea tensiunii arteriale in clino si ortostatism;
●Gastropareza se evidentiaza pe baza istoricului, examenului fizic si a raspunsului la medicatie prokinetica (metoclopramid, domperidon).
14. Arteriopatia diabetica
Arteriopatia diabetica afecteaza in special vasele de la nivelul distal al membrelor inferioare.
Simptome:
Claudicatie intermitenta (durere aparuta la mers)
Durere de repaus
Durere spontana instalata brusc
Semne:
Absenta pulsului
Paloare la ridicarea membrului inferior
Roseata la trecerea in ortostatism
Cianoza
Modificari trofice
Pentru diagnostic se folosesc :
Ecografie doppler
Angiografie
Tratament:
Aspirina in doza de 75 mg/zi la cei fara contraindicatie
Vessel-due F (2 tb/zi) la cei fara contraindicatii (de exemplu la pacientii fara retinopatie diabetica proliferativa, fara singerari active sau AVC hemoragice in antecedente)
Exercitii fizice
Operatie de by-pass
15. Ingrijirea piciorului
Piciorul diabetic reprezinta o asociere de modificari rezultate din polineuropatia periferica, arteriopatie, traumatisme minore, suprainfectii, deformari ale picioarelor, care au ca element comun riscul pentru ulceratii si/sau amputatii ale membrelor inferioare.
Prevenirea si tratamentul precoce si corect al ulceratiilor poate reduce cu 50-80% numarul amputatiilor. (10). Aceasta se poate realiza numai cu ajutorul unei echipe multidisciplinare care include: medicul de familie, diabetologul, chirurgul, neurologul, ortopedul, asistente specializate si, evident, pacientul.
Traumele minore (produse de taierea incorecta a unghiilor, incaltaminte nepotrivita, calusuri ulcerate), recunoasterea tardiva a leziunilor (de catre pacient sau de catre medic), tulburarile de vedere si de mers, alterarea sensibilitatii periferice, izolarea sociala si lipsa de complianta a unor pacienti, sunt factori de risc importanti pentru ulceratii si amputatii.
●Inspectia picioarelor pacientilor cu diabet zaharat face parte din evaluarea anuala si se urmaresc:
- istoricul de ulceratie sau amputatie, simptomatologie sugestiva de boala arteriala periferica, dificultatile de ordin fizic sau vizual in autoingrijirea piciorului;
- deformarile piciorului (degete in ciocan, proeminente osoase), semne evidente de neuropatie (anhidrosa plantara, calusuri, dilatatii venoase) sau de ischemie incipienta, leziuni ale unghiilor;
- evidentierea neuropatiei cu ajutorul monofilamentului, diapazonului si pin-prick test;
- palparea arterelor periferice (dorsala si tibiala posterioara), determinarea raportului presiunii glezna/brat Doppler cand pulsatiile sunt diminuate (<0,9 pentru boala arteriala periferica);
●In cadrul procesului de educatie terapeutica a pacientului, ingrijirea piciorului reprezinta un capitol indispensabil iar reluarea instruirii se face individual, functie de riscul de aparitie a ulceratiilor sau amputatiilor;
●In urma screening-ului se face incadrarea in categoria de risc:
*Fara risc - fara modificari de sensibilitate, fara semne de boala
arteriala periferica si fara alti factori de risc;
*Cu risc - prezenta neuropatiei sau alt factor de risc;
Risc inalt - sensibilitate diminuata + deformari ale picioarelor sau
boala arteriala periferica;
*Risc foarte inalt - istoric de ulceratii sau amputatii anterioare.
-Ulceratie sau infectie a piciorului prezenta
Managementul pacientilor cu risc se face functie de nivelul acestuia:
Fara risc - plan educational specific de ingrijire a picioarelor;
Cu risc - reevaluari regulate la 6 luni ce cuprind: inspectia piciorului, examinarea incaltamintei, reluarea procesului de educatie.
Risc inalt - reevaluare la 3-6 luni: inspectia piciorului, recomandare pentru incaltaminte speciala, eventual se asociaza interventia vasculara.
Risc foarte inalt reevaluare la 1-3 luni
Picior cu ulceratie sau infectie - este necesara interventia unei echipe multidisciplinare in mai putin de 24 ore:
a) toaletare si debridare;
b) antibioterapie sistemica in caz de celulita sau liza osoasa: penicilina, macrolide, clindamicina si/sau metronidazol - ca prima linie;
ciprofloxacin sau amoxiclav - ca linie secunda;
c) redistribuirea punctelor de maxima presiune; investigarea si tratamentul insuficientei circulatorii;
d) examinare osoasa: radiologic si biopsie (cand se suspecteaza osteomielita);
e) control optim al glicemiei;
f) incaltaminte speciala, ingrijire ortopedica si discutie individualizata pentru prevenirea recurentelor.
●Se recurge la amputatie :
- dupa o evaluare vasculara detaliata efectuata de o echipa specializata;
- daca durerile datorate ischemiei nu pot fi controlate de analgezice si prin revascularizare;
- daca o infectie/ulceratie devine amenintatoare de viata si nu poate fi tratata cu celelalte masuri.
Decizia privind efectuarea unei amputatii se va lua in echipa multidisciplinara si numai dupa evaluarea oportunitatii si eficientei terapiei conservatoare.
16. Sarcina la pacienta cu diabet zaharat
Sarcina poate sa apara la paciente cunoscute cu diabet zaharat tip 1, tip 2 sau poate evidentia o tulburare de glicoreglare.
Termenul de diabet zaharat gestational este utilizat pentru a descrie ,,orice grad de tulburare de glicoreglare cu debut sau prima recunoastere in timpul sarcinii"(OMS). (1)
Screening-ul are indicatie majora la femeile cu risc crescut de a dezvolta diabet gestational: a)obeze;
b) diagnostic anterior de diabet gestational;
c) glicozurie persistenta;
d) antecedente heredocolaterale de diabet zaharat;
Momentul favorizant pentru dezvoltarea DZ este in saptamanile 24-28 de sarcina, insa glicemia bazala trebuie verificata de la prima vizita. (12).
Diagnosticul se poate stabili intr-o etapa - prin efectuarea TTGO la femeile cu risc crescut.
Diagnosticul in doua etape cuprinde - screening initial cu 50g glucoza administrate oral si determinarea glicemiei la 1ora; la femeile cu glicemie >140mg/dl se face confirmare prin TTGO.
TTGO cu 75g glucoza (OMS)
|
Glicemie a jeun |
95mg/dl |
5,3mmol/l |
|
1h |
180 |
10 |
|
2h |
155 |
8,6 |
TTGO cu 100g glucoza - O' Sullivan si Mahan
|
Glicemie à jeun |
95mg/dl |
5,3mmol/l |
|
1h |
180 |
10 |
|
2h |
155 |
8,6 |
|
3h |
140 |
7,8 |
Sarcina la femeia cu diabet este considerata o sarcina cu risc din cauza faptului ca in cazul in care diabetul nu este bine compensat, hiperglicemia importanta si prelungita poate duce la diverse complicatii.
La mama creste riscul de HTA, preeclampsie, infectii de tract urinar, aparitia sau agravarea complicatiilor cronice ale diabetului zaharat, risc crescut pentru hipoglicemii/cetoacidoze, postpartum, risc de a dezvolta diabet zaharat patent (la femeile cu diabet gestational). Creste mortalitatea perinatala, la fat exista un risc crescut de aparitie a malformatiilor congenitale, macrosomie, hipoglicemie neonatala iar pe termen lung, risc crescut pentru obezitate si alterarea tolerantei la glucoza.
Cel mai bun mijloc de a reduce considerabil riscurile atat pentru copil cat si pentru mama, este de a se consulta cu medicul specialist diabetolog inainte de aparitia sarcinii si de a pregati aceasta sarcina.
●Consilierea preconceptiei si aprecierea riscurilor unei sarcini sunt recomandate tuturor femeilor cu diabet zaharat, inclusiv celor cu istoric de diabet gestational intr-o sarcina anterioara si cuprinde:
- educatia specifica femeii cu diabet zaharat pe perioada sarcinii;
- optimizarea controlului glicemic preconceptie (HbA1c<6,5%);
- intreruperea medicatiei orale antidiabetice si initierea insulinoterapiei acolo unde se impune;
- optimizarea controlului TA (TA<130/80mmHg);
- intreruperea IEC si antagonistilor angiotensinei II;
- renuntare la statine si fibrati;
- evaluarea functiei renale si examen oftalmologic;
- renuntare la fumat si consumul de alcool;
●Managementul sarcinii:
- evaluarea complicatiilor initial si in fiecare trimestru;
- recomandari dietetice + incurajarea exercitiului fizic (mers pe jos);
- autocontrol metabolic zilnic (4 determinari), cu adaptarea permanenta a dozelor de insulina;
- tinte terapeutice: HbA1c <6,0%;
glicemie à jeun <110mg/dl;
la 2h <130mg/dl;
- monitorizarea greutatii corporale;
- monitorizarea TA;
- monitorizare obstetricala;
Nasterea este recomandabila in saptamana 38 de sarcina.
Bibliografie
Definition, Diagnosis and Classification of Diabetes Mellitus and its Complications Report of WHO Consultation, 1999, p 1-20
Global Guideline for Type 2 Diabetes - International Diabetes Federation, 2005
Textbook of Diabetes John C. Pickup, Gareth Williams, Blackwell Scientific Publications, 2003,2.4-2.12,52.1-53.1
Management of hiperglycaemia in type 2 diabetes, a consesul algorithm for the initiation and adjustement of therapy - D.M. Nathan, J.B. Buse, H.B. Davidsen et all. - Diabetologia (2006), 49:1711-1721
UK Prospective Diabetes Study (UKPDS) Group - Effect of intensive blood-glucose control with Metformin on complications in overweight patients with tpe 2 diabetes; The Lancet 1998; 352: 854-865
American Diabetes Association - Standards of Medical Care in Diabetes, Diabetes Care 2005; 28(1), S4-S36
The Diabetes Prevention Programme Reserch Group - Impact of Intensive lifestyle and metformin therapy on cardiovascular disease risk factors in the Diabetes Prevention Programme - Diabetes Care 2005, 28:888-894
European Society of Hypertension, European Society of Cardiology, 2003, European Society of Cardiology guidelines for the management of arterial hypertension - J. Hypertens. 2003; 21:1011-53.
http//www.echoline.org/documents/2003 guidelines.pdf
Clinical guidelines and evidence review for Type 2 diabetes - Diabetic retinopathy; early management and screening. Scheffield 2001, Hutchinson A.McIntosh A. Peter J. et all
http//www.nice.org.uk/pdf/diabetesretinopathyfullexpert.pdf.
International Working Group of the Diabetic Foot - Apelqvist J., Bakker
K et all. - International Consensus on the Diabetic Foot, Maustricht, The
Diabetic Autonomic Neuropathy: a technical review - Vinik Al. Maser RE., Mitchell B., Freeman R - Diabetes Care 2003; 26:1553-79
American Diabetes Association - Gestational Diabetes Mellitus - Diabetes Care 2004; 27 (suppl. 1): S88-S90.
Nathan DM. - Initial management of glycemia in type 2 diabetes mellitus - N. Engl. J. Med. 2003; 347:1342-1349 Yki-Jarvinen H. Drug therapy: thiazolidindiones - N. Engl. J. Med. 2004, 351:1106.
Salpeter S, Greyber E, Pasternak G. - Risk of fatal and nonfatal lactic acidosis with metformin use in type 2 diabetes mellitus, 2006 - Cochrane Database Syst. Rev. CD 002967
Holstein A, Plaschke A, Egberts E. H. / Lower incidence of severe hypoglicemia in patients with type 2 diabetes treated with glimepirid.
Mogensen CE: Definition of diabetic disease in insulin dependent diabetes mellitus, based on renal function tests, in: The Kidney and Hipertension in Diabetes Mellitus, edit.: Mogensen CE, Kluwer Academic Publishers, 2000, p: 13-29.
. Constantin Ionescu-Tirgoviste - Tratatul de Diabet Paulescu ; editura Academiei Romane
Copyright © 2025 - Toate drepturile rezervate