 | Alimentatie | Asistenta sociala | Frumusete | Medicina | Medicina veterinara | Retete |
METABOLISMUL GLUCIDIC
Determinarea glicemiei a jeun
Glicemia a jeun ( nivelul plasmatic al glucozei la minimum 8 ore de la ultima ingestie calorica ) este primul pas in explorarea metabolismului glucidic si face parte din analizele uzuale.
Valori normale: 50-100 mg/dl.
Pentru a exprima glicemia in mmol/l se imparte la 18 valoarea in mg/dl.
Dozarea se face din sangele venos total sau din plasma venoasa.
Se folosesc trei tipuri de metode pentru determinarea glicemiei:
a. Metode colorimetrice : pot da rezultate fals crescute fata de valorile reale
b. Metode reducatoare
c. Metode enzimatice sunt cele mai precise metode de determinare a glicemiei.
Testul se efectueaza dupa cel putin 8 ore de repaus alimentar, timp in care este permis aportul de apa ( nu alte lichide).
La persoanele peste 45 de ani, fara factori alti factori de risc asociati, se recomanda efectuare glicemiei o data la 3 ani.
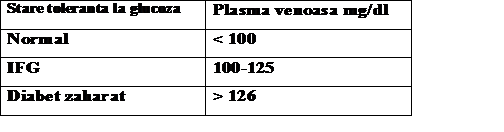
IFG - impaired fasting glycaemia ( glicemie bazala modificata ).
Daca valorile testului sunt la limita se repeta glicemia a jeun, iar daca modificarile persista se aplica testele in dinamica de determinare a metabolismului glucidic
Testul de toleranta la glucoza orala
Nu este un test screening uzual, se aplica doar daca glicemia a jeun prezinta valori la limita.
Indicatii pentru TTGO:
1. Istoric familial de Diabet zaharat
2. Obezitate
3. Episoade paroxistice de hipoglicemie ramase fara explicatie (episoade ce ar putea fi explicate in contextul hiperinsulinismului din diabetul zaharat tip 2 )
4. Boli infectioase recurente (pacientii cu diabet zaharat au risc crescut de infectii datorita scaderii sintezei de anticorpi - deficitul de actiune al insulinei afecteaza metabolismul proteic - scad sintezele proteice).
5. Femei cu istoric de nasteri de copii macrosomi, nastere prematura, avorturi spontane sau diabet gestational.
Contraindicatii ale testului:
1. Istoric recent de interventie chirurgicala, infarct miocardic, nastere (pot da rezultate fals pozitive, datorita profilului hormonal hiperglicemiant ce caracterizeaza starile de stress ).
2. Boli intercurente - chiar si o simpla raceala - se amana testul. Sunt necesare cel putin 2 saptamani de refacere.
3. Diabet Zaharat deja diagnosticat.
Daca pacientul vomita solutia de glucoza testul este declarat invalid si se va repeta peste minim 3 zile.
Metoda:
Incepand cu 3 zile inainte de test trebuie aplicata o dieta de 150 g Hidrati de carbon/zi .
Este contraindicat consumul de alcool.
Cu 3 zile inainte se intrerup medicamentele ce ar putea influenta testul ( contraceptive orale, salicilati, diuretice).
Testul se face in conditii de repaus alimentar de cel putin 12 ore dar nu mai mult de 16 ore inainte de test, Este permis consumul de apa ( nu alte lichide).
Pe parcursul testului pacientul nu va efectua efort fizic si nu va fuma.
Initial se recolteaza o proba bazala de sange venos.
Apoi se ingera in timp de maxim 5 minute o solutie de glucoza anhidra dizolvata in 250 ml de apa.
Pentru adulti se dizolva 75 g glucoza anhidra.
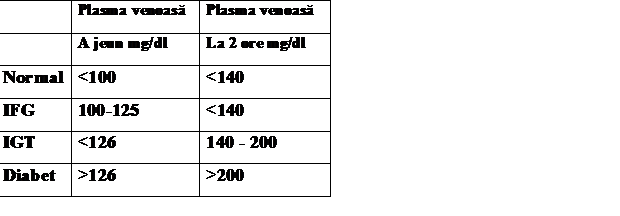
IGT - impaired glucose tolerance - toleranta scazuta la glucoza
Diagnosticul de Diabet zaharat presupune urmatoarele criterii:
1. Glicemie in plasma venoasa peste 200 mg/dl in orice moment al zilei fara a tine cont de perioada de timp scursa de la ultima masa asociata cu simptomatologia poliurie, polidipsie, scadere in greutate.
SAU
2. Glicemie a jeun > 126 mg/dl
SAU
3. TTGO ( test de toleranta la glucoza orala) la 2 ore: in plasma venoasa > 200 mg/dl.
Diabetul gestational
Prin diabet gestational se intelege orice grad de intoleranta la carbohidrati cu debut in timpul sarcinii.
Acest tip de diabet nu include si diabetul pregestational (femei care inainte de sarcina erau cunoscute ca paciente cu diabet zaharat).
Apare de obicei in a doua jumatate a sarcinii, atunci cand functia celulelor beta pancreatice nu mai poate contrabalansa insulinorezistenta periferica ce apare in mod normal pe parcursul oricarei sarcini ca urmare a profilului hormonal existent.
Studiile efectuate la femei cu diabet gestational netratat au evidensiat urmatoarele riscuri legate de aceasta afectiune:
o rata mai crescuta de deces intrauterin
nastere de copii macrosomi (greutate mai mare de 4000 grame, cu adipozitate distribuita predominant troncular). Glucoza traverseaza placenta, astfel incat hiperglicemia mamei are ca efect hiperglicemie la fat. Secundar hiperglicemiei apare hiperinsulinismul la fat. Insulina are un efect de stimulare a cresterii. Hiperinsulinismul va duce la macrosomie. Datorita distributie speciale a tesutului adipos la acesti copii, cel mai mare risc legat de macrosomie va fi distocia de umar, care poate apare in cazul unei nasterii pe cale vaginala. De aceea, mamele cu diabet gestational au indicatie de cezariana.
Hipoglicemie la nou-nascut, in primele ore dupa nastere. Dupa nastere copilul va avea hiperinsulinism, dar nu va mai avea o glicemie crescuta.
De obicei, dupa naster, toleranta la glucoza revine la normal. Doar un mic procent din paciente continua sa prezinte diabet zaharat, de obicei de tip 2 (foarte rar diabet zaharat tip 1).
Totusi, pacientele cu diabet zaharat au un risc foarte ridicat ( 50 %) de a dezvolta in urmatorii 20 de ani diabet zaharat tip 2. De aceea, acestea vor efectua anual glicemia a jeun.
In plus, la urmatorele sarcini riscul de a avea diabet gestational este mare.
Testul O'Sullivan - test screening pentru detectarea riscului de a avea diabet gestational
Se considera ca toate femeile insarcinate ar trebui sa efectueze un test screening pentru detectarea riscului de a avea diabet gestational.
Acest test ar trebui sa se efectueze in perioada 24-28 saptamani de varsta gestationala sau chiar mai devreme pentru pacientele cu risc crescut.
Pentru efectuarea testului nu este necesar repausul alimentar.
Se administreaza, oral, 50 g de glucoza anhidra
Se recolteaza glicemia la o ora dupa incarcarea cu glucoza.
Daca glicemia la o ora este > 140 mg/dl atunci testul este considerat modificat (risc crescut de a avea diabet gestational) si pacienta va trebui sa efectueze un TTGO (test de toleranta la glucoza orala) cu 100g glucoza la 3 ore (test de diagnostic).
Testul O'Sullivan are o sensibilitate ridicata (rata redusa de rezultate fals-negative).
Testul de toleranta la glucoza orala cu 100 grame glucoza
Acest test este un test de diagnostic pentru diabetul gestational.
Testul se face in conditii de repaus alimentar de cel putin 12 ore dar nu mai mult de 16 ore inainte de test, timp in care se permite consumul de apa ( nu alte lichide).
Pe parcursul testului pacienta nu va efectua efort fizic si nu va fuma.
Initial se recolteaza o proba bazala de sange venos.
Apoi se ingera in timp de maxim 5 minute o solutie de 100 grame glucoza anhidra dizolvata in 250 ml de apa.
Diabetul gestational se diagnosticheaza daca la TTGO la 100 g glucoza se obtin doua sau mai multe glicemii ce depasesc urmatoarele valori:
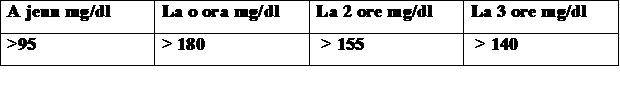
Totusi, exista femei cu risc scazut pentru dezvoltarea diabetului gestational. Aceste femei nu necesita screening.
Femei cu risc scazut sunt acelea care intrunesc toate criteriile urmatoare:
1. varsta mai mica de 25 ani
2. greutate corporala normala
3. nici o ruda de gradul unu cu diabet zaharat
4. fara antecedente personale de IFG sau IGT
5. fara antecedente de nasteri premature, avorturi spontane, copii macrosomi.
6. Sa nu apartina unui grup etnic cu prevalenta crescuta de diabet zaharat ( Rromi, Negri etc).
Hemoglobina glicozilata
In conditii de hiperglicemie moleculele proteice sufera un proces de glicozilare neenzimatica proportional cu nivelul glicemiei si cu durata mentinerii ei. Glucoza se fixeaza pe extremitatea N terminala a lantului peptidic formand initial o baza Schiff (compus instabil). Daca hiperglicemia persista bazele Schiff sunt transformate in produsi Amadori (mai stabili).
Hemoglobina glicozilata A1c este un produs Amadori ce reflecta valoarea medie a glicemiei din ultimele 4-6 saptamani, deci este un indicator al hiperglicemiei cronice.
Totalul de hemoglobina glicozilata este dependent de nivelul glicemiei prezent pe perioada vietii eritrocitare (120 zile). Cu cat nivelul glicemiei la care este expus eritrocitul este mai mare cu atat creste procentul de hemoglobina glicozilata.
Procesul de glicozilare nu este un proces usor reversibil.
Cresterea procentului de hemoglobina glicozilata apare de obicei dupa o crestere sustinuta a glicemiei, de aproximativ 3 saptamani.
Sunt necesare cel putin 4 saptamani pentru ca procentul de hemoglobina glicozilata sa scada, dupa o reducere sustinuta a glicemiei.
Se dozeaza in orice moment al zilei din sangele venos deoarece variatiile pe termen scurt nu o influenteaza (alimentatie, stres, agenti hipoglicemianti, etc.)
Indicatii de dozare:
Evaluarea retrospectiva a tratamentului hipoglicemiant in diabetul zaharat.
Evaluarea compliantei pacientului diabetic la indicatiile medicale
Poate diferentia o hiperglicemie pe termen scurt (post IMA sau alti stresori recenti) de o hiperglicemie pe fondul prezentei diabetului zaharat.
|
HbA1c < 7% |
Control metabolic bun |
|
HbA1c 7-10 % |
Control metabolic inadecvat |
|
HbA1c 10 - 14 % |
Control metabolic precar |
|
HbA1c > 14 % |
Diabet complet necontrolat |
Valori crescute ale HbA1c se gasesc la pacientii cu un control metabolic nesatisfacator in ultimele 4-6 saptamani.
La pacientii cu splenectomie datorita prelungirii duratei de viata eritrocitare nivelul hemoglobinei glicozilate este mai crescut.
La pacientii cu IRC nivelul HbA1c este redus datorita scaderii sintezei renale de eritropoetina.
Un pacient diabetic ce prezinta doar de scurt timp un control metabolic bun va avea valori crescute ale HbA1c, care vor scadea gradual pana cand vechile eritrocite vor fi inlocuite.
Nivelul HbA1c intr-un anumit moment nu se coreleaza cu prezenta sau severitatea complicatiilor cronice vasculare diabetice, ci doar cu nivelul glicemiei. La pacientii cu leziuni microangiopatice nivelul HbA1c poate fi readus la normal in urma tratamentului, sau dimpotriva, la pacienti fara leziuni microangiopatice nivelul HbA1c poate fi crescut. Totusi prezenta la multiple determinari pe perioade lungi de timp a unor nivele crescute de HbA1c reflecta un dezechilibru metabolic cronic cu risc de aparitie a leziunilor vasculare, intrucat acestea din urma au la baza un proces de glicozilare neenzimatica a proteinelor structurale.
Dozarea insulinemiei
Se dozeaza dupa repaus alimentar de 8 ore.
Indicatii:
Diagnosticare insulinom- tumora a insulelor Langerhans. 90% din insulinoame sunt tumori benigne, deci cauze tratabile a unor hipoglicemii ce altfel pot fi fatale.
Pentru diagnostic insulinom se dozeaza insulinemia a jeun in paralel cu glicemia a jeun (12-14 ore de repaus alimentar).
In mod normal raportul Insulinemie/glicemie este < 0,3.
Un raport mai mare de 0,3 sugereaza insulinom.
Pentru a creste sensibilitatea si specificitatea diagnosticului se poate folosi formula Turner :
( Insulinemie X 100) / ( Glicemie mg/dl - 30), daca acest raport este mai mare de 50 se diagnosticheaza insulinom.
Valori crescute ale insulinemiei :
1. Insulinom - neconcordant cu nivelul scazut al glicemiei
2. Sindrom Cushing, Acromegalie - hiperglicemia indusa de excesul de hormoni hiperglicemianti induce cresteri ale insulinemiei.
3. Obezitate - cu insulinorezistenta periferica.
Dozarea Peptidului C
Peptidul C este cosecretat cu insulina in cantitati echimolare dar, in timp ce aproximativ 50 % din insulina secretata este captata in ficat, Peptidul C nu sufera captare hepatica, deci nivelul sau plasmatic reflecta fidel secretia sa endogena si implicit secretia insulinei. Deoarece dozarea peptidului C nu interfera cu dozarea insulinei, determinarea sa este extrem de utila pentru aprecierea secretiei endogene beta pancreatice la pacientii tratati deja cu insulina.
In DZ tip 1 peptidul C bazal este absent sau scazut si nu creste dupa stimularea cu glucagon indicand o epuizare a capacitatii beta secretorii.
Se dozeaza dupa repaus alimentar de 8 - 10 ore.
Anticorpii din diabetul zaharat
In diabetul zaharat tip 1 este caracteristica prezenta autoanticorpilor. Acesti apar cu ani inainte de debutul simptomatologiei DZ.
Cei mai importanti autoanticorpi sunt:
IAA (insulin
autoantibody),
Pot fi folositi pentru aprecierea riscului de aparitie a DZ tip 1 la persoanele cu rude de gradul 1 cu diabet zaharat tip 1, la femeile cu diabet gestational.
La pacientii aflati in tratament cu insulina exogena se pot dezvolta anticorpi anti-insulina exogena, cel mai frecvent de tip IgG.
Anticorpii anti insulina exogena scad cantitatea de insulina disponibila cu aparitia insulinorezistentei (necesar crescut de insulina exogena).
Exista riscul aparitiei alergiei la insulina exogena (mai ales la cea de origine animala), in acest caz anticorpii care se dezvolta sunt de tip IgE.
HIPOGLICEMIA
Clinic, hipoglicemia poate fi suspectata la pacientii care se prezinta pentru episoade de anxietate, tremor, transpiratii, palpitatii, simptome insotite de senzatie de foame sau in conditii de hipoglicemie severa cu neuroglicopenie cerebrala - vedere incetosata, confuzie, chiar pierderea starii de constienta.
Diagnosticul de hipoglicemie se face pe baza triadei Whipple:
In practica, cel mai frecvent hipoglicemia apare la pacientii cu diabet zaharat aflati in tratament cu medicamente ce pot induce hipoglicemie, cum sunt insulina, sulfonilureicele.
La pacientii nediabetici sau cu diabet zaharat fara terapie hipoglicemianta, cele mai frecvente cauze de hipoglicemie au fost identificate in diferite studii ca fiind:
- insuficienta corticosuprarenala
- insuficienta hipofizara
- sindromul MEN (multiple endocrine neoplasia)
La copii, deficitul de hormon de crestere poate determina hipoglicemii severe cu aparitia de crize convulsive, coma
6. Hipoglicemie reactiva - este hipoglicemia postprandiala ce apare la pacientii cu interventii chirurgicale gastrointestinale. In general hipoglicemia postprandiala in absenta hipoglicemiei à jeun nu indica o etiologie cu prognostic sever.
Diagnosticul hipoglicemiei
Glicemia à jeun reprezinta valoarea glicemiei obtinuta de la un pacient dupa 14 - 16 ore de repaus alimentar nocturn.
Pentru investigatii suplimentare ce pot diagnostica etiologia hipoglicemiei se vor recolta probe de sange pentru dozarea insulinemiei plasmatice, peptidului C, proinsulina, anticorpi-antiinsulina, IGF (insulin-like growth factor) I si II, hormoni de crestere, cortizol, hormoni tiroidieni, creatinina, uree, teste hepatice.
Exista situatii de ingestie accidentala sau voita cu scop de suicid de sulfonilureice. In aceste situatii nivelul urinar sau din sange al acestora este crescut.
Acest test se efectueaza in spital sub supraveghere medicala, pentru a evita consumul caloric nedeclarat si aparitia unei hipoglicemii severe.
Testul consta in repaus alimentar pana la aparitia hipoglicemiei.
Testul la un om normal se va incheia dupa 72 de ore fara identificarea hipoglicemiei.
Inainte de inceperea testului se vor recolta glicemie, insulina, peptid C dupa o cina obisnuita si aceleasi teste si à jeun.
Pe durata testului nu este permis aportul caloric, ci doar consumul de lichide fara calorii.
In timpul testului activitatea fizica a pacientului va fi cat mai apropiata de normal.
Pe tot parcursul testului se masoara corpii cetonici din urina eliminata pentru identificarea unui eventual aport caloric nepermis.
Glicemia se masoara din 4 in 4 ore pe glucometru din sangele venos capilar.
Atunci cand glicemia atinge valoarea de 60 mg/dl, se creste frecventa determinarii glicemiei din ora in ora. Daca glicemia atinge valori mai mici de 50 mg/dl, testul va fi oprit.
De asemenea, testul se opreste in orice moment la aparitia simptomelor de hipoglicemie.
Inainte de initierea terapiei hipoglicemiei se va recolta sange venos pentru determinarea glicemiei, insulinemiei, proinsulinei, peptidului C, IGF (insulin-like growth factor), hormon de crestere, cortizol. Aceste determinari sunt influentate de o eventuala terapie.
Pentru cresterea glicemiei se vor administra intravenos 50 ml solutie de glucoza 50% sau, in cazul in care este posibil, ingestie a 150 ml suc de portocale.
Dupa aplicarea terapiei si normalizarea glicemiei se vor recolta si teste cu privire la functia hepatica, renala, tiroidiana sau o eventuala intoxicatie cu sulfonilureice, teste ce nu sunt influentate de administrarea de glucoza.
Daca dupa 72 de ore de repaus alimentar nu este identificata hipoglicemia pacientul este declarat normal.
In evaluarea hipoglicemiei pot aparea rezultate fals pozitive, in conditiile unei recoltari improprii.
In mod normal mostrele de sange trebuie supuse imediat analizei; in caz contrar ele se vor recolta in eprubete ce contin inhibitori ai glicolizei. Pastrarea sangelui la temperatura camerei favorizeaza glicoliza, determinand scaderi ale glicemiei cu 10-20 mg/dl in fiecare ora, indiferent de nivelul glicemiei.
Diagnosticarea DZ tip 1:
Prezenta simptomelor poliurie, polidipsie, polifagie, scadere ponderala necesita efectuarea glicemiei si glicozuriei. Intarzierea diagnosticului mai mult de 10-15 zile de la instalarea simptomatologiei la pacientii sub 15 ani si mai mult de 30 zile la cei peste 15 ani face ca diagnosticarea diabetului zaharat sa se faca in cetoacidoza.
De aceea este necesar ca la pacientii cu hiperglicemie si glicozurie sa se determine, pentru diagnosticarea unei eventuale complicatii acute si :
Cetonemia, cetonuria, Ph-ul plasmatic, deficitul anionic, osmolaritatea plasmatica, Na, K.
Diagnosticarea Diabetului zaharat Tip 2:
Se diagnosticheaza de obicei intamplator la analize de rutina. Simptomatologia caracteristica apare la mai putin de 1/3 din pacienti si nu reflecta o instalare acuta a bolii, (care poate evolua de mai multi ani) ci doar o decompensare datorata unor factori de stress (infectii, colecistita acuta, infarct miocardic, tratamente hiperglicemiante - cortizonice).
O caracteristica a diabetului tip 2 este lipsa cetogenezei deoarece secretia insulinica este insuficienta pentru a controla glicemia, dar suficienta pentru a inhiba cetogeneza.
Tinand cont de frecventa mare in populatie a diabetului zaharat tip 2, si de faptul ca multi pacienti sunt diagnosticati abia in stadiul in care complicatiile cronice sunt deja instalate, este utila efectuarea cel putin o data la trei ani a glicemiei, glicozuriei la persoanele peste 45 ani, iar la persoanele apartinand unui grup populational cu risc crescut ( obezitate, mai ales abdominala, istoric heredocolateral de diabet zaharat, dislipidemii, diabet gestational in antecedentele personale) - anual.
Diagnosticarea se face pe baza glicemiei a jeun, a glicozuriei sau TTGO in cazul in care 2 determinari glicemice a jeun au aratat valori la limita.
Screeningul pentru depistarea la timp a complicatiilor cronice diabetice:
Se efectueaza in DZ tip 1 dupa 5 ani de la debut iar in DZ tip 2 imediat dupa diagnosticare. Consta in efectuarea albuminuriei ( adica dozarea albuminei urinare din urina pe 24 ore). Se efectueaza anual. Iar daca se descopera valori crescute (>30 mg/24 ore) se repeta determinarea in decurs de 6 luni, de 2-3 ori, apoi se pune diagnosticul de nefropatie diabetica.
Copyright © 2026 - Toate drepturile rezervate