 | Alimentatie | Asistenta sociala | Frumusete | Medicina | Medicina veterinara | Retete |
Cancerul de rect
1.Anatomia patologica a cancerului de rect
Localizarea cancerului rectal este, in ordinea frecventei, urmatoarea: ampula rectala, jonctiunea ano-rectala, rectul superior sau recto-sigmoidian. Cancerul rectal se poate situa deasupra sau dedesubtul reflexiei peritoneale, distinctie care s-a dovedit ca prezinta importanta in ceea ce priveste diseminarea.
Localizarea pe circumferinta rectului este mai frecventa pe jumatatea anterioara si antero-laterala, decat pe jumatatea posterioara. Tumorile maligne dezvoltate pe jumatatea posterioara sunt mai metastazante datorita vecinatatii hilului limfo-vascular, decat cele situate pe jumatatea anterioara a rectului unde aponevroza prostato-peritoneala a lui Denonvilliers (septul recto-vaginal) constituie un obstacol biologic, baraj anatomic - care impiedica propagarea extra-parietala a procesului neoplazic.
1.1.Anatomie patologica - macroscopic
Dimensiunea, forma si aspectul general al cancerelor rectale sunt foarte variate si nu prezinta particularitati in raport cu alte tumori.
Cel mai frecvent, pentru cancerul de rect se descriu cinci forme distincte macroscopic:
forma polipoida sau conopidiforma - produsa prin cresterea excesiva a tumorii cu proiectarea ei in lumenul intestinal, dar care nu se asociaza de obicei cu o infiltratie mare a peretelui intestinal.Protruzia suprafetei leziunii poate sa fie fina sau grosolana, nodulara pe deasupra, cel mai frecvent extinsa, dar datorita cresterii rapide si necroxei rezultate ea este de obicei ulcerata in cateva puncte.
forma ulcerata - arata ca un ulcer tipic malign, cu crestere neregulata, rasucita spre margine si distrugerea bazei. Poate fi alungita in axul transversal si extinsa in doua sau mai multe cadrane din circumferinta, putand ajunge aproape circulara. Acest tip de extensie tinde sa infiltreze peretele intestinal profund pana la deformarea considerabila si ingustarea acestuia.
forma inelara sau stenozanta - experienta clinica castigata urmarindu-se evolutia pacientilor care au refuzat operatia, sugereaza ca majoritatea carcinoamelor inelare se dezvolta, probabil, pornind de la un discret ulcer malign. Aceasta leziune extinsa treptat imprejurul peretelui intestinal si eventual avansand pe ambele fete formeaza un inel complet ulcerat. Extensia in axul longitudinal al rectului este variabila, masurand 2 sau 3 cm. dar putand fi si mai mica.
forma infiltrativ-difuza a cancerului de rect corespunde linitei plastice a intestinului. Ea produce o ingrosare difuza a peretelui intestinal (de obicei) extinsa pe cel putin cativa cm. si in cea mai mare parte acopera mucoasa intacta, desi ulcerata in cateva puncte. Acest tip de cancer este rar si se dezvolta mai frecvent pe leziuni de colita ulceroasa.
cancerul coloid sau mucoid este o forma histologica aparte, care in afara aspectelor descrise anterior, adauga prezenta mucusului atat intracelular sub forma de "inel cu pecete' cat si intre grupele de celule maligne. Aceasta forma are un grad ridicat de malignitate. De aspect gelatinos, datorat abundentei secretiei de mucus, carcinoamele mucipare sunt de obicei voluminoase, friabile, cu ulceratii extinse care explica sangerarea lor frecventa.
1.2.Anatomie patologica - microscopic
Analiza structurii histologice a
cancerului rectal releva doua tipuri de tumori maligne: epiteliale
si mezenchimale.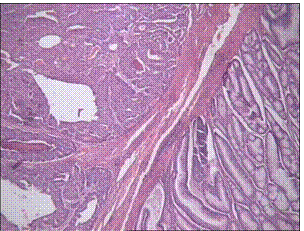
Tumorile epiteliale cuprind:
adeno-carcinomul;
carcinomul coloid;
carcinomul epidermoid sau scuamos;
carcinomul schiros;
carcinomul diferentiat neuro-endocrin;
adeno-acantomul.
Fig.1. Adenocarcinom moderat diferentiat
(coloratie hematoxilina eozina, → x20 optic)
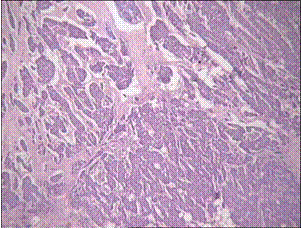
Fig. 2.
Carcinom cu diferentiere
neuro-endocrina
← (coloratie hematoxilina eozina,
x20 optic)
Majoritatea cancerelor rectale sunt adeno-carcinoame, tumori maligne cu punct de plecare in epiteliul cilindric glandular.
Histopatologic, ele se prezinta sub forma bine diferentiata (celulele neoplazice se dispun in structura asemanatoare glandelor, dar cu citoplasma intunecata), si slab sau nediferentiate (nu se respecta structura glandulara, celulele sunt dispuse in cordoane neregulate iar gradul de invazibilitate este precoce - ca atare sunt foarte maligne). Cele mai multe adeno-carcinoame secreta mucina, cantitatea depinzand de bogatia tumorii in celule mucipare.
Carcinomul coloid sau mucos reprezinta 10-20% din cancerele colo-rectale. Tumora este nediferentiata, mai frecventa la tineri, secreta mucus, celulele au nucleul excentric cu aspect de "inel cu pecete' si are un mare grad de malignitate (supravietuirea la 5 ani este mult mai mica decat in celelalte forme).
Carcinoamele epidermoide sau scuamoase sunt rare. Provin din epiteliul canalului anal, sunt mai frecvente la varste tinere si la femei. Formele mixte sunt cunoscute sub denumirea de adeno-acantoame.
Carcinomul schiros contine alaturi de tesutul malign (nediferentiat de cele mai muite ori) elemente fibro-conjunctive in exces ce determina rigiditatea si stenoza lumenului.
Carcinoamele neuro-endocrine suni rare, recunoscute prin secretia de neuropeptide ce pot fi evidentiate prin tehnici imunohistochimice.
Tumorile mezenchimale cuprind diverse tipuri de sarcoame. Acest tip de tumori apare cu o frecventa mai scazuta si include urmatoarele entitati histopatologice:
melano-blastomul;
lipo-sarcomul;
limfoamele maligne;
leio-mio-sarcomul;
hemangio-sarcomul.
precum si altele, reprezentand aproximativ 2-5% din totalul cancerelor rectale.
1.3.Gradul evolutiv anatomo-patologic
Acest grad are o semnificatie esentiala dupa precizarea naturii histologice a tumorii, pentru stabilirea prognosticului si a metodei terapeutice de electie. Nivelul diferentierii tumorale reprezinta de fapt, tipul histologic de malignitate, iar clasificarea in functie de acest criteriu este cunoscuta sub numele de grading de malignitate - unul din indicatorii de baza ai prognosticului - ce cuprinde 3 stadii:
Gl - grad inalt de diferentiere celulara;
G2 - diferentiere celulara moderata;
G3 - diferentiere celulara redusa sau absenta.
Fara a fi o regula, viteza de dezvoltare locala si generala a tumorii este legata de gradul de diferentiere celulara; in practica se constata uneori cresterea invadanta, rapida in tumori cu histologie bine diferentiata si invers.
Bazandu-se pe raportul invers proportional existent intre malignitatea tumorii si gradul de diferentiere celulara, Broders a propus o clasificare in 4 grade, dupa proportia celulelor diferentiate raportate la toate celulele, clasificare care isi pastreaza si azi valabilitatea:
gradul I intre 100 si 75% dintre celule cu grad mare de diferentiere;
gradul II intre 75 si 50% diferentiere celulara;
gradul III - 50-25% celule diferentiate;
gradul IV - sub 25% celule diferentiate.
2.Rata cresterii si caile de extensie ale cancerului rectal
Ritmul de crestere al tumorilor maligne rectale este relativ lent comparativ cu alte neoplasme. Din momentul aparitiei malignitatii si pana la expresia ei clinica trec aproximativ 2 ani, iar din momentul diagnosticului si pana la aparitia metastazelor se mai scurge o perioada de minim un an si jumatate, ceea ce ofera medicului un interval util de diagnostic de minim 3 ani.
In ceea ce priveste penetrarea in grosimea peretelui rectal, in ultimii ani, la rect ca si la stomac, a aparut notiunea de cancer timpuriu "early rectal cancer'. Aceasta notiune defineste un carcinom care infiltreaza numai submucoasa si lasa structurile profunde libere si corespunde conceptului de micro-carcinom sau carcinom micro-invazi Din punct de vedere histologic corespunde unui stadiu precoce de boala in care numai rareori este prezenta diseminarea
limfatica, iar din punct de vedere terapeutic ne putem limita doar la secventa chirurgicala care include tratamentul local avand un prognostic excelent.
Din nefericire, acest tip de cancer este foarte rar depistat in practica, putand fi totusi decelat prin screening efectuat la populatia cu risc.
Diseminarea cancerului de rect se poate realiza pe 6 cai:
prin contiguitate in si prin peretele intestinal;
prin cavitatea peritoneala;
pe calea sistemului limfatic extramural;
pe calea vaselor sanguine;
prin implantarea celulelor tumorale pe marginea bonturilor intestinale;
pe cale perineurala
2.1.Diseminarea directa in si prin peretele rectal
Face parte din procesul de marire in toate directiile a procesului tumoral, desi largirea tumoraia se efectueaza in toate planurile, desfasurarea mai rapida a malignitatii se constata in axul transversal al rectului.
Acesta este mecanismul prin care o proliferare mica, izolata, ajunge sa formeze un inel complet cu stenozarea completa a lumenului. Dincolo de marginea macroscopica a proliferarii primare exista o zona microscopica de extensie prin plexurile limfatice situate in submucoasa, inter-muscular si sub-seros sau planurile sub-fasciale ale peretelui rectal.
Sampson Handley denumea acest proces "permeatie limfatica' ce avea loc in particular in submucoasa, putand fi uneori mai extinsa, rezultand astfel celule maligne la cativa cm. dincolo de limita palpabila a tumor
Dar Cole Monsarrat, Williams si Leitch nu au putut confirma aceste constatari si au concluzionat ca o extensie microscopica sub-tumorala la distanta este de obicei un proces foarte limitat, rar pe o intindere mai mare de cativa milimetri dincolo de tumora.
Odata cu renasterea rezectiilor limitate cu pastrarea sfincterului pentru cancerul de rect, aceasta problema a capatat o importanta deosebita, fiind esential pentru chirurg sa cunoasca marginea minima de siguranta a peretelui rectal care trebuie indepartata distal de procesul tumoral in aceste operat
Westhues descopera ca aceasta extindere microscopica distala nu este in nici un caz mai extinsa decat 15-20 milimetri de la marginea inferioara a tumor
Majoritatea autorilor au ajuns la concluzia ca depasirea acestei distante nu se produce decat in cazuri avansate cu tumori anaplastice. In cazurile de invadare intra-parietala distala tehnicile de imuno-histochimie au pus in evidenta embolii tumorale in vase si in limfatice. In acest tip de cancer a fost demonstrat ca invazia ganglionara si multiplicitatea sa sunt direct legate de invazia intra-parietala distala. Studiile au demonstrat ca extensia microscopica distala sau retro-grada poate fi intra- sau extra-murala.
Extensia extra-murala distala este ganglionara.
Extensia intra-murala distala poate fi imediat contigua cu tumora sau separata de aceasta prin tesut sanatos.
Aceasta notiune justifica necesitatea ca exereza sa ridice sub 5 cm. de tesut sanatos chiar daca aceasta impune sacrificiul aparatului sfincterian.
Tumorile comportand o extensie intra-murala distala sunt rare - de ordinul a 10% din totalul cazurilor studiate. Acestea sunt in general tumori evoluate, slab diferentiate, cu metastaze ganglionare in consecinta este posibil si necesar sa distingem tumorile cu extensie intra-parietala distala intinsa si invazie ganglionara frecventa a caror exereza trebuie sa fie neaparat larga,
voluntar mutilanta, de tumorile cu extensie intra-parietala distala limitata sau nula comportand mai rar o extensie ganglionara si al caror tratament poate fi cel mai adesea conservator.
Este unanim acceptata existenta infiltratiei neoplazice microscopice peri-tumorale (in amonte si uneori si in aval de tumora) pe o lungime de aproximativ 5-6 cm, fapt ce impune constant limita oncologica obligatorie a exerezelor chirurgicale. In amonte infiltratia tumorala variaza invers proportional cu volumul superficial al tumor
Submucoasa si stratul muscular sunt treptat invadate, in afara de cazul cand progresia este intrerupta printr-un tratament operativ, astfel ca tumora se extinde peri-rectal sau la peritoneu.
Dukes aprecia ca aproximativ 85% din cancerele rectale tratate prin excizie chirurgicala, ating acest stadiu de extensie in peretele rectal.
Extinderea directa radiala a procesului tumoral in peretele rectal depinde de situatia precisa a tumor
Daca aceasta este situata posterior, ea se extinde datorita fasciei peri-rectale, fasciei proprii a rectului si este eventual oprita de fascia Waldayer care se pare ca reprezinta un adevarat obstacol in calea diseminarii tumorale.
Westhues a subliniat ca in cazuri avansate si aceasta fascie poate fi penetrata, procesul tumoral ajungand sa invadeze plexul sacrat, sacrul si coccisul.
Cand tumora este situata pe peretele anterior al rectului, in portiunea extra-peritoneala ea nu intalneste nici un obstacol asemanator fasciei Denonvilliers, astfel ca procesul se extinde aparand aderente tumorale la organele vecine: peretele posterior al vaginului si cervixul uterin la femeie, prostata si veziculele seminale la barbat.
Dezvoltarea tumorii rectale deasupra reflexiei peritoneale invadeaza mai intai peritoneul adiacent si prin intermediul acestuia alte organe aflate in vecinatate: anexele, sigmoidul sau vezica.
2.2.Diseminarea transperitoneala
In stadiile avansate, depozitele peritoneale tumorale devin mai raspandite gratie marelui epiploon si organelor vecine care astfel devin presarate cu noduli tumorali si lichid abundent de ascita.
2.3.Diseminarea pe cale limfatica extramurala
Este calea de metastazare preferentiala a cancerelor rectale. Ea poate avea loc in 3 directii:
craniala ce cuprinde vasele si ganglionii limfatici situati de-a lungul arterelor hemoroidale superioare si mezenterice inferioare, situate in mezo-rect si la baza mezenterului sigmoidian. de unde fac apoi anastomoze cu limfaticele si ganglionii pre-aortici;
laterala, prin limfaticele ce traverseaza aripioarele rectale drenand in ganglionii limfatici ai peretelui pelvin (fosa obturatorie);
distala prin caile limfatice ce traverseaza musculatura sfincteriana, ajungand in pielea perianala, de aici in grasimea ischio-rectala si apoi in ganglionii inghinali. Primii ganglioni invadati de celulele tumorale sunt cei para-rectali, de la care indiferent de localizarea tumorii, directia initiala de diseminare este ascendenta, de-a lungul vaselor limfatice adiacente arterei hemoroidale superioare si arterei mezenterice inferioare, ajungand pana la ganglionii peri-aorto-cavi.
De obicei diseminarea se efectueaza din aproape in aproape, rareori gasindu-se o metastazare discontinua a statiilor ganglionare.
Cercetarile histologice efectuate de catre autori diferiti au demonstrat faptul ca tumorile canceroase rectale au o tendinta surprinzator de mica de a se propaga lateral si distal.
Aceasta apare, de obicei, numai in cazurile avansate in care intreg teritoriul proxima! este blocat de mase tumorale ce ocupa vasele si ganglionii respectivi si de obicei numai la tumorile localizate sub-peritoneal.
David, Gichrist, Mayo, Rankin si Lahey au observat o legatura stransa intre prognosticul post-operator indepartat si procentul pre-operator al metastazelor limfo-ganglionare, ceea ce dovedeste importanta fundamentala si totodata necesitatea extirparii statiilor limfo-ganglionare in practica chirurgiei de exereza radicala a cancerului rectal.
La ora actuala este admis faptul ca 50% din cazurile ajunse la operatie au deja metastaze ganglionare.
Unele statistici (Dukes) demonstreaza ca femeile au un procent mai mare de cazuri de adenopatie maligna in momentul interventiei.
Invazia limfatica are o semnificatie deosebita in stabilirea prognosticului, supravietuirea la 5 ani postoperator fiind de numai 20-25% in cazurile cu metastaze limfo-ganglionare.
Tot statistic s-a constatat o frecventa crescuta a metastazelor limfatice (70%) la varste tinere (20-40 de ani).
Odata cu aparitia notiunii de "cancer timpuriu' s-a pus problema tratamentelor radicale conservatoare care se adreseaza numai tumor
Cercetarile histologice efectuate pe materiale provenite de la astfel de piese au demonstrat ca acolo unde leziunea maligna a fost cantonata la nivelul mucoasei rata metastazei ganglionare era deja de 13%.
Prin caile limfatice propagarea urmeaza constant un sens ascendent, vertical de jos in sus, sens care nu se poate inversa decat dupa ce s-a realizat blocajul ganglionilor superiori; in ceea ce priveste invadarea ganglionilor ei sunt prinsi pe rand, urmand statiile ganglionare.
Exceptional metastazele limfatice sar prima statie ganglionara, reprezentata de ganglionii din apropierea tumorii si invadeaza alti ganglioni din statii superioare.
Extinderea canceroasa se face vertical si in largime. Ea este variabila dupa sediul tumor
Cancerele localizate la jonctiunea recto-sigmoidiana
au un prognostic mai bun;
evolueaza mai incet, peritoneul constituind o veritabila bariera care, atunci cand este depasita si neoplasmul invadeaza un organ vecin (intestin subtire, vezica) permite totusi o operatie radicala;
propagarea limfatica este orto-grada prin pediculul limfatic hemoroidal superior, prima statie invadata fiind ganglionii de la nivelul arterei hemoroidale superioare;
au prognostic favorabil post-operator tardiv determinat de doi factori:
curentul limfatic exclusiv ortograd cu prima statie de baraj ganglionar usor extirpabila;
peritoneu care constituie al II-lea baraj.
Cancerele localizate la nivelul ampulei rectale
au un prognostic mai putin favorabil deoarece extinderea lor limfatica se poate face pe o cale dubla: o cale principala urmand limfaticele arterei hemoroidale superioare si o cale accesorie urmand limfaticele arterelor hemoroidale mijlocii situate in aripioarele laterale.
Extinderea metastatica limfatica laterala se intalneste mai ales in stadiile tardive ale bolii cand vasele limfatice hemoroidale superioare sunt blocate de metastaze. In aceste cazuri cu
evolutie clinica inaintata, cand tumora este voluminoasa si infiltreaza peretele rectal, se va practica o rezectie larga a aripioarelor latero-rectale, ras cu originea lor parieto-pelvina.
Metastazele retro-grade ale cancerului rectal se intalnesc in 1% din cazuri.
Tumorile mari, voluminoase care nu evolueaza in lumenul rectal, ci infiltreaza peretele determina reactii inflamatorii care blocheaza curentul limfatic orto-grad si favorizeaza limfangita retro-grada.
In lumina datelor prezentate asupra extinderii cancerului rectal ampular rezulta ca:
in cancerele ampulare sus-situate, unde diseminarea se face in mod obisnuit orto-grad si in mod secundar latero-grad prin aripioare, rezectia trebuie sa depaseasca marginea superioara a tumorii pe tubul rectal 10-15 cm. ("limita de securitate superioara').
S-a constatat ca proparea prin caile limfatice, venele si vasele tecilor nervilor se face in medie pina la distanta de 10 cm. mai sus de tumora.
La nivelul mezoului trebuie sa excizam prima statie ganglionara (furca hemoroidala) iar la nevoie si a doua statie limfo-ganglionara sub originea arterelor sigmoidiene si chiar a treia statie ganglionara - cea mezenterica inferioara.
In largime vom scoate sistematic aripioarele rectale impreuna cu teaca rectului si tesutul strabatut de limfatice.
in cancerele ampulare jos-situate, aproape de diafragma pelvina rezectia trebuie sa cuprinda si muschii ridicatori anali; in jos, sub marginea inferioara a tumorii, tubul rectal va fi rezecat pe o distanta de 5-6 cm. (limita de securitate sub-tumorala) ceruta clasic dar care in ultimii ani tinde sa se reduca spre 2 cm.
Largimea rezectiei va fi evaluata intraoperator prin controlul macroscopic si microscopic extemporaneu al statiilor ganglionare si starii tesutului peri-rectal.
In cazuri de invadare neoplazica a statiei mezenterice se impune extirparea acestui centru limfo-vascular, efectuandu-se o recto-hemi-colectomie cu mobilizarea si coborarea colonului transvers.
Cancerele localizate la nivelul canalului anal (rect perineal si anus)
au un prognostic grav;
sunt infiltrative si ulceroase (extensia lor se face pe cai limfatice multiple: hemoroidala, superioara, mijlocie si laterala) invadand sfincterul, ridicatorii (ori prostata si vezica urinara), pielea perineului si ganglionii inghinali uneori.
Numeroasele cai limfatice de invazie si prinderea precoce a aparatului sfincterian impun exereze largi, in bloc ale rectului (amputatii) atat in inaltime cat si in largime, ale pielii perineului, grasimii foselor ischio-rectale, aparatului sfincterian, ridicatorilor anali si, la nevoie, ale ganglionilor iliaci externi.
2.4.Diseminarea prin sistemul sanguin
Invazia venoasa are o incidenta de aproximativ 40% din cazuri.
S-a constatat ca 1/3 pana la 1/2 din cancerele cu evolutie fatala prezinta metastaze hepatice in momentul interventiei chirurgicale; 5% prezinta metastaze pulmonare si intre 6-10% metastaze in alte organe: glandele suprarenale, rinichi si vase.
Celulele tumorale ajung in sangele venos atat prin invadare directa cat si prin comunicatiile limfo-venoase ale ganglionilor regionali.
Metastazarea venoasa este un proces mult mai rapid decat metastazarea limfatica, dar ea nu se produce decat dupa blocarea tumorala a limfaticelor.
Celulele tumorale ajung in sange si prin manevrarea brutala a tumorii intra-operator, fapt ce constituie baza practica a chirurgiei ablastice.
Desi multe celule tumorale ajung in sange nu toate dau metastaze. Celulele maligne ajunse in circulatie in timpul operatiei (deci intr-o perioada de stres pentru organism) au o sansa mai mare de a produce metastaze, decat daca ele au ajuns in circulatie in alte condit
Din acest motiv in timpul "perioadei critice' peri-operatorii cand tumora are un avantaj fata de gazda se recomanda chimio-terapia, perioada critica fiind considerata pe langa ziua operatiei si cea a primelor doua zile post-operator
2.5.Diseminarea prin implantare de celule maligne
Detasarea celulelor din tumora cu ocazia manevrelor chirurgicale explica unele recidive precoce post-operatorii, in specia! in zona suturilor si anastomozelor.
Acest proces de diseminare prin implantare a celulelor maligne desprinse din tumora si care cad in lumenul intestinal, cel mai adesea sub-tumoral, este explicat prin procesul de reinnoire rapida a epiteliului pe toata lungimea sa intr-un interval de 36 ore.
Aceste celule tumorale descuamate au tendinta de a se fixa pe zonele de minima rezistenta, zone reprezentate de marginile de rezectie si apoi de linia de anastomoza. Existenta cancerelor rectale sincrone sau metacrone (6-7%) poate fi atribuita diseminarii neoplazice prin implantare celulara la distanta.
Implantarea celulelor maligne in plaga operatorie este determinata alteori de rezecarea economica insuficienta a rectului in partea distala a tumorii, in plina zona de difuziune limfatica retro-grada; de asemenea contaminarea se poate produce si prin manusi, instrumente, comprese.
Pornindu-se de la aceste constatari, in chirurgia recto-colica au fost introduse masurile oncologice de ablastie si anti-blastie precum si evitarea exerezelor insuficiente, in special ale rectului inferior.
2.6.Diseminarea perineurala
Are loc in aproximativ 10% din cancerele rectale, mai ales in formele ana-plazice si cu grad mare de malignitate si consta in propagarea celulelor maligne in spatiile peri-neurale.
Caracteristica pentru aceste forme este prezenta durerilor pelvi-rectale intense.
3.Stadializarea cancerului rectal
Factorii cei mai importanti care stabilesc prognosticul cancerului rectal sunt stadiul bolii si gradul de diferentiere al tumor
Riscul de recidiva dupa "rezectiile curative' este legat de gradul de invazie tumorala a peretelui si al ganglionilor limfatici.
Supravietuirea este determinata de prezenta metastazelor la distanta. Numeroase sisteme de stadializare au fost dezvoltate in incercarea de a clasifica prognosticul cazurilor individuale si de a contribui la stabilirea deciziei terapeutice.
Stadializarea cazurilor este indispensabila comunicarii si compararii rezultatelor terapeutice.
Multa vreme sistemele de stadializare au fost exclusiv anatomo-patologice, folosind pentru clasificarea prognostica a cazurilor doar criterii obtinute prin examinarea pieselor de rezectie.
Chiar si in prezent parametrii anatomo-patologici sunt cei mai redutabili in aprecierea evolutiei post-chirurgicale a fiecarui caz.
Limitele sistemelor de clasificare patologice pure:
nu tin seama de existenta metastazelor;
nu iau in considerare prezenta bolii reziduale locale;
noii parametri prognostici care apar nu pot fi inclusi in sistem;
Pana in prezent pentru cancerul rectal au fost propuse peste 11 clasificari, toate bazandu-se pe nivelul de penetrare al peretelui de catre tumora.
3.1.Clasificarea Dukes
st. A - tumora limitata la peretele rectal, fara extensie extra-rectala, fara metastaze in ganglionii limfatici;
st. B - extensie directa prin continuitate la nivelul tesuturilor extra-rectale, fara metastaze ganglionare;
st. C - metastazarea ganglionilor regionali.
Clasificarea a fost imbunatatita in 1932 prin nuantarea stadiului C:
C1 - extensia craniala nu a atins inca ganglionii limfatici la punctul de ligatura al vaselor sangvine;
C2 - metastazarea ganglionilor craniali fata de punctul de ligatura al vaselor.
Meritul principal al sistemului Dukes este simplitatea sa, calitate care in mod paradoxal, este si principala sa limita: incapacitatea de a explica prognosticul nefast pentru pentru o serie de cazuri clasificate B.
Eforturile de imbunatatire a sistemelor de clasificare au fost indreptate in special in domeniul nuantarii stadiului Dukes B.
Clasificarea Dukes ramane "standardul de aur' fata de care trebuie raportata orice clasificare aparuta ulterior.
3.2.Clasificarea Kirklin
In 1949 Kirklin si colaboratorii sai au publicat o modificare a sistemului Dukes, astfel:
grupul de tumori care penetreaza numai in peretele intestinal, notat de Dukes cu B a fost impartit in alte 2 sub-categorii:
B1 - tumorile care ajung pana la musculara proprie;
B2 - tumorile care penetreaza toata grosimea peretelui, ajungand in tesutul peri-rectal.
Din punct de vedere prognostic, autorii au constatat ca grupul de pacienti din stadiul A (limitat la mucoasa) au o supravietuire la 5 ani de aproape 100%, cei din B1 de 75%, cei din B2 de 70%, iar cei din C de 36,4%. Apare astfel, prin comparatie o nuantare a prognosticului in functie de adancimea penetratiei tumorale in straturile peretelui muscular. Aceasta clasificare nu mai este de actualitate.
3.3.Modificarea Astler-Coller la clasificarea Dukes
Pentru o apreciere mai apropiata de realitate a prognosticului, Astler si Coller in 1954, sub-divid si grupa C in alte 2 subgrupe in functie de profunzimea invaziei primitive si eventuala asociere a afectarii ganglionare.
st. A - tumora afecteaza mucoasa si submucoasa;
st. B1- tumora afecteaza musculara proprie fara a depasi seroasa;
st. B2 - tumora afecteaza si seroasa sau o depaseste;
st. C1 - stadiul B1 cu ganglioni pozitivi;
st. C2 - stadiul B2 cu ganglioni pozitivi;
st. D - sunt prezente metastazele.
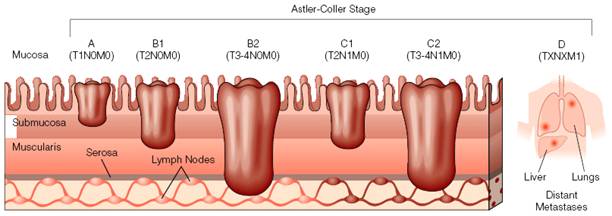 Fig. 3. Clasificarea Astler-Coller
Fig. 3. Clasificarea Astler-Coller
3.4.Sistemul TNM
Stadializarea clasica a lui Dukes si modificarile sale ulterioare sunt in prezent inlocuite de folosirea clasificarii TNM.
Aceasta clasificare utilizeaza categoriile: tumora, noduli limfatici, metastaze.
Este propusa de U.I.C.C. (Union Internationale Contre Le Cancer) si de American Joint Committee For Cancer Staging.
Sistemul se bazeaza pe extinderea anatomica a diseminarii tumorale.
Inca de la descrierea sa initiala de catre Pierre Denoix in 1954, el a fost modificat si aplicat in stadializarea celor mai multe cancere de origine digestiva.
Avantajul sau major este usurinta cu care descrie stadiul bol
Poate fi utilizat pentru toate localizarile cancerului colo-rectal, dar gradul de detaliere in descrierea afectarii metastazelor la distanta este necorespunzator.
Clasificarea se aplica numai carcinoamelor iar determinarea celor trei categorii in cazul rectului se bazeaza pe examen clinic, radiologic si endoscopic pentru T, examen clinic si radiologie pentru N si M.
Ca ganglioni regionali, pentru rect. sunt considerati ganglionii limfatici peri-rectali si cei situati distal de originea arterei mezenterice inferioare.
In 1978 s-au stabilit urmatoarele grupe:
T - Tumora primara
Tis - Carcinom preinvaziv (in situ);
T0 - Tumora primara neevidentiabila;
T1 - Tumora limitata la mucoasa sau la mucoasa si submucoasa;
T2 - Tumora cu extindere la musculara sau la musculara si seroasa;
T3 - Tumora extinsa in afara rectului la structurile imediat adiacente:
T3a - tumora fara fistula formata;
T3b - tumora cu fistula manifesta.
T4 - Tumora extinsa la tesuturile si organele din jur;
Tx - Nu se intrunesc suficiente date pentru stabilirea categoriei T.
N - Ganglioni limfatici regionali si juxta-regionali
N - Nu se evidentiaza ganglioni regionali invadati;
N1 - Ganglioni regionali invadati;
N2 si N3 - nu exista pentru rect;
N4 - Ganglioni juxta-regionali invadati;
NX - Nu se intrunesc conditii suficiente pentru stabilirea categoriei N.
M - Metastaza la distanta
Mo - Fara metastaze;
M - Metastaza la distanta;
MX - Nu se intrunesc conditii pentru stabilirea categoriei M.
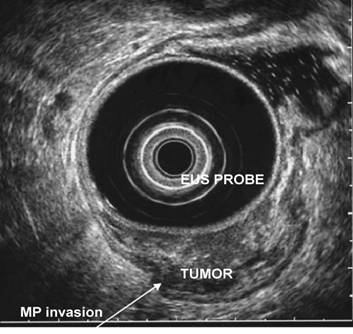
Fig. 4.
← Imagine EUS a unui
cancer rectal (T2) ce invadeaza musculara
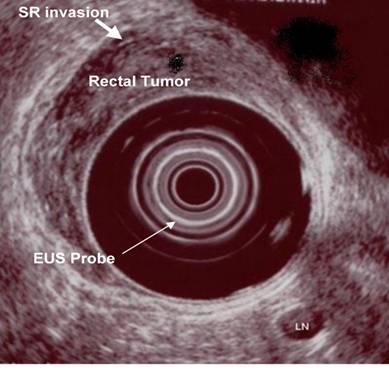
Fig. 5.
Imagine EUS a unui cancer rectal (T4) cu metastaza intr-un ganglion limfatic peri-rectal →
Sistemul TNM este cel mai indicat pentru a compara statisticile diferitelor centre. Pentru o apreciere cat mai reala a prognosticului, in stadiaiizarea TNM s-au introdus si elemente obtinute dupa efectuarea tratamentului chirurgical si obtinerea rezultatului histopalologic. Astfel a aparut clasificarea pTNM (post-terapeutica).
In functie de situatiile in care se afla cele 3 categorii T, N si M, s-au stabilit urmatoarele stadii evolutive:
|
stadiul I a |
T1 |
N0 |
M |
st. A |
|
stadiul I b |
T2 |
N0 |
M |
st. A |
|
stadiul II |
T3-4 |
N0 |
M |
st. B |
|
stadiul III |
T1-4 |
N1 |
M |
st. B, C |
|
stadiul IV |
orice T orice T |
N4 orice N |
M M |
st. C st. C |
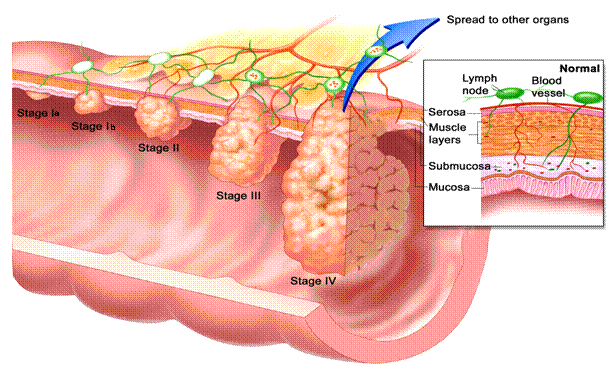
Fig. 6. Sistemul TNM
4.Aspecte clinice
Intrucat dezvoltarea tumorii este lenta, mult timp bolnavii pot fi asimptomatici.
Intervalul dintre aparitia primelor simptome, care pot fi vagi si nespecifice, si stabilirea
diagnosticului poate fi de 10-12 luni.
Semnele clinice ale cancerului rectal variaza in functie de stadiul evolutiv al tumorii si de sediul acesteia.
Astfel, cancerele din 1/3-a superioara a rectului, fiind mai frecvent inelare, schiroase, cauzeaza frecvent obstructie intestinala sau alternanta de constipatie si diaree.
Simptomele predominante sunt:
distensia;
colicile joase;
durerea abdominala;
borborismele si flatulenta;
constipatia in crestere, adesea in alternanta cu diareea.
Pasajul sangelui si a mucusului este neobisnuit.
Cresterea unei tumori in 1/3-a medie a ampulei rectale este de obicei larga.
Pacientul prezinta in general sangerari pasagere si adesea mucus si are o senzatie de defecatie incompleta.
Simptomele datorate dezvoltarii unui cancer in 1/3-a inferioara a rectului, seamana cu cele ale neoplasmului de canal anal.
Tumora este de obicei inelara, schiroasa, cu ulcer ce cauzeaza durere si defecatie dificila. Scaunul poate fi ingustat, adesea acoperit cu sange.
Pacientul cu cancer rectal prezinta adesea hemoroizi. Distensia venoasa poate fi rezultatul obstructiei plexurilor venoase hemoroidale superioare prin tumora.
Importanta examenului digital rectal (tuseul rectal) in patologia rectala rezida in faptul ca el poate depista in 50% din cazuri tumori rectale.
4.1.Tuseul rectal (TR)
Se efectueaza cu ocazia oricarui consult medical pentru orice afectiune si mai ales oricarui pacient care prezinta unul sau mai multe din semnele descrise anterior.
TR este cea mai simpla si cea mai la indemana metoda de explorare a rectului. Se efectueaza pe rect golit, in pozitie genu-pectorala cu perineul bine expus.
Valoarea acestei examinari aparent banala a fost subliniata de Goligher.
Caracteristice pentru cancerul anal la tuseu rectal sunt induratia si denivelarile suprafetei mucoase.
Detaliind posibilele leziuni depistabile digital, Goligher le sintetizeaza in 4 grupe:
la tumora incipienta se poate decela un disc indurat ce se detaseaza din mucoasa normala, asemanator unui platou, cu marginile bine definite;
tumora nodulara, friabila sau arii de indurare sau ulcerare;
leziunea cea mai frecventa este cea ulcero-vegetanta;
aproape la fel de frecventa este si leziunea inelara.
Limita de decelarare a tuseului rectal este de 8-10 cm. Prin aceasta metoda de examinare se pot stabili urmatoarele:
marginea inferioara si eventual superioara a craterului;
localizarea pe peretele rectal;
extinderea pe circumferinta rectului;
mobilitatea peretelui;
eventuala extindere spre organele genitale sau urinare.
Tuseul vaginal da relatii despre infiltrarea peretelui vaginal, para-metrelor si a zonei utero-anexiale.
Gradul de extindere a leziunii canceroase poate fi apreciat mai complet prin tuseu bi-digital, rectal si vaginal.
Examenul compiet ano-rectal se face in cele mai bune conditii sub rahi-anestezie joasa, pentru eliminarea durerii si instalarea relaxarii necesare obtinerii tuturor datelor si prelevarii biopsiei.
Palparea triunghiului Scarpa si a abdomeniului sunt absolut necesare pentru decelarea adenopatiilor si a unor eventuale metastaze.
Cel mai frecvent semn aparut in cancerul rectal este sangerarea.
Aceasta este mica si repetata in timpul defecatiei, uneori insotita de glere mucoase, rectoragia importanta fiind rar intalnita.
La inceput bolnavul prezinta secretii rozate, prurit, tenesme rectale iar in tumorile viloase poate apare o secretie mucoasa abundenta.
Rectoragia este manifestarea cea mai frecventa si cea mai evocatoare a cancerului rectal, putand fi variabila, de la cateva episoade de hemoragie precedand, acompaniind sau urmand scaunul pana la rectoragia masiva.
Ea necesita un bilant radio-endoscopic si un tuseu rectal realizate in bune condit In nici un caz nu trebuie sa ne oprim la diagnosticul hemoroizilor, care nu trebuie retinuti decat dupa eliminarea categorica a unui cancer.
Intr-un stadiu mai tardiv, semiologia cancerului rectal este mai bogata, cu aparitia unui sindrom rectal format din tenesme, emisie de glere sangvinolente, falsa nevoie de defecatie.
Sunt importante pentru diagnostic si modificarile de tranzit.
Accentuarea constipatiei care se prelungeste peste 2-3 saptamani la un subiect de peste 40 de ani impune trecerea acestuia printr-un protocol de investigare.
Din anamneza atenta a bolnavilor reiese nevoia imperioasa de defecatie, prezenta mai ales dimineata. Dupa emisia scaunului se constata ca acesta este sarac in materii fecale si contine mucus si glere sangvinolentc. Emisia rectala se repeta de 4-5 ori in cateva ore fiind descrisa de autorii englezi si cunoscuta sub denumirea de "diaree de dimineata '. Uneori se repeta si in timpul zilei. Alteori emisia de dimineata este formata numai din mucus si sange, fecalele fiind eliminate sub forma de scaun consistent in urmatoarele ore.
In evolutia bolii manifestarile de debut persista, se accentueaza si se completeaza cu aparitia durerilor in regiunea abdominala, disurie, polakiurie, deficit ponderal.
4.2.Durerea
Nu este o regula in cancerul rectal si nici un semn caracteristic. Aparitia ei denota o faza avansata a bol
Pacientul acuza dureri sacrate sau sciatice datorate invaziei tumorale a plexului sacrat. In tumorile din 1/3-a inferioara a rectului, durerea poate fi un semn precoce, daca tumora a invadat canalul anal si tegumentele perianale bogate in elemente nervoase.
Aceasta durere apare in special la defecatie, cu caracter de arsura, asemanatoare celei din fisura anala si atribuita fals acesteia.
4.3.Semne necaracteristice
Dintre semnele necaracteristice amintim: flatulenta fetida, prurit perianal, dureri vii rectale prin rectita satelita, sfincter-algie, dureri abdominale difuze, scadere ponderala sau alte simptome legate de invazia organelor vecine - uretrite, cistite, fistule recto-vaginale sau recto-uretrale, sau semne datorate diseminarilor la distanta:
ascita;
hepato-megalie;
mase tumorale abdominale;
tablou de peritonita sau ocluzie intestinala.
4.4.Clinic se suspicioneaza un cancer rectal la doua categorii de pacienti:
cu manifestari clinice sugestive si
cu risc crescut pentru boala.
Din prima categorie fac parte pacienti trecuti de 40 de ani, cu tulburari de tranzit intestinal - diaree sau constipatie - cu dureri abdomino-perineale cu o anumita localizare, sindrom obstructiv intestinal, scaune cu sange si sindrom anemic.
In a doua categorie sunt inclusi pacientii cu boli intestinale ce pot degenera malign. Apare asa numita grupa de risc:
polipoza recto-colica difuza;
recto-colita ulcero-hemoragica;
boala Crohn;
recto-colita de iradiere;
uretero-sigmoido-stomia;
cancer de colon in antecedente;
sindrom Lynch;
alt tip de cancer colonic.
Societatea Americana a Cancerului face urmatoarele recomandari pentru grupa de risc:
un tuseu rectal anual pentru persoanele de peste 40 de ani;
un test anual de hemoragii oculte in scaun la persoanele de peste 50 de ani;
o recto-sigmoido-scopie la fiecare 3-5 ani pentru persoanele peste 50 de ani.
Aceste recomandari se incadreaza in programe de screening care pot depista cancerul in faze incipiente.
Screening-ul este necesar datorita prognosticului diferit pe care il are o tumora in stadiu precoce (Dukes A) fata de stadiile tardive, cand a aparut deja infiltratia tumorala a peretelui intestinal.
Diagnosticul precoce ar putea imbunatati semnificativ rata supravietuirii deoarece multe cazuri sunt diagnosticate tardiv, iar tratamentul curativ nu mai este posibil.
In viitor majoritatea populatiei cu risc crescut va putea fi identificata cu ajutorul markerilor genetici.
Majoritatea cancerelor rectale apar la persoane ce nu au factori predispozanti evidenti.
Din nefericire, in cele mai multe cazuri bolnavii cu cancer de rect ajung tardiv la stabilirea diagnosticului, ceea ce limiteaza mult posibilitatea aplicarii unui tratament cu sanse de vindecare.
Cauzele intarzierii diagnosticului sunt:
manifestari clinice nespecifice, nealarmante;
tergiversarea prezentarii la medic;
superficialitatea in examinare;
lipsa de vigilenta oncologica a unor medici la care ajunge pacientul.
Aceasta este cu atat mai condamnabil cu cat rectul este usor accesibil explorarilor, iar diagnosticul precoce asigura vindecarea prin tratamentul complex de care dispune medicina la ora actuala.
5.Explorari paraclinice
5.1.Explorari paraclinice clasice
Indispensabile pentru precizarea diagnosticului sunt:
Determinarea sangerarilor oculte
Se realizeaza cu testul guaiac (hemocultura). Rezultatul negativ nu infirma cancerul. Pozitivitatea impune alte explorari si cel mai frecvent indica ca sursa de sangerare colonul si rectul.
Anu-scopia si procto-scopia permit investigarea anusului si rectului prin vizualizarea leziunii si la nevoie permit recoltarea materialului pentru examen histo-patologic.
Procto-sigmoido-scopia
Ofera posibilitatea vizualizarii rectului si sigmoidului.
Aparatul flexibil are performante si avantaje mai mari: aria vizualizarii ajunge la 35-60 cm. distanta de anus, este deosebit de utila diagnosticului leziunilor din acest segment (50-60% din cancerele colo-rectale au sediu recto-sigmoidian) iar pregatirea in vederea acestor explorari este simpla.
Irigografia
Se indica irigografia standard si cu dublu contrast. Sensibilitatea tehnicii este apreciata la 90%.
Se semnaleaza urmatoarele aspecte pato-gnomonice:
lacuna neregulata si neomogena (tumora vegetanta);
un plus de umbra central (tumora vegetanta ulcerata);
lacuna circumferentiala cu aspect de "cotor de mar' (stenoza) - clasic se admite ca investigatia radiologica a rectului este insuficienta si neconcludenta datorita prezentei sondei intrarectale, a incontinentei frecvente a sfincterufui anal, a dificultatilor de realizare a dublului contrast.
Irigografia isi pastreaza valoarea pentru cancerele rectale superioare si recto-sigmoidiene dar mai ales poate informa despre starea intregului cadru colic (alte afectiuni asociate: polipoza, diverticuloza etc.) precum si a eventualitatii carcinoamelor sincrone.
Colonoscopia este cea mai valoroasa metoda de diagnostic a cancerului colo-rectal, permitand vizualizarea intregului colon.
Indicatiile ei sunt foarte precise:
identificarea leziunilor decelate la examenul radiologic;
irigografia normala sau echivoca in prezenta sangerarilor colonice sau a altor simptome sugestive pentru cancer;
supravegherea bolnavilor cu risc major pentru cancer colo-rectal; in conditiile unei pregatiri corecte, colonoscopia ofera o acuratete diagnostica de 95-98%. De aceea se tinde ca in cazul suspiciunii unui cancer colo-rectal sa se renunte la procto-sigmoido-scopie si chiar la irigo-grafie practicandu-se numai colono-scopia.
In ceea ce priveste ordinea in care trebuie efectuata irigografia (inainte sau dupa endoscopie) se considera ca irigografia in leziunile joase trebuie facuta dupa anu-scopie sau recto-scopie, iar pentru leziunile inalte irigografia precede explorarile endoscopice.
Citologia exfoliativa este o metoda mai mult de depistare in faza de debut a bolii si destul de controversata ca utilitate.
Prin aceasta metoda unii autori deceleaza malignitatea in proportie de 89-90%, desi are valoare mai mare mai ales in polipozele recto-colonice malignizate.
Ramane ca posibilitate de diagnostic mai ales la cazurile in care prin tuseu rectal si endoscopie s-a depistat tumora si este necesar un diagnostic rapid de celularitate.
Ecografia este o metoda rapida de diagnostic, de tip neinvazi Ecografia abdominala conventionala identifica in 90% din cazuri existenta metastazelor ganglionare (regionale si la distanta - retro-peritoneale, hepatice, peritoneale - ascita, mase tumorale).
Pentru cancerul de rect, ecografia endoscopica endo-rectala si endo-vaginala ofera informatii precise privind extensia tumorii in peretele colonului, grasimea perirectala, organe adiacente si diseminarea in ganglioni, realizand o evaluare precisa pre-operatorie a stadiului bolii, permitand alegerea mijloacelor terapeutice optime pentru rezolvarea cazului respecti
5.2.Posibilitati moderne de explorare
Endo-sonografia endo-rectala(vezi fig. 4. si 5. )
Este tehnica imagistica cea mai performanta in evaluarea leziunilor mici pentru ca traductorul este aplicat direct pe acestea, evitandu-se astfel structurile care perturba explorarea ecografica (tesut grasos, aer, formatiuni osoase), in plus se obtin imagini cu rezolutie foarte buna pentru ca se pot utiliza traductoare cu frecventa inalta (7,5 - 20 MHz.).
Din punct de vedere tehnic, eco-endoscopia constituie o combinatie intre endoscopia digestiva si ecografia cu rezolutie inalta.
Prin ecografie se stabileste cu exactitate gradul infiltratiei tumorale in peretele rectal, se apreciaza straturile care sunt afectate, se detecteaza masele ganglionare precum si relatia cu alte organe situate in vecinatate.
Prin endoscopie se depisteaza leziunea tumorala, se fac aprecieri asupra naturii procesului si se recolteaza material bioptic.
Performantele metodei eco-endoscopice:
vizualizeaza leziunea tumorala;
evalueaza structura peretelui digestiv si integritatea straturilor ce intra in alcatuirea acestuia;
apreciaza natura formatiunilor situate sub mucoasa digestiva detectate endoscopic;
precizeaza relatia segmentului digesiv explorat cu organele vecine si face diagnosticul diferential intre tumorile digestive si compresiunile/tumorile extra-digestive;
evalueaza vascularizatia unei formatiuni prin tehnica Doppler pulsat si color (prezenta fluxului sangvin, sensul si viteza de curgere);
permite dirijarea punctiei aspirative din leziune pentru diagnosticul citologic al formatiunii tumorale;
apreciaza locul de aparitie fata de inelul anal si al extinderii tumorii in axul rectului;
Aceasta evaluare este utila mai ales datorita caracterului infiltrativ extins al tumorilor pe care recto-scopia nu-1 deceleaza intotdeauna. Detectarea distantei dintre tumora si anus este utila pentru aprecierea tehnicii de anastomoza.
detecteaza adenopatiile peri-tumorale si cele situate la distanta de tumora.
Adenopatiile peri-rectale se vizualizeaza cu sensibilitate de 71-94% si specificitate de 42 -76%. Prin aceasta metoda pot fi detectate adenopatiile cu dimensiuni de pana la 5 mm.
Se considera ca adenopatiile cu ecouri joase sunt mai frecvent de natura maligna in timp ce adenopatiile ecogene au caracter inflamator.
Limitele metodei:
in cazul tumorilor voluminoase, performantele metodei scad deoarece impiedica corecta apreciere a plasarii traductorului si deci aprecierea invaziei peri-rectale,
tumorile hemoragice care sangereaza la atingerea cu traductorul creeaza un mediu necorespunzator pentru traductor;
stenozele prea stranse sau putin flexibile nu permit insertia traductorului;
orice proces inflamator ano-rectal productiv si ulcerat poate zadarnici introducerea traductorului;
tumorile rectale necrozate si infectate provoaca o sensibilitate dureroasa exacerbata ce poate face imposibila explorarea; in aceste conditii poate fi utila ecografia trans-perineala.
Aportul EER in recidivele post-operatorii
In afara performantelor in stadializare EER isi aduce aportul si in depistarea recidivelor post-operator
Dupa ablatia tumorii, structura peretelui rectal prezinta numai 2 straturi fata de cele 5 intalnite in mod normal in structura peretelui intestinal.
Aparitia unei ingrosari hipo-ecogene, neomogene, difuze sau circumscrise, la nivelul anastomozei sugereaza, cu mare probabilitate, existenta unei recidive tumorale.
Aspectul ecografic poate avea la baza alterarea circulatiei limfatice prin invazie tumorala.
Problemele de diagnostic diferential apar in cazurile in care s-a practicat radio-terapie precum si in cazul aparitiei unor granuloame post-operator
Radio-terapia modifica considerabil aspectul rectului si scade performantele de stadializare ale metodei.
In concluzie ecografia endo-rectala nu poate fi prima si nici singura examinare in vederea stabilirii diagnosticului pre-operator de neoplasm rectal. Ea are valoare nu atat in evidentierea tumorii intra-luminale, cat mai ales in identificarea invaziei intra-parietale.
Teste imunologice - markeri tumorali
In serul pacientilor cu neoplasm colo-rectal a fost evidentiat antigenul carcino-embrionar (ACE), care a fost considerat initial ca specific; ulterior s-a constatat ca este nespecific. insotind si alte neoplasme digestive sau extra-digestive (pulmon, san, ovar, vezica urinara, prostata), fiind prezent si la fumatori sau in afectiuni ne-neoplazice (pancreatite alcoolice, ciroze hepatice, colite ulceroase, diverticuloze colonice).
70% dintre pacientii cu cancer colo-rectal au ACE in ser crescut iar prezenta sa in metastazele acestui cancer se apropie de 100%.
Dupa rezectia tumorii, ACE se negativeaza, pozitivandu-se numai in caz de recidiva.
In concluzie cercetarea ACE in ser este utila mai ales ca mijloc de urmarire a starii post-operator
Un titru crescut de ACE prezent initial, dupa indepartarea tumorii trebuie, in mod normal, sa scada; cresterea sa post-operatorie indicand metastaza sau recidiva.
Totusi, 10-30% dintre operati au o recidiva cu un titru normal de ACE. Cel mai mare merit al acestui test este ca depisteaza reluarea evolutiei bolii cu 3 luni inainte de manifestarea ei clinica.
Nivelul se stabileste pentru fiecare pacient si orice crestere a acestuia trebuie evaluata.
Daca nivelul ACE este crescut, se indica chirurgia second-look inainte ca nivelui ACE sa depaseasca 11 ng./ml. - numai in cazul in care aceasta poate aduce un beneficiu.
Alti markeri tumorali utilizati:
proteina reactanta a fazei acute;
proteina C reactiva;
antigenul monoclonal (CA);
α-feto-proteina (AFP);
γ-glutamil-trans-peptidaza (GGT);
anti-chimo-tripsina alfa;
izomeraza fosfo-hexozei (PHI).
Copyright © 2024 - Toate drepturile rezervate